Малавит для носа как разводить
Малавит
Цены в интернет-аптеках:

Форма выпуска и состав
Малавит выпускается в следующих формах:
Состав концентрата для наружного применения:
Показания к применению
Малавит применяют в комплексном лечении воспалительных заболеваний кожи, ЛОР-органов и верхних дыхательных путей, в стоматологической и гинекологической практике, а также при гематомах, обморожениях, ранах, ожогах, пролежнях, дерматитах, невритах, заболеваниях опорно-двигательного аппарата, укусах насекомых и сосудистых нарушениях.
Противопоказания
Малавит противопоказан при индивидуальной непереносимости любого из компонентов.
Способ применения и дозировка
Препарат предназначен для наружного и местного применения. С помощью ватного тампона раствор наносят на кожу, а для усиления эффекта накрывают обработанный участок пленкой из полиэтилена, фиксируя сверху бинтом. Время экспозиции компресса – от 20 до 180 минут. При подострых процессах пораженный участок перед применением раствора рекомендуется прогреть.
Концентрат Малавит разводят водой или, по назначению врача, применяют в неразведенном виде. Раствор наносят на кожу в месте проекции процесса воспаления. Продолжительность лечения и дозы определяет врач.
В отоларингологии раствором Малавита промывают носовые ходы, используют в качестве назальных капель (3-5 раз в сутки) и для полоскания горла. Для приготовления раствора к 100 мл воды добавляют 5-10 капель концентрата. Для детей до 5 лет доза для закапывания в нос составляет 1 каплю на каждый год жизни.
В стоматологической практике раствор препарата используют для орошения и полоскания ротовой полости. Для получения раствора в один стакан воды добавляют 5-10 капель концентрата.
При катаральном отите Малавит разводят в пропорции 5 капель концентрата на 5 мл воды. Тампон смачивают в полученном растворе и вводят в слуховой проход от 4 до 6 раз в день.
В акушерской и гинекологической практике приготовленный раствор (10 мл концентрата на 200 мл воды) применяют для спринцевания, фонофореза влагалища, туалета гениталий и смачивания тампонов, которые вводят на 2-5 часов. Продолжительность лечения – 5-10 процедур.
При повреждениях кожного покрова (раны, ожоги, пролежни, обморожения) и закрытых травмах опорно-двигательного аппарата назначают повязки с неразведенным концентратом Малавит, которые накладывают на 2-3 часа от 1 до 3 раз в сутки. При переломах 10-20 мл препарата рекомендуется вводить непосредственно под лонгету или гипс 1-2 раза в сутки на протяжении 3 дней. После снятия гипса можно использовать крем-гель Малавит.
При герпесе, угревой сыпи и укусах насекомых препарат применяют в неразведенном виде. Пораженные герпесом или угревой сыпью участки протирают концентратом до 5 раз в сутки, а на место укуса накладывают ватный диск, предварительно смоченный препаратом (на 10 минут).
При повышенной потливости Малавит применяют в качестве дезодорирующего средства. Для этого 10 мл концентрата с морской солью разводят в 5 л воды, после чего используют в виде ванночек при потливости ступней и ладоней. Подмышечные впадины протирают неразведенным концентратом.
Водные процедуры с препаратом Малавит положительно влияют на волосы и кожные покровы. Для этого 10 мл концентрата добавляют в ванну (200 л). Кроме того, таким образом устраняется негативное действие хлора.
Побочные действия
Во время применения Малавита в единичных случаях отмечались аллергические реакции.
Особые указания
Флакон с концентратом следует обязательно встряхивать перед каждым использованием.
Допустимо появление осадка или незначительное помутнение.
Лекарственное взаимодействие
Одновременное применение Малавита и других местных средств на одном участке слизистых оболочек или кожи не рекомендуется. Если избежать такого сочетания невозможно, следует соблюдать интервал между нанесением Малавита и применением других препаратов.
Условия и сроки хранения
Хранить при температуре 5-25 °C в защищенном от света месте. Беречь от детей.
Срок годности концентрата – 24 месяца, крем-геля – 18 месяцев.
Нашли ошибку в тексте? Выделите ее и нажмите Ctrl + Enter.
Новые возможности местной терапии аденоидитов у детей
Различные заболевания ЛОР-органов были и остаются одной из основных проблем и оториноларингологии, и педиатрии. Структура ЛОР-патологии несколько меняется по мере роста и развития детского организма. В первые годы жизни (дошкольный
Различные заболевания ЛОР-органов были и остаются одной из основных проблем и оториноларингологии, и педиатрии. Структура ЛОР-патологии несколько меняется по мере роста и развития детского организма. В первые годы жизни (дошкольный и ранний школьный периоды) лидирующее положение среди заболеваний ЛОР-органов у детей занимают патологические изменения аденоидных вегетаций. Прослеживается отчетливая тенденция к росту данной патологии: в 1960-е гг. XX в. гипертрофия глоточной миндалины встречалась у 4–16% детей, в 1970–80 гг. у 9,9–29,2%, а в 1999 г. ее доля выросла до 37–76% (F. Levy, 1999; Э. Г. Нейвирт, С. М. Пухлик, 2000).
В 32,8% случаев аденоидные вегетации сопровождаются воспалительным процессом (Г. Д. Тарасова, Л. С. Страчунский, 2000), т. е. имеет место аденоидит (острый или хронический), что может быть причиной возникновения, рецидивирования и хронизации заболеваний верхних и нижних дыхательных путей. По другим данным, аденоидит встречается почти у половины (43,8%) дошкольников.
Одна из возможных причин этого — бактериальная обсемененность глоточной миндалины. Микробиологический состав носоглотки достаточно разнообразен. По данным ряда авторов (A. V. Talaat и соавт.; 1989; G. Cantella и соавт., 1989), инфекционный фактор влияет на степень гипертрофии аденоидных вегетаций. Ученые еще не пришли к единому мнению относительно того, какой именно фактор считать ведущим инфекционным агентом. Одни (З. М. Грекова, В. Р. Савин, 1977; И. М. Будник, 1998) полагают, что это стрептококки, другие — что стафилококки, третьи (Ю. А. Лоцманов и др., 1994; А. С.-У. Батчаев, 2002) говорят о сочетании патогенных и непатогенных форм стрептококков и стафилококков. Cantella и соавторы (1989) при микробиологическом исследовании ткани глоточной миндалины выявили 93 вида аэробных и 56 анаэробных микроорганизмов. Вместе с тем, по некоторым данным, различий в показателях обсемененности микробной флорой носоглотки больных и здоровых детей не существует. Есть также данные об отсутствии патогенных микроорганизмов в лимфоидной ткани в условиях острого воспаления. В последние годы появляются сведения о доминирующей роли Haemophilis influenzae, Streptococcus pneumonia, Moraxella catarrhalis в патогенезе гипертрофии и воспалительных изменений глоточной миндалины. Неоднозначно мнение о роли грибковой флоры в патогенезе гипертрофии и воспалении ткани глоточной миндалины.
Клинически аденоидит проявляется частыми насморками или заложенностью носа, кашлем, частыми простудными заболеваниями. При эндоскопическом осмотре определяется скопление патологического отделяемого в задних отделах полости носа и носоглотке. Возможны выделения из полости носа, а чаще — стекание отделяемого по задней стенке глотки (с развитием вторичного фарингита). Характерен кашель по утрам или после дневного сна. В ряде случаев аденоидит сопровождается экссудативным средним отитом (ЭСО) (в том числе и двусторонним). Особенно это актуально для детей дошкольного возраста, которые не жалуются на снижение слуха (а болевой синдром при ЭСО, как правило, не выражен).
Наиболее точной является эндоскопическая диагностика, которая позволяет оценить не только размер, но и расположение лимфоидной ткани в носоглотке, состояние глоточного устья слуховой трубы. На эндоскопической оценке степени перекрытия сошника лимфоидной тканью и основывается классификация степени гипертрофии аденоидных вегетаций:
1-я степень — лимфоидная ткань перекрывает сошник на 1/3;
2-я степень — лимфоидная ткань перекрывает сошник до 2/3;
3-я степень — лимфоидная ткань перекрывает сошник более 2/3.
В план консервативной терапии аденоидитов входит уменьшение явлений воспаления лимфоидной ткани, снижение сенсибилизации и повышение иммунологической реактивности организма.
Начинать консервативное лечение рекомендуется с элиминационной терапии, способствующей очищению полости носа и носоглотки от патологического содержимого. Для этого используются солевые растворы, муколитические препараты (при густом и вязком секрете). После этого применяются антисептические средства и/или препараты для местной антибактериальной терапии.
Антимикробные средства для местного воздействия на слизистые оболочки могут назначаться как часть комбинированного лечения, так и в виде монотерапии. Один из таких препаратов — октенисепт. Октенисепт обладает широким спектром антимикробного действия, эффективен в отношении аэробных-анаэробных и грамположительных/грамотрицательных бактерий, в том числе возбудителей внутрибольничных инфекций; микобактерий туберкулеза, хламидий, микоплазм, грибов рода Candida и дрожжеподобных, простейших, а также вирусов (герпеса, гепатитов В, С и Д; ВИЧ). Действие препарата начинается практически сразу же (через минуту) и длится в течение часа. Токсического действия препарат не оказывает, не всасывается через неповрежденную слизистую оболочку. В разведении 1:5 (1:6) не угнетает функцию мерцательного эпителия верхних дыхательных путей.
Нами была пролечена группа детей (50 человек — 100%) с различными формами аденоидита: острый аденоидит был выявлен у 43 (86%) детей, хронический — у 7 (14%) детей. Среди них было 34 (68%) мальчика и 16 (32%) девочек. Возраст детей колебался от 2 до 12 лет, средний возраст составил 5 лет.
Всем больным проводились:
Препарат октенисепт назначали в разведении 1:5 для промывания носоглотки 2 раза в день по 5–10 мл в каждую ноздрю на процедуру в качестве монотерапии. Анализ результатов применения препарата октенисепт через 1 мес выявил следующее.
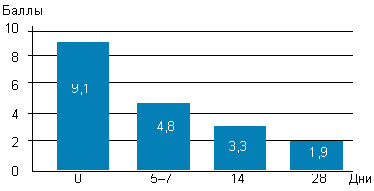 |
| Рисунок 1. Динамика балльной оценки симптомов у детей с аденоидитами |
До начала лечения все больные или их родители предъявляли жалобы на заложенность носа, наличие выделений (либо из полости носа, либо по задней стенке глотки), кашель, снижение слуха различной степени выраженности. Предлагалось оценить выраженность каждого из симптомов в баллах: 0 — симптом отсутствовал, 3 — симптом был выражен максимально. Из данных, представленных на рисунке 1, можно сделать вывод, что уже к 5–7-му дню использования препарата выраженность симптомов снизилась почти вдвое, к 14-му дню — была небольшой, а к 28-му дню — минимальной. Как видно из рисунка 2, дольше всего детей беспокоило снижение слуха (чаще всего проявляющееся заложенностью ушей, причем непостоянной, и связанной с интенсивным или неправильным отсмаркиванием ребенка), при этом заложенность носа, выделения и кашель почти отсутствовали.
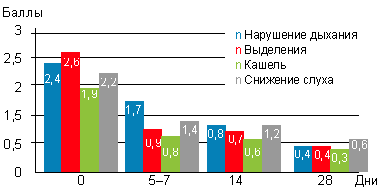 |
| Рисунок 2. Динамика жалоб, предъявляемых больными с аденоидитами (или их родителями) на фоне применения препарата октенисепт |
На фоне монотерапии препаратом октенисепт отмечено, что гнойные выделения почти полностью прекращались уже к 5–7-му дню лечения (рис. 3).
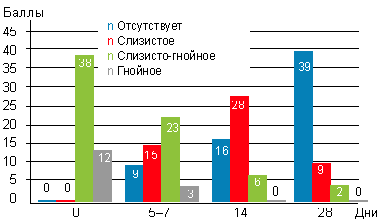 |
| Рисунок 3. Динамика отделяемого в носоглотке у детей c аденоидитами на фоне использования препарата октенисепт при эндоскопическом осмотре |
Важно изменение степени гипертрофии аденоидных вегетаций (рис. 4). До начала лечения у 32 детей (64%) выявлены аденоиды 2-й степени, у 18 детей (36%) — аденоиды 3-й степени. После курса лечения у 5 детей (10%) аденоиды сократились до 1-й степени, а аденоиды 3-й степени определялись только у 7 детей (14%).
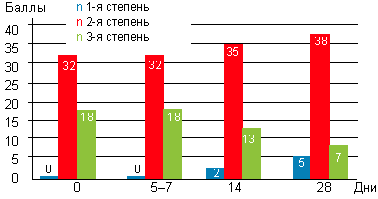 |
| Рисунок 4. Динамика размера аденоидных вегетаций у детей с аденоидитами при эндоскопическом осмотре |
На основании полученных данных (результаты клинического осмотра), а также опроса пациентов и их родителей можно сделать следующие выводы:
Все вышеизложенное позволяет рекомендовать препарат октенисепт для использования в качестве монотерапии аденоидитов у детей.
Е. Ю. Радциг, доктор медицинских наук
РГМУ, Москва
Пять процедур на приеме ЛОР-врача, которые, как правило, вам не нужны
Почему доказательные ЛОР-врачи не рекомендуют «кукушку», промывание миндалин и мазки на флору? Давайте разберемся вместе.
Промывание лакун небных миндалин
Рекомендуется врачами при хроническом тонзиллите, в том числе для профилактики обострений заболевания. Может проводиться шприцем со специальной насадкой — канюлей или вакуумным методом.
Небные миндалины представляют собой скопления лимфоидной ткани в глотке, их важной анатомической особенностью являются крипты. Крипты — это ветвящиеся углубления в миндалинах, благодаря которым увеличивается площадь соприкосновения лимфоидной ткани с инфекционными агентами и, как следствие, быстрее осуществляется иммунный ответ.
В криптах также образуются тонзиллолиты — казеозные пробки, представляющие собой плотные образования, состоящие из слущенного эпителия и остатков пищи. Обычно пробки мелкие и выводятся сами, для человека этот процесс протекает незаметно. В ряде случаев пробки задерживаются в криптах, а когда к ним присоединяются бактерии и лейкоциты, они увеличиваются в размерах и становятся более плотными. С наличием тонзиллолитов связывают ощущение дискомфорта в горле, першение, рефлекторный кашель и очень редко, лишь в 3% случаев — галитоз (неприятный запах изо рта). Среди нормальной микрофлоры крипт отдельно выделяются анаэробы, вырабатывающие летучие соединения серы, именно из-за них пробка приобретает характерный неприятный запах.
Считается, что у казеозных пробок нет негативного влияния на здоровье, а значит опасности они не представляют. Только в России и на постсоветском пространстве выявление пробок ассоциировано с наличием хронического тонзиллита. В других странах это заболевание классифицируют как стойкое воспаление и отек в горле, сопровождаемые болевым синдромом, в ряде случаев требующие назначения системной антибактериальной терапии.
В нашей стране врачи обычно рекомендуют курс промываний, состоящий из 5 процедур, которые проводятся через день или реже. Данный подход основан не на доказательствах эффективности, а на предпочтениях конкретного специалиста, «его личном опыте» и желании пациента. Растворы для промывания используются самые разнообразные — начиная от фурацилина, заканчивая системными антибиотиками и бактериофагами.
Зарубежные врачи предлагают пациентам удалять пробки самостоятельно самыми различными способами. Не доказано, что курсовое промывание миндалин уменьшает частоту образования тонзиллолитов. Если казеозные пробки доставляют человеку выраженный дискомфорт, или его беспокоит неприятный запах изо рта, предлагается обсудить с лечащим врачом возможность тонзиллэктомии (удаления миндалин). Иногда, увы, это единственный способ избавления от пробок. Допускается разовое промывание миндалин для удаления тонзиллолитов (не в период обострения хронического тонзиллита!), если они доставляют сильный дискомфорт, в том числе психологический, а у пациента не получается это сделать самостоятельно.
Лечебный эффект промывания небных миндалин при профилактике обострений хронического тонзиллита не доказан. Четких рекомендаций, определяющих количество процедур, тоже нет.
Важно знать: промывание лакун миндалин — не лечебная и не профилактическая процедура.
«Кукушка» или промывание носа методом перемещения жидкости по Проетцу
Метод, разработанный американским оториноларингологом Артуром Проетцом более века назад. Много лет использовался ЛОР-врачами для лечения острых заболеваний носа и околоносовых пазух.
Российскими ЛОР-врачами «кукушка» назначается практически при любых жалобах пациентов, начиная с острого ринита и синусита, заканчивая острым аденоидитом и евстахиитом. Техника промывания: пациент лежит на спине (реже сидит), в одну половину носа нагнетается антисептический раствор, из другой удаляется при помощи отсоса. Во время процедуры его просят произносить слово «ку-ку», чтобы снизить вероятность попадания раствора в горло и гортань (при этом мягкое небо поднимается, закрывая носоглотку). Однако все равно существует высокий риск попадания жидкости в дыхательные пути, особенно у детей, которые не всегда понимают, что от них требуется, и ведут себя беспокойно.
Из-за создания отрицательного давления в полости носа «кукушка» может быть травмирующей для воспаленной слизистой оболочки полости носа, а при наличии сильного отека в носу и носоглотке — болезненной для ушей.
Использование «сложных составов» для промывания менее предпочтительно, чем физиологический раствор. Антисептики могут дополнительно высушивать воспаленную слизистую оболочку полости носа. Добавление в раствор антибиотиков также не дает лечебного эффекта (в «кукушке» это зачастую антибиотик резервного ряда диоксидин, его побочные действия опасны: экспериментальные исследования показали, что он оказывает мутагенное и повреждающее действие на кору надпочечников). Добавление таких гормональных препаратов, как дексаметазон или гидрокортизон также не оправдано — есть более подходящие гормоны для использования в полости носа (мометазон, флутиказон, будесонид и др.). При наличии показаний эти спреи могут успешно применяться, при этом они обладают низкой биодоступностью, то есть, действуют только в носу, не оказывая системного влияния на организм и не проявляя значимых побочных эффектов.
Доказано, что промывание носа с положительным давлением (баллон Долфин, Нети пот) более действенно. Такие промывания особенно эффективны при аллергическом рините и хроническом синусите.
Важно знать: при остром бактериальном синусите имеет смысл обсуждать применение только оральных антибиотиков. Ни местные антибиотики, ни местные антисептики не показаны, даже в качестве дополнения к лечению.
Пункция верхнечелюстной пазухи
Практически не применяется в современной оториноларингологии. При остром бактериальном синусите показаны системные антибактериальные препараты широкого спектра действия, которые успешно справляются с бактериальным процессом без пункций и «кукушек».
Пункции при бактериальном процессе в верхнечелюстных пазухах в основном показаны, если нужен посев содержимого пазухи — как правило при неэффективности 1-2 курсов антибактериальной терапии.
Очень редко такие пункции проводят с диагностической целью, когда нет возможности выполнить рентгенографию или компьютерную томографию околоносовых пазух. Еще одним показанием является выраженный болевой синдром, связанный с давлением содержимого на стенки пазухи. Пункция при этом делается однократно на фоне основного лечения. Несколько пункций показаны только в случае нестихающего бактериального процесса при двух и более курсах антибиотиков, при этом возможности провести эндоскопическое хирургическое вмешательство на пазухах нет.
Доказано — пункция верхнечелюстной пазухи не ускоряет процесса выздоровления.
Важно знать: пункция, как и любой инвазивный метод, может иметь осложнения, среди них — травма медиальной стенки орбиты, носослезного канала, мягких тканей щеки, носовое кровотечение.
Эндоларингеальные вливания
Рекомендуются при остром ларингите, наравне с небулайзерами, муколитиками и многим другим.
Причиной острого ларингита в большинстве случаев является вирусная инфекция. Поэтому основное лечение здесь — время. Применение антибиотиков не показано даже при легких бактериальных инфекциях в гортани, которые встречаются существенно реже, чем вирусные.
При эндоларингеальном вливании раствор попадает непосредственно на голосовые складки в момент фонации, а значит очень высок риск его попадания в нижние дыхательные пути. В случаях, если гортань видно плохо и техника процедуры не соблюдается, врач вливает раствор в пищевод, пациент его проглатывает, положительного эффекта после процедуры, даже временного, не происходит. В то же время такое «слепое» вливание раствора повышает риск аспирации (попадания в дыхательные пути).
Для вливаний в гортань используются антибиотики, которые при местном применении не обладают бактерицидным эффектом. Могут использоваться масляные растворы, положительный эффект от которых легко заменяется домашним увлажнителем и проветриванием. Эффект от применения гормональных средств (дексаметазона или гидрокортизона) очень кратковременный. При этом в экстренных ситуациях, например, у певцов перед концертом, предпочтение стоит отдать системному применению гормональной терапии. Применение гормонов приводит к быстрому исчезновению воспаления голосовых складок и улучшению качества голоса, но приходится мириться с возможными побочными эффектами данной группы лекарств, поэтому в стандартных ситуациях потенциальный риск при их использовании превышает возможную пользу.
В ряде исследований было доказано, что голос восстанавливается в равные сроки — при лечении антибиотиками и при приеме плацебо.
Важно знать: вирусный ларингит длится обычно 7-10 дней и проходит самостоятельно.
Мазки на флору (из носа, зева, ушей)
В подавляющем большинстве случаев в них нет необходимости. По каждому заболеванию известны наиболее частые возбудители, и эмпирическая терапия хорошо справляется со своими задачами.
Острый бактериальный синусит. Забор материала должен быть выполнен либо непосредственно из пазухи (во время пункции), либо из среднего носового хода под контролем эндоскопа. При этом тампон, которым выполняется забор, не должен касаться окружающих структур. Иногда это сложно осуществить, особенно у детей, поэтому техника нарушается, что приводит к попаданию в материал «путевой» микрофлоры, а истинный возбудитель остается на втором плане.
Острые тонзиллиты. Рекомендованы два исследования. Стрептатест — экспресс-диагностика на β-гемолитический стрептококк группы А (БГСА). И, если он отрицательный, — мазок из зева непосредственно на БГСА. Только при БГСА-тонзиллите есть абсолютные показания к проведению антибактериальной терапии, потому что только в этом случае есть риск развития острой ревматической лихорадки, ведущей к грозным осложнениям.
Обострение хронического тонзиллита. В этом случае бактерии, полученные в посеве с поверхности миндалин, не соотносятся с теми, что находятся внутри, а значит посевы «на флору» также неинформативны для определения тактики лечения.
Острый наружный или средний отиты. Мазок показан при тяжелом течении, неэффективности назначенного лечения через 48-72 часа, частых рецидивах отита, иммунодефиците, при воспалении после хирургического вмешательства на ухе.
В подавляющем большинстве случаев в мазках на флору нет необходимости.
Важно знать: бактериологическое исследование показано только при неэффективности базового лечения, осложненном течении заболевания, нетипичной клинической картине болезни.
Малавит активные комплексы экстратов и минералов помогают в лечении вирусов и простуд, 30мл
Состав
Раствор содержит:
Активные комплексы меди и серебра.
Минерал малахит.
Органические кислоты, в том числе молочная.
Мумие.
Камедь и смола кедра.
Почки березы и сосны.
Кора дуба.
Экстракты корней и трав Алтайского региона (пион уклоняющийся, тысячелистник, шалфей лекарственный, бессмертник, мята перечная, календула, ромашка аптечная, аир болотный, чабрец и др.) на воде из нескольких целебных источников.
Во флаконе 30 мл раствора.
Показания к применению
Оказывает выраженное положительное действие на динамику физиологических процессов при:
Гнойных хронических средних отитах.
Хронических тонзиллитах.
Ангинах.
Гайморитах.
Синуситах.
Фарингомикозах.
Вирусно-бактериальных микстах.
Малавит зарекомендовал себя как высокоэффективное средство при любых острых воспалительных процессах, травмах, ссадинах, при растяжении связок, переломах, укусах (мошки, ос, комаров, клещей, змей, пауков), ожогах, обморожениях.
Антисептические свойства препарата исследованы на основных антибиотикоустойчивых тест-штаммах микроорганизмов. Показано, что и десятикратное разведение препарата полностью подавляет рост:
Синегнойной, кишечной и дифтерийной палочек.
Золотистого стафилококка.
Стрептококка А и В.
Цитобактера.
Сальмонелл.
Шигелл дизентерии.
Грибов рода кандида.
Хламидий.
Уреаплазму.
Установлено наличие у Малавита вирулицидного действия на:
Применение при беременности и кормлении грудью
Малавит не обладает эмбриотоксическим и тератогенным эффектами и может применяться в любые сроки беременности.
Противопоказания
Не выявлены.
Способ применения и дозы
Отиты
Закапывать Малавит в разведении водой от 1:10 до 1:100 (индивидуальный подход) 6-8 раз в день, также хорошо использовать турунды в уши и нос.
Синуситы
Промывать придаточные пазухи носа раствором Малавита в соотношении с водой 1:100; 10 дней 3-6 раз в день.
Хронический тонзиллит
При хроническом тонзиллите наиболее эффективно промывание небных миндалин на ультразвуковой установке «Тонзиллор» с использованием Малавита в разведении водой от 1:10 до 1:100 весной и осенью.
При острых респираторных заболеваниях и гриппе
В нос хорошо предварительно закапывать сосудосуживающие капли.
Наносится на кожу ватным тампоном в места проекции боли, обработанная кожа покрывается, например, марлевым бинтом и полиэтиленовой пленкой, затем утепляющим материалом на время от 20 минут до 2-3 часов. При подострых процессах желателен предварительный прогрев (грелка, баня, массаж), Малавит при этом используется без разведения. Следует подчеркнуть, что Малавит более эффективен при острых воспалениях и свежих травмах.
Курс применения 10 процедур, а с фонофорезом 5-6 процедур.
Препарат рекомендован при угрозе выкидыша, маститах, вестибулитах, эндоцервицитах, эрозиях шейки матки, трещинах соска, остроконечных кондиломах, предродовой санации влагалища, перед искусственным прерыванием беременности и введением внутриматочных контрацептивов.
Специалисты ведущих клиник и медицинских академий РФ, таких как Омская академия, Новосибирская медицинская академия, НИИ Акушерства и гинекологии РАМН им. Д.О.Отта, рекомендуют Малавит для беременных женщин с кольпитом неспецифической этиологии как основной метод оздоровления и в сочетании со специфической терапией при сексуально-трансмиссионной инфекции и генитальном кандидозе.
Они считают, что Малавит имеет большое будущее в акушерстве и гинекологии. Положительно еще и то, что каждая женщина может применять препарат самостоятельно. В «критические» дни женщины могут использовать гигиенические тампоны, пропитанные несколькими каплями Малавита, что даст существенный профилактический результат.
При грибковых поражениях
Грибок, например, межпальцевой не переносит 10-минутного контакта с Малавитом. Достаточно 1-2 раза заложить между пальцами ватно-марлевые турундочки. Хорошо сочетать с густым раствором мумиё.
Чесоточный и энцефалитный клещ
Погибают от однократной аппликации Малавита без разведения за 7-10 минут (см. ниже).
При растяжении связок
Аппликации Малавита как можно раньше, минуя холодовые процедуры, например, обильно смочить и наложить марлевый бинт, сверху полиэтилен и затем бинт, лучше эластичный на 2-3 часа (2-3 раза в сутки).
При спортивных травмах
Малавит в короткий срок снимает мышечное утомление (смазать кожу в болевых зонах), а также способствует быстрому заживлению травм, гематом, растяжений, переломов (см. выше).
В стоматологии
Используется при стоматитах, пародонтозах, зубной боли. Полоскать рот 2-5 раз в день (5-10 капель Малавита на стакан воды) или аппликации турунды смоченной в малавит-глицериновом растворе (1:1 или 1:2).
Малавит дополняет любой вариант лечения воспалительных процессов и травм своим мощным оздоровительным действием.
Возможно помутнение раствора и незначительное появление осадка.




