Молочная кислота в мышцах как вывести
Как восстановиться после интенсивной физической нагрузки
Одним из ключевых условий достижения результатов в фитнесе и других видах спорта является восстановление. Оно включает возвращение физического состояния в норму и адаптацию к предстоящим нагрузкам для улучшения формы. Отсутствие баланса между интенсивными тренировками и отдыхом негативно сказывается на спортивных показателях. На длительной дистанции это может привести к возникновению плато или обратному эффекту, плохому самочувствию, болям в мышцах, снижению продуктивности. Чтобы избежать упадка сил и не ухудшить спортивные показатели, нужно эффективно восстанавливаться после занятий. Как делать это быстро и правильно для увеличения функциональности организма, расскажем в данной статье.
Основные фазы восстановления
При небольших нагрузках все внутренние процессы работают в привычном режиме. Увеличение активности и выполнение тяжелых упражнений мобилизуют внутренние резервы организма, заставляя работать его с большей производительностью. На интенсивные нагрузки организм откликается появлением болевых ощущений. Это происходит из-за выработки кортизола, разрушающего мышцы. Восстановление в данной ситуации важно, поскольку оно помогает вернуть физиологическое и биохимическое состояние. Суть сбалансированного отдыха заключается в снижении негативных последствий из-за микротравм мышечных волокон и извлечении пользы от занятий на тренажере. Исследования объясняют, что пренебрежение данным этапом приводит к ухудшению спортивных показателей. Человек не в состоянии поддерживать выбранный темп, если не соблюдает режим. Кроме того, достижение результатов и становление личных рекордов требует полного восстановления после каждого посещения зала. После физических упражнений организм готовится к будущим нагрузкам, увеличивая мышечную массу. Чем выше интенсивность, тем серьезнее подготовка. Поэтому наиболее эффективными считаются занятия на полную мощность с использованием всех ресурсов. Однако выносливость и сила в данном случае будут улучшаться не во время тренировок, а после них.
Несмотря на индивидуальность и зависимость отдыха от различных факторов, восстановление организма делят на четыре фазы:
В зависимости от группы мышц, на восстановление требуется 36-72 часа. Это стоит учитывать при составлении программы, поскольку интенсивные нагрузки чаще одного раза в 2-3 дня несут больше вреда, чем пользы. Стоит учитывать, что большие мышцы требуют больше времени отдыха. После кардионагрузок, которые не нуждаются в затратах запаса энергии и не повреждают большого количества мышц, на полное восстановление уходит до 3 дней.
Основные методы восстановления
В период, когда спортсмен отдыхает от нагрузок, нужно прекратить тренировки. Важным средством для роста мышц и поддержания организма в тонусе является сон. Именно в это время мышечные ткани активно растут и увеличиваются в объеме. Выделять на сон нужно не менее 8 часов. Следует соблюдать еще несколько условий — для полноценного отдыха засыпать лучше в полной темноте и тишине, на удобной подушке и комфортном матрасе.
На улучшение спортивных показателей и эффективности отдыха сказываются следующие средства:
Кардионагрузкам после основного занятия нужно уделять больше внимания, потому что они укрепляют сердце. Продолжительность кардиотренировки зависит от самочувствия. Если после физнагрузок частота сердечных сокращений превышает вашу норму более чем на 20-30 ударов, легкое кардио необходимо. Оно выведет из организма метаболические продукты распада. Рекомендуется делать по 2 минуты низкоинтенсивной тренировки на каждые 10 ударов сверх нормы частоты сердечных сокращений. Если ЧСС составляет около 140 ударов, а норма не превышает 60, то нужная длительность кардио — 16 минут. Организация качественного восстановительного процесса требует знаний и опыта. Чтобы подобрать грамотно распределить силы, рекомендуем обратиться к профессиональным тренерам. Квалифицированные инструкторы фитнес–центра «Марк Аврелий» предложат для вас индивидуальную программу. Купить абонемент в зал можно онлайн или в нашем клубе. По телефону можно получить дополнительную консультацию о скидках, акциях и преимуществах клубной карты.
Почему возникает боль после тренировок
Логично предположить, что тяжесть, дискомфорт, судороги и боли в таких случаях – это результат усиленной/чрезмерной работы мышц.
Основные причины болевого синдрома
Выделение молочной кислоты
При повышенных нагрузках молочная кислота начинает активно вырабатываться и накапливаться в мышечных тканях. Это естественный процесс, связанный с физиологией, поскольку молочная кислота является специфическим ее побочным продуктом. Выведение из тканей побочных продуктов и есть причина появления различных негативных ощущений:
Повторение занятий приводит к еще большему образованию кислоты. Выведение продуктов распада занимает определенное время (примерно сутки). Накопление в мышцах молочной кислоты и ее выведение доставляет боли и дискомфорт, но при этом не является опасным для организма процессом.
Запаздывание боли
В некоторых случаях человек начинает испытывать боли не сразу. Проходит несколько дней после тренировки и вдруг появляется боль. Это происходит из-за многочисленных микротравм мышц. Травмированные мышечные волокна заставляют организм принимать экстренные меры. Происходит активизация защитных сил с повышением продуцирования определенных гормонов. Все это необходимо для быстрейшего избавления тканей от продуктов распада. Постепенно происходит восстановление поврежденных волокон. Примерно через четыре тренировки боль уходит. Специалисты рекомендуют смену нагрузок и вариабельность интенсивности тренировок.
Повышение реактивности
Тяжелые нагрузки дают боль и судороги из-за водно-солевого дисбаланса. Профилактическая мера – это растяжки после и до занятий, а также пополнение дефицита солей и воды во время и после тренировок.
Молочная кислота (лактат) и физические нагрузки
Дано определение молочной кислоты, описана история ее открытия и метаболизм ее превращения в организме при физических нагрузках (цикл Кори). Описывается концепция ацидоза, описывающая изменения в скелетных мышцах, которые приводят к их гипертрофии и увеличению силовых показателей.
Молочная кислота (лактат) и физические нагрузки
Определение
Молочная кислота (лактат) – конечный продукт анаэробного распада глюкозы и гликогена (гликолиза).
История открытия
1780 году шведский химик Карл Вильгельм Шилле выделил молочную кислоту из молока. А в 1808 году Йенс Якоб Берцелиус открыл, что молочная кислота образуется в скелетных мышцах при выполнении физических упражнений. В 1833 году была установлена формула молочной кислоты.
Формула молочной кислоты (С3H6O3).
Молочная кислота и лактат
Следует отметить, что молочная кислота и лактат — не одно и то же. Лактат — это соль молочной кислоты. Образовавшаяся в результате гликолиза в скелетных мышцах молочная кислота почти полностью диссоциирует на ионы водорода и соединение, которое соединяется с ионами натрия или калия и образует соль (лактат), рис. 1.
Поэтому в литературе часто вместо понятия «молочная кислота» используется термин «лактат». Содержание молочной кислоты и лактата имеет взаимосвязь с кислотностью внутри мышечных волокон (то есть с pH саркоплазмы). При pH в интервале от 6.5 (полное утомление) до 7,1 (норма) в мышечных волокнах накапливается, выводится и перерабатывается именно лактат.
Цикл Кори
Циклический путь метаболизма молочной кислоты в скелетных мышцах по одним источникам открыт американским биохимиком, Нобелевским лауреатом Герти Терезой Кори. По другим источникам открытие цикла Кори приписывается Нобелевским лауреатам, супругам Карлу и Герти Кори. Он описывает превращения молочной кислоты в организме человека.
Большая часть молочной кислоты, которая образуется в организме во время физических нагрузок включается в метаболические процессы непосредственно в мышцах и под влиянием фермента лактатдегидрогеназы (ЛДГ) превращается в пировиноградную кислоту, которая затем в митохондриях окисляется до углекислого газа и воды. Другая часть молочной кислоты через кровеносные капилляры проникает в кровь и доставляется в печень, где включается в метаболические реакции, приводящие к синтезу гликогена. Незначительное количество молочной кислоты может выводиться из организма с мочой и потом. Гликоген печени используется организмом для восстановления энергетических источников скелетных мышц.
Концепция ацидоза
Одной из концепций, объясняющей возникновение острых болезненных ощущений, возникающих как во время, так и после тренировки, является предположение, что накопление молочной кислоты в мышечных волокнах является главной причиной ацидоза («закисления») мышц. Однако исследования, проведенные в начале ХХI века свидетельствуют о том, что основным повреждающим агентом являются ионы водорода (Н + ). Доказано, что основным источником ионов водорода является не анаэробный гликолиз, а гидролиз АТФ. Именно гидролиз АТФ в первую очередь вызывает накопление ионов водорода и смещение pH саркоплазмы в кислую сторону (R. A. Robergs et al., 2004).
Изменение рН саркоплазмы мышечных волокон с 7,1 до 6,5 (то есть повышение кислотности) при сильном утомлении снижает активность ключевых ферментов гликолиза – фосфорилазы и фосфофруктокиназы. При значении рН саркоплазмы равном 6,4 расщепление гликогена прекращается. Это вызывает резкое снижение уровня АТФ и развитие утомления (Н.И. Волков с соавт., 2000).
Молочная кислота и физические нагрузки
Практически при любой физической нагрузке для получения АТФ используется гликоген скелетных мышц. Его концентрация в скелетных мышцах при интенсивных физических нагрузках быстро снижается. Одновременно в скелетных мышцах образуется молочная кислота, которая считается конечным продуктом анаэробного гликолиза.
В скелетных мышцах молочная кислота быстро распадается. В результате образуются ионы водорода и соль (лактат натрия или калия). Повышение концентрации ионов водорода в мышечных волокнах приводит к увеличению проницаемости их мембраны.
Накопление лактата в мышечных волокнах приводит к повышению осмотического давления, в результате чего в мышечные волокна поступает вода. Возникает отёк, мышечные волокна «разбухают» и сдавливают болевые рецепторы мышц. Это ощущается как боль в мышцах. Спортсмены называют это явление «мышцы забиты».
Удаление лактата из мышечных волокон после физической нагрузки
При восстановлении после физической нагрузки, в аэробных условиях лактат удаляется из мышечных волокон в течение от 0,5 до 1,5 часа (Н.И. Волков, 2000). По другим данным лактат удаляется из мышечных волокон в течение нескольких часов. Если после физической нагрузки выполнить 10-15 минутную аэробную работу (например, бег или педалирование на велосипеде), лактат из мышц выведется еще быстрее.
Молочная кислота, гипертрофия и сила скелетных мышц
Предполагается, что накопление лактата в мышечных волокнах лежит в основе развития механического напряжения в мышцах, что в последствии приводит к их гипертрофии по миофибриллярному типу и росту силы. Следовательно, удалять лактат из скелетных мышц после тренировки не следует, так как это основной фактор, повреждающий мышечные волокна.
Это предположение подтверждается опытом тренировок чемпионки мира в беге на 400 м с барьерами Марины Степановой и ее тренера Вячеслава Владимировича Степанова. Стремясь увеличить силовые показатели мышц ног, М. Степанова и В. Степанов в цикле своих статей «Анаэробика» указывают, что «есть смысл ненадолго (на несколько часов) «повариться» в молочнокислой среде, а «разогнать» ее позже (к примеру, вечерними упражнениями)».
Диагностика и лечение подагрического артрита
Подагра — хроническое прогрессирующее заболевание, связанное с нарушением пуринового обмена, которое характеризуется повышением мочевой кислоты в крови и отложением в тканях опорно-двигательного аппарата и внутренних органах натриевой соли мочевой кислот
Подагра — хроническое прогрессирующее заболевание, связанное с нарушением пуринового обмена, которое характеризуется повышением мочевой кислоты в крови и отложением в тканях опорно-двигательного аппарата и внутренних органах натриевой соли мочевой кислоты (уратов) с развитием рецидивирующего острого артрита и образованием подагрических узелков (тофусов).
Подагра относится к «старым» болезням и известна со времен глубокой древности. Термин «подагра» происходит от греческих слов pus, что означает стопа, и agra — захват. Таким образом, уже в названии заболевания подчеркивается одно из кардинальных проявлений подагрического артрита. Подагра рассматривается не только как недуг, при котором патологический процесс локализуется в опорно-двигательном аппарате, но и как системное заболевание, характеризующееся поражением жизненно важных органов, и прежде всего почек. Распространенность подагры в различных регионах варьирует в широких пределах и во многом связана с особенностями питания населения, составляя в среднем 0,1%. В США этот показатель равен 0,84% (возможно, эта цифра завышена).
Подагрой болеют преимущественно мужчины (отношение мужчины/женщины составляет 9:1). У мужчин и в норме наблюдается более высокий уровень мочевой кислоты. У женщин репродуктивного возраста повышенное содержание эстрогенов способствует увеличению почечного клиренса уратов. В постменопаузальном периоде уровень мочевой кислоты у них такой же, как и у мужчин соответствующего возраста. Поэтому, если пик заболеваемости у мужчин падает на возраст 35–50 лет, то у женщин — на 55–70 лет. Однако подагра может развиваться и в более молодом возрасте и отмечается даже у детей.
Как известно, мочевая кислота является конечным продуктом расщепления пуринов и выделяется из организма почками. У здоровых лиц за 24 ч выделяется с мочой 400–600 мг мочевой кислоты. Для понимания патогенеза подагры следует остановиться на клиренсе мочевой кислоты. Он характеризует объем крови, способный очиститься в почках от мочевой кислоты за 1 мин. В норме этот показатель равен 9 мл/мин. Источником образования мочевой кислоты в организме являются пуриновые соединения, которые поступают с пищей или образуются в организме в процессе обмена нуклеотидов. В плазме крови мочевая кислота находится в виде свободного урата натрия. В норме верхняя граница этого показателя для мужчин составляет 0,42 ммоль/л (7 мг%) и для женщин — 0,36 ммоль/л (6 мг%). Содержание мочевой кислоты выше этих цифр расценивается как гиперурикемия и рассматривается в качестве фактора высокого риска развития подагры. Так, по данным Фремингемского исследования, развитие подагрического артрита наблюдается у 17% мужчин и женщин с урикемией 7,0–7,9 мг%, у 25% — с 8–8,9 мг% и у 90% — при уровне мочевой кислоты выше 9,0 мг%.
При наличии стойкого повышения мочевой кислоты в сыворотке крови выше для данного индивидуума уровня она начинает откладываться в тканях в виде свободного урата натрия, который в мочевых путях переходит в мочевую кислоту.
Выделяются следующие клинические варианты подагры:
Гиперурикемия может длительное время протекать без каких-либо субъективных и объективных симптомов и лишь случайно диагностироваться при обследовании больного. Однако она не столь безобидна, как это может показаться на первый взгляд, и нередко ассоциируется с нарушениями жирового и углеводного обмена, а также, что еще более серьезно, приводит к уратной нефропатии. Следует отметить условность дефиниции «асимтоматическая подагра». Для ее выявления необходимо повторно исследовать уровень мочевой кислоты, особенно у «подагрической личности», т. е. у мужчин молодого возраста с пристрастием к алкоголю, ожирением и артериальной гипертонией. В некоторых случаях период асимптоматической (химической) гиперурикемии длится несколько лет и только после этого происходит клиническая презентация подагры. Следует иметь в виду, что гиперурикемии обычно предшествует гиперурикозурия. Поэтому у больных с мочекислым диатезом нужно повторно исследовать уровень мочевой кислоты не только в крови, но и в моче с целью своевременного выявления подагры.
Содержание мочевой кислоты в крови может повышаться под влиянием различных факторов, как внутренних, так и внешних. Эти факторы способствуют либо увеличению образования эндогенных пуринов, либо замедлению их выделения почками. С этих позиций выделяют два типа гиперурикемии — метаболический и почечный. Метаболический тип характеризуется повышением синтеза эндогенных пуринов при наличии высокой урикозурии и нормальном клиренсе мочевой кислоты. Напротив, при почечном типе наблюдается низкий клиренс мочевой кислоты и, следовательно, нарушение выделения мочевой кислоты почками. Представленные типы гиперурикемии имеют первостепенное значение в выборе противоподагрических модифицирующих болезнь препаратов, используемых в терапии этого заболевания.
Причины повышенного биосинтеза пуринов
Нозологические формы и клинические синдромы:
Лекарства, диета и хронические интоксикации:
Причины замедления выведения мочевой кислоты почками
Нозологические формы и клинические синдромы:
Лекарства и хронические интоксикации:
Выделяют также первичную и вторичную подагру. При первичной подагре какое-либо фоновое заболевание, предшествующее ее развитию, отсутствует. В основе такой подагры лежит семейно-генетическая аномалия пуринового обмена, детерминированная несколькими генами, или так называемый «конституциональный диспуризм». Исследования уратного гомеостаза показали аутосомно-доминантный тип наследования таких аномалий. В частности, это наблюдается при врожденных нарушениях в содержании энзимов, занимающих ключевое положение в метаболизме пуринов. Так, при снижении активности гипоксантин-гуанин-фосфорибозилтрансферазы происходит увеличение ресинтеза пуринов из нуклеотидов, что способствует развитию синдрома Леша-Найхана. Этот синдром встречается только у детей и у лиц молодого возраста и обычно заканчивается уратной нефропатией с летальным исходом. При высоком содержании фосфорибозилпирофосфата также наблюдается метаболический тип гиперурикемии, так как этот фермент участвует в синтезе предшественников мочевой кислоты. Что касается вторичной подагры, то она является одним из синдромов другого заболевания, «второй болезнью», развивающейся при многих патологических процессах и чаще всего при хронической почечной недостаточности.
Большое значение в распознавании подагры, особенно ее ранней стадии, имеет клиническая картина острого подагрического артрита. Она хорошо известна, однако частота диагностических ошибок в первый год заболевания достигает 90%, а через 5–7 лет правильный диагноз ставится только в половине случаев. Поздняя диагностика связана с недооценкой классических ранних признаков заболевания, а также с многообразием дебюта и течения подагры. Ее диагностика строится на особенностях клинической картины заболевания, повышенного содержания мочевой кислоты в крови и обнаружения кристаллов урата натрия в тканях. На практике широко применяются следующие так называемые Римские диагностические критерии подагры:
Диагноз подагры считается достоверным при наличии любых двух из четырех критериев.
Менее распространены диагностические критерии подагры, предложенные Американской коллегией ревматологов (АСК) в 1977 г., которые скорее характеризуют острый воспалительный артрит или его рецидивирующие атаки, нежели подагру в целом. Согласно этим критериям, достоверный диагноз ставится при наличии 6 из 12 признаков:
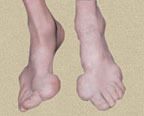
В первые 3–4 года подагра протекает по типу рецидивирующего острого воспалительного моноартрита с полным обратным развитием и восстановлением функции суставов, при этом межприступный период продолжается от нескольких месяцев до 1–2 лет. В дальнейшем этот период укорачивается, в процесс вовлекаются все новые и новые суставы и воспалительные явления локализуются не только в суставах стоп, но распространяются на суставы верхних конечностей, что обычно совпадает с образованием тофусов. Тофусы представляют собой депозиты кристаллов мочевой кислоты. Они появляются в среднем спустя 6 лет после первого приступа подагры, но иногда и через 2–3 года. Ураты чаще всего откладываются на поверхности суставного хряща, в синовиальной оболочке, синовиальных влагалищах, сухожилиях, а также в субкортикальной области эпифизов костей. Наиболее часто они располагаются на ушных раковинах и на задней поверхности локтевых суставов. Тофусы подразделяются на единичные и множественные, а также классифицируются в соответствии с их размерами, при этом к мелким относят тофусы до 1 см в диаметре, к средним — от 1 до 2,5 см и к крупным — более 2,5 см. Подагрические узлы с локализацией в опорно-двигательном аппарате являются основным элементом формирования хронического подагрического артрита. Тофусы могут располагаться в почках и других висцеральных органах.
Хроническое течение подагры не ограничивается только вовлеченностью суставов и формированием тофусов, но и характеризуется поражением внутренних органов. Подагрическая нефропатия является наиболее важным с прогностической точки зрения проявлением подагры и самой распространенной причиной летальных исходов при этом заболевании. Среди отдельных вариантов подагрической нефропатии выделяют острую мочекислую блокаду канальцев почек, мочекислый нефролитиаз, обусловленный отложением солей мочевой кислоты в чашечках и лоханках почек, хроническую уратную нефропатию и диффузный гломерулонефрит. Острая мочекислая блокада канальцев почек происходит, например, при распаде опухоли вследствие массивной медикаментозной или рентгенотерапии. Хроническая уратная нефропатия связана с отложением уратов в интерстиции почек, а развитие диффузного гломерулонефрита — с иммунными нарушениями у лиц с дисрегуляцией пуринового обмена. Такой гломерулонефрит по своей иммуноморфологии чаще всего является мезангиопролиферативным и при нем выявляют депозиты IgG и комплемента. Следует иметь в виду, что подагра часто ассоциируется с такими патологическими состояниями, как артериальная гипертония, ожирение, гиперлипидемия, жировая дистрофия печени, атеросклероз, нарушения мозгового кровообращения, алкогольная зависимость.
Течение подагры характеризуется разнообразием темпов развития болезни. Возможно относительно доброкачественное течение с редкими приступами, небольшой гиперурикемией и урикозурией и длительным сохранением функциональной недостаточности опорно-двигательного аппарата. В других случаях, напротив, с самого начала заболевания наблюдаются частые атаки острого артрита с сильными болями или непрерывные атаки с множественным поражением суставов на протяжении нескольких недель или месяцев (подагрический статус). Рефрактерное к проводимой терапии течение подагры приводит к быстрому развитию функциональной недостаточности суставов и почек.
В основе выделения вариантов течения подагры лежат: количество приступов артрита в течение года, число пораженных суставов, выраженность костно-хрящевой деструкции, наличие тофусов, патология почек и ее характер.
Варианты течения подагры
Легкое: приступы артрита 1–2 раза в год и захватывают не более 2 суставов, нет поражения почек и деструкции суставов, тофусы отсутствуют или они единичные и не превышают 1 см в диаметре.
Средней тяжести: 3–5 приступов в год, поражение 2–4 суставов, умеренно выраженная костно-суставная деструкция, множественные мелкие тофусы, поражение почек ограничено почечно-каменной болезнью.
Тяжелое: частота приступов более 5 в год, множественное поражение суставов, множественные тофусы крупных размеров, выраженная нефропатия.
Основными задачами терапии подагрического артрита являются:
Купирование острого подагрического артрита проводится противовоспалительными средствами. Для этих целей используются: колхицин — колхицин, колхикум-дисперт; нестероидные противовоспалительные препараты (НПВП) — вольтарен, дикловит, диклоран, целебрекс, мовалис); кортикостероиды — полькортолон, преднизолон, метилпреднизолон; или комбинация НПВП и кортикостероидов — амбене. Как колхицин, так и НПВП способствуют обратному развитию острого артрита в течение нескольких часов, в то время как у не прошедших лечение больных он может длиться несколько недель. До недавнего времени полагали, что лучшим препаратом для купирования приступа острого артрита при подагре является колхицин. Ярко выраженный и быстрый (в течение 48 ч) эффект колхицина рассматривался как один из диагностических признаков этого заболевания. Колхицин способен предупредить дальнейшее развитие острого приступа подагры при его назначении в первые 30–60 мин атаки. Его лечебное действие обусловлено угнетением фагоцитарной активности нейтрофилов. При остром приступе подагры мононатриевые соли уратов, фагоцитированные нейтрофилами, приводят вследствие мембранолитического их действия к гибели этих клеток и высвобождению лизосомальных ферментов, которые отвечают за развитие острого воспаления.
Из НПВП предпочтение отдают индометацину (индотард, метиндол) и диклофенаку (вольтарен, диклоран, диклофен). Эти препараты назначают в дозе 200–250 мг/сут, причем в первые часы приступа применяют большую часть суточной дозы. Проведенные контролированные исследования не выявили более высокой эффективности традиционных НПВП по сравнению с селективными ингибиторами ЦОГ-2 (нимесил, нимулид, целебрекс), например целекоксибами (коксиб, целебрекс). Однако окончательное суждение о сравнительной эффективности этих препаратов можно вынести только в ходе дальнейших исследований. Суточная доза колхицина составляет 4–6 мг/сут, причем 2/3 этой дозы больной принимает до 12 ч дня в первый день приступа. Обычно разовая доза составляет 0,6 мг и ее принимают каждый час до явного снижения подагрического воспаления. После значительного уменьшения воспаления дозу колхицина начинают снижать по 0,6 мг 2 раза в день, вплоть до полной отмены. Нередко у больных не удается наращивать суточную дозу до оптимальной из-за появления побочных реакций. Основными побочными эффектами колхицина являются тошнота, рвота, понос, возможны также геморрагический гастроэнтерит, лейкопения, нейропатия. При подагрическом статусе, характеризующемся непрерывными атаками острого артрита, рефрактерными к терапии НПВП, возможно внутривенное введение колхицина.
Противоподагрическая терапия (базисная, модифицирующая болезнь) направлена на профилактику рецидивов острого артрита, снижение содержания мочевой кислоты в крови, предупреждение дальнейшего формирования тофусов и их обратное развитие. Все противоподагрические препараты делятся на две большие группы: урикодепрессоры (урикостатики) и урикозурики. Урикодепрессоры тормозят синтез мочевой кислоты путем ингибирования фермента ксантиноксидазы, превращающего гипоксантин в ксантин, а ксантин в мочевую кислоту. Урикозурики повышают экскрецию мочевой кислоты, подавляя обратную реабсорбцию уратов почечными канальцами.
К препаратам первой группы относится аллопуринол (аллопуринол, аллопуринол-эгис, аллупол, пуринол, ремид, тиопуринол, милурит), который занимает лидирующее положение среди дру-гих противоподагрических средств. Показанием к применению аллопуринола являются метаболическая подагра, высокая гиперурикемия, частые острые атаки артрита, мочекислая болезнь, генетически обусловленный дефицит гипоксантин-гуанин-фосфорибозилтрансферазы. Применение аллопуринола возможно и у больных с подагрической нефропатией с начальными проявлениями хронической почечной недостаточности и небольшой азотемии. Начальная доза аллопуринола составляет 300 мг/сут. В случае неэффективности такой дозы ее увеличивают до 400–600 мг/сут, а при достижении клинического эффекта постепенно снижают. Поддерживающая доза определяется уровнем гиперурикемии и обычно составляет 100–300 мг/сут.
Аллопуринол способствует исчезновению атак острого артрита или их заметному ослаблению, обратному развитию тофусов и отчетливому их размягчению, снижению уровня мочевой кислоты до субнормальных цифр, нормализации показателей мочевого синдрома, урежению почечных колик и выделительной функции почек. У некоторых больных он поначалу вызывает повышение уровня мочевой кислоты и обострение подагрического артрита, поэтому на первом этапе терапии его комбинируют с противовоспалительными препаратами, в частности с низкими дозами колхицина или НПВП. По этой причине его не следует принимать при остром подагрическом артрите. При лечении аллопуринолом нередко развиваются побочные реакции, которые проявляются желудочно-кишечной токсичностью, аллергическими реакциями (кожная сыпь, эозинофилия), гепатотоксичностью с повышением сывороточных аминотрансфераз.
Урикозурические препараты, представляющие собой слабые органические кислоты, имеют меньшее значение в терапии подагры, чем урикостатики. Их не следует назначать при высоком содержании мочевой кислоты в крови, а также при нефропатии даже с начальными проявлениями почечной недостаточности. Из урикозурических препаратов сульфинпиразон и пробенецид особенно широко используются в США. Сульфинпиразон (сульфинпиразон, апо-сульфинпиразон, антуран) назначают по 200–400 мг/сут в два приема. Его, как и другие урикозурические средства, принимают с большим количеством жидкости, которую для профилактики нефролитиаза следует ощелачивать. Побочные реакции встречаются относительно часто и проявляются желудочной и кишечной диспепсией, лейкопенией, аллергическими реакциями. Противопоказанием к назначению сульфинпиразона является язвенная болезнь желудка и, конечно, подагрическая нефропатия.
Пробенецид (бенемид) является производным бензойной кислоты. Препарат назначается по 1,5–2,0 г/сут. Бензойная кислота содержится в клюкве, а также в ягодах и листьях брусники. Поэтому отвары и морсы из ягод и листьев этих растений показаны больным подагрой и в большей степени больным с подагрической нефропатией, тем более что помимо бензойной кислоты они содержат гиппуровую кислоту, обладающую урикосептическими свойствами. Урикозурическая активность присуща блокатору рецептора ангиотензина II и фенофибрату (грофибрат, нофибал). Наиболее эффективны производные бензбромарона, которые обладают не только урикозурическими свойствами, но и урикодепрессорными. Они используются в качестве монотерапии или в сочетании с аллопуринолом. Таким комбинированным препаратом является алломарон. Алломарон содержит 20 мг бензбромарона и 100 мг аллопуринола, его обычно принимают по 1 таблетке 2 раза в день.
Составной частью комплексной терапии подагры являются ощелачивающие препараты и ощелачивающие растворы, которые способны снизить риск развития нефропатии и, в частности, мочекаменной болезни. К этим препаратам относятся магурлит, блемарен и уралит. Их применение должно регулярно контролироваться показателем рН мочи. Помимо этих средств, можно принимать питьевую соду 2–4 г в день или щелочные минеральные воды.
При выраженных симптомах артрита необходимо также проводить местное лечение (долобене, финалгон, диклоран плюс, долгит крем, немулид гель, бишофит-гель).
Диете при подагре придают наибольшее значение по сравнению с другими ревматическими болезнями. Она предусматривает снижение общего калоража пищи, тем более что при подагре обычно наблюдается повышенная масса тела. Необходимо уменьшить поступление в организм экзогенных пуринов и животных жиров. Жиры снижают экскрецию мочевой кислоты почками. Крайне осторожно следует подходить к употреблению любых алкогольных напитков, включая пиво и красное вино. Исключают из пищевого рациона печенку, почки, жирные сорта мяса, мясные бульоны, копчености, горох, бобы, чечевицу, шпинат, цветную капусту, шпроты, сельдь. Следует ограничить потребление мяса до 2–3 раз в неделю, при этом лучше употреблять его в отварном виде.
Сочетание строгой диеты с длительным применением противоподагрических препаратов, а также активное воздействие на заболевания, которые повышают содержание мочевой кислоты в крови, способны существенно замедлить темпы прогрессирования костно-хрящевой деструкции, предупредить дальнейшее формирование тофусов и сохранить функциональное состояние опорно-двигательного аппарата и почек.
В. В. Бадокин, доктор медицинских наук, профессор
РМАПО, Москва