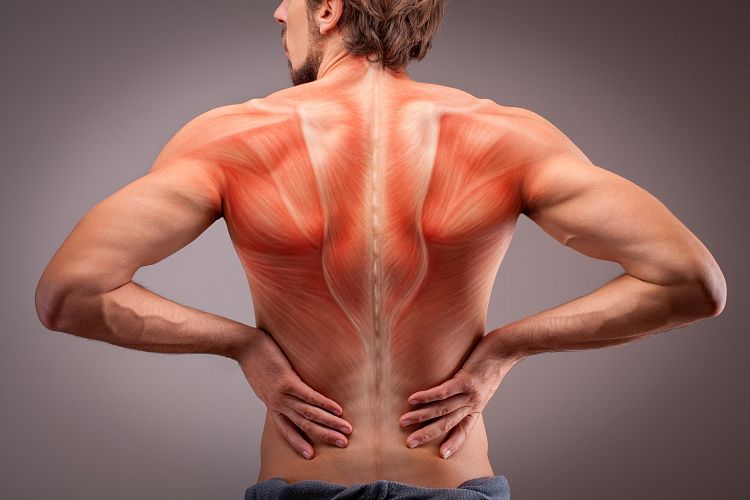
Миозит икроножных мышц как лечить
Чем грозит миозит?
Зачастую миозит не протекает как самостоятельное заболевание, обычно воспалительный процесс переходит на другие прилегающие к поврежденной мышце участки тела – кожные покровы (вызывая при этом дерматомиозит), нервную ткань ( с возникновением нейромиозита)
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
Какова этиология и патогенез такого состояния?
К наиболее частым причинам миозита относятся следующие:
Наиболее частым патогенетическим механизмом миозита является гематогенный, когда попавшие в организм инфекционные агенты и продукты их жизнедеятельности из пораженной воспалительным процессом области распространяются с током крови по всем органам и тканям, в том числе попадая и в мышцы.
Вторым по частоте механизмом является аутоиммунный. Суть его в том, что при попадании бактериальной (чаще всего стрептококковой) флоры в организм человека, он начинает выделять антитела, которые одновременно с действием на бактериальные антигены повреждают еще и собственную соединительную ткань. При этом нужно отметить, что мышцы кроме мышечных волокон еще имеют соединительнотканные перемычки, именуемые стромой. При возникновении аутоиммунного процесса первыми повреждаются именно эти структуры, и только потом мышечные ткани.
Чем обычно проявляется данное заболевание?
Основными симптомами миозита, как и любого другого воспалительного процесса в человеческом организме, являются боль, гиперемия, отек тканей, повышение местной температуры, а также различной степени выраженности функциональные расстройства.
Данное воспаление может быть острым или хронически протекающим. Второй обычно является следствием не долеченного первого.
Самым частым симптомом является боль. Обычно она не острая, а скорее тянущая или ноющая, усиливающаяся во время работы данных мышечных волокон или при их пальпации. Однако в запущенных случаях она становится очень интенсивной и приобретает постоянный характер даже в состоянии покоя. При усилении боли зачастую возрастает и местная температура, иногда даже наблюдается лихорадка (это является признаком гнойного воспаления мышцы). Также при гнойном миозите обычно можно определить симптом флюктуации.
Также отмечается ограничение движений в некоторых суставах, к которым крепятся с помощью сухожилий пораженные мышцы. Как уже было сказано. Может поражаться кожа и нервные волокна, вследствие чего будут наблюдаться двигательные и чувствительные нарушения, ощущения покалывания и жжения. Поздние стадии характеризуются атрофией мышц, их полным обездвиживанием.
Как диагностировать и лечить миозит?
Для правильной диагностики данного патологического состояния необходимо обязательно обратится в лечебное учреждение к квалифицированному врачу, который тщательно расспросит и осмотрит вас, проведет пальпацию мышц, назначит дополнительные лабораторные (клинические и биохимические анализы крови и мочи) и инструментальные (электромиография) методы исследования.
Лечение мышц спины и других областей тела отталкивается от этиологического фактора. Во всех случаях применяются нестероидные противовоспалительные препараты, которые действуют симптоматически. В случае подтверждения инфекционной причины назначаются антибактериальные лекарства, если была найдена трихинелла или другие представители глистов, тогда применяют антигельминтные средства. При абсцессе или флегмоне мышц требуется хирургическое вмешательство, заключающееся в их вскрытии и дренировании. Также широко применяются иммуномодулирующие и дезинтоксикационные лекарственные средства.
Тяжело при лечении миозитов обойтись без физиотерапевтического воздействия, которое заключается в применении электро- и фонофореза, УВЧ, динамических токов. Нужно отметить, что данные процедуры применяются только в периоде ремиссии, они противопоказаны при токсических и гнойных миозитах.
Еще одним прекрасным методом в лечении данной патологии является массаж, который способствует укреплению пораженных мышечных волокон, улучшает кровообращение в них.
Миозит причины, симптомы, методы лечения и профилактики
Миозит — поражение мышечных тканей в результате воспаления или интоксикации. Характеризуется ослаблением мышц, возможна атрофия. Болезнь затрагивает мышечные ткани скелета. Миозит влияет на состояние кожных покровов и костные ткани. Требует консультации врача.
Симптомы миозита
Заболевание имеет следующую симптоматику:
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 24 Декабря 2021 года
Содержание статьи
Причины
Существует несколько факторов, увеличивающих риск прогрессирования миозита:
Стадии развития миозита
Врачи выделяют несколько стадий:
Разновидности
Шейный миозит
Чаще развивается вследствие инфекционного заболевания, например после ОРВИ. Воспалительный процесс затрагивает длинные мышечные ткани головы и шеи. Болезненные ощущения имеют ноющий характер, постоянно сопровождают больного. При миозите мышц спины возможно сдавливание нервных отростков и сосудистых каналов.
Миозит мышц спины
Чаще развивается при невралгии межреберного характера или после физического повреждения. Характеризуется тупыми болезненными ощущениями, которые усиливаются при движении или вдохе. Объясняется изменением мышечных тканей грудной области. Чаще диагностируется миозит поясничных мышц, боли могут отдавать в нижние конечности.
Миозит плеча
Прогрессирует после интенсивной физической нагрузки или травмировании плечевой области. Характеризуется небольшой отёчностью, напряжением мышечных тканей, резкими болезненными ощущениями, которые усиливаются при движении верхними конечностями.
Миозит икроножных мышц
Развивается на фоне системных болезней, например красная волчанка. Основной симптом — слабость нижних конечностей. Возникает при физических нагрузках. По мере прогрессирования заболевания появляются болезненные ощущения. В тяжелых случаях возможно разрастание соединительной ткани и атрофия мышц.
Дерматомиозит
Заболевание затрагивает мышечные ткани кожи и внутренних органов. Патология отображается на работе всего организма. Характеризуется постепенным или резким ухудшением самочувствия больного. Врачи отмечают жалобы на дискомфорт во время движения. При отсутствии лечения развивается болезненность в состоянии покоя, атрофирование мышц.
Оссифицирующий миозит
Заболевание генетического характера, сопровождается окостенением мышечных тканей. Объясняется нарушением генов процесса формирования костей. Встречается редко.
Полимиозит
Подразумевает воспаление поперечно-полосатой мышечной ткани. Приводит к атрофированию мышц при отсутствии лечения.
Диагностика
Для постановки диагноза назначают общий анализ крови, биохимическое исследование кровеносных телец и урины. При необходимости используют инструментальные методы. Пациента направляют на рентгенографию, флюорографию, электромиографию. В сети клиник ЦМРТ для диагностики миозита используют следующие методы:
Миозит: причины и лечение воспаления мышц
Миозит – воспаление мышц, сопровождающееся локальной болью во время движения или пальпации. Пытаясь защитить пораженный участок своими силами, организм нагнетает мышечное напряжение, из-за чего ограничивается подвижность суставов, а впоследствии может развиться слабость и атрофия поврежденной мышцы.
Воспаление мышц не останавливается в одной локации или на одной причине. Часто миозит возникает как следствие инфекционных и аутоиммунных заболеваний. Течение болезни может быть как острым, так и хроническим, с высыпаниями на коже. При местном инфицировании велика вероятность развития в мышцах гнойных процессов.
От миозита хотя бы раз в жизни страдает каждый человек. Но в большинстве случаев болезнь остается без диагностики, потому что сами пациенты определяют боли как обострение остеохондроза шейного или грудного отделов. Тяжелые формы миозита нуждаются в продолжительном лечении и госпитализации, поэтому обращаться к самодиагностике и самолечению при миозите не следует.
Причины
Частой причиной воспаления мышц становятся вирусные инфекционные заболевания. Например, грипп или ОРВИ. Миозит может возникнуть на фоне бактериальной и грибковой инфекции. В таком случае воспалительный процесс начинает развиваться как результат деятельности микроорганизмов и продуктов их жизнедеятельности.
К более редким причинам появления миозита относятся:
Классификация
Миозит имеет несколько форм:
Миозит имеет большое число разновидностей и такой же разнообразный список причин.
Симптомы
Несмотря на разнообразие форм и причин миозита, существуют симптомы, явно указывающие на развитие заболевания. О наличии миозита можно судить, если:
Течение миозита может развиваться как в острой, так и хронической форме. Причем при отсутствии или неправильном лечении легко меняет одну на другую.
Острый миозит развивается при:
Инфекционный и токсический миозит не проявляется яркой симптоматикой в начале и протекает в хронической форме до благоприятных обстоятельств.
Хронический миозит развивается по кривой, периодически стихая и возобновляясь. На появление болей влияют погода, пониженные температуры, длительные нагрузки в малоподвижном положении.
Диагностика
Диагностика миозита требует тщательного исследования состояния пациента, поскольку болезнь имеет большое число причин. Лечение назначается исходя из причины.
Лечение
Лечением миозита занимаются специалисты разных профилей, поскольку болезнь очень неоднозначна по причинам возникновения. Например, паразитарный миозит в компетенции паразитолога, инфекционный лечит терапевт или инфекционист, а травматологи занимаются миозитом травматической природы.
Лечение может быть как консервативным, так и хирургическим, в зависимости от формы и тяжести миозита. При консервативном лечении назначаются медикаменты в зависимости от первопричины болезни. Хирургическое лечение однозначно показано при гнойной форме.
Боли в области икры: дифференциальный диагноз
В статье представлен дифференциальный диагноз болевого синдрома в области икроножной мышцы, развивающегося вследствие хронической венозной недостаточности, острой венозной недостаточности, хронической артериальной недостаточности, острой артериальной недостаточности, остеохондроза, остеоартроза, полинейропатии, дерматомиозита, миозита, фибромиалгии, травмы мышц.
Боли в области икроножной мышцы (икры) – универсальный симптом, который может наблюдаться при большом количестве заболеваний.
Основной мышечный массив задней поверхности голени (икра) образован двумя мышцами – располагающейся поверхностно икроножной мышцей и более глубоко расположенной камбаловидной мышцей. Сухожилия этих мышц объединяются вместе и прикрепляются к пяточной кости, образуя т.н. ахиллово сухожилие. Мышцы икры обеспечивают движение в голеностопном суставе (сгибание и разгибание), что необходимо для обеспечения ходьбы, удержания равновесия тела в вертикальном положении и амортизации при движениях.
Артериальное кровоснабжение икроножной мышцы происходит из собственных артерий, берущих начало из подколенной артерии. Венозный отток осуществляется по сопровождающим артерии венам, которые в толще мышцы образуют широкие выстланные эндотелием полости – суральные синусы. Иннервируются вышеуказанные мышцы из большеберцового нерва (L3-4).
Хроническая венозная недостаточность.
На сегодняшний день в генезе боли при хронических заболеваниях вен выделяют три основных компонента: дистензионный, ишемический и воспалительный.
Дистензионный компонент возникает вследствие перерастяжения венозной стенки избытком крови при нарушении механизмов ее оттока. Подобные нарушения могут быть следствием дисфункции мышечно-венозной помпы, играющей ведующую роль в обеспечении венозного оттока в вертикальном положении тела. Застой крови в венах голени может возникать в результате снижения активности мышц икры, например вследствие длительного пребывания в неподвижном вертикальном или сидячем положении, в результате поражения клапанного аппарата поверхностных (варикозная болезнь) или глубоких (посттромботический синдром) вен, что сопровождается нарушением нормального центростремительного движения крови и ее забросом в дистальные отделы при каждом мышечном сокращении (рефлюкс), а также при поражении соответствующих мышц и смежных с ними суставов. Подобные боли часто возникают после длительных статических нагрузок и легко купируют ночным отдыхом и/или путем придания конечностям возвышенного положения.
Воспалительный компонент является отражением общепринятой на сегодняшний день концепции лейкоцитарной агрессии, как ведующего компонента патогенеза хронических заболеваний вен. Суть ее заключается в том, что при уменьшении скорости венозного оттока и появлении признаков венозного стаза в венах голени происходит лейкоцитарно-эндотелиальное взаимодействие с экспрессией ссответвующих адгезивных молекул на поверхности клеток, что приводит к миграции белых кровяных телец в толщу сосудистой стенки и их дегрануляции. Освобожденные свободные радикалы кислорода, протеолитические ферменты и цитокины оказывают не только повреждающее воздействие на структурные компоненты венозной стенки, в первую очередь, коллагеновый каркас, но и активируют безмиелиновые С-ноцицепторы, отвечающие за передачу болевого импульса. Таким образом, воспалительный компонент венозной боли отражает не только застой крови в венах голени, но и процесс активного развития хронических заболеваний вен, который может в итоге привести к появлению варикозной трансформации. Присоединение воспалительного компонента делает венозную боль более стойкой и не купирующейся возвышенным положением конечности и ночным отдыхом.
Ишемический компонент связан с тяжелыми воспалительными изменениями венозной стенки с запустеванием vasa vasorum, что приводит к серьезной морфологической перестройке страдающих вен. Следует предполагать, что ишемический компонент встречается при тяжелых формах хронических заболеваний вен и может обеспечивать постоянную болезненность самих варикозных узлов.
Классические боли при венозной недостаточности носят тупой распирающий характер, усиливаются после длительного пребывания в положении стоя или сидя, уменьшаются или полностью проходят после ночного отдыха или придания конечности возвышенного положения. Часто боли сопровождаются преходящим отеком мягких тканей в области нижней трети голени и судорогами икроножной мышцы в ночные часы.
Острая венозная недостаточность – тромбоз глубоких вен голени. В результате внезапного затруднения венозного оттока из нижних конечностей и развития острого венозного полнокровия могут наблюдаться весьма интенсивные постоянные распирающие боли в области икроножной мышцы, незначительно уменьшающиеся при придании конечности возвышенного положения, сопровождающиеся увеличением объема мышцы и ее уплотнением, цианозом кожи и усилением подкожного сосудистого рисунка. Степень выраженности симптомов будет зависеть от локализации тромбоза – чем больше вен окажется вовлечено в процесс, тем более острыми будут проявления. При изолированном тромбозе суральных синусов могут наблюдаться умеренной интенсивности четко локализованные боли, усиливающиеся при подошвенном сгибании голеностопного сустава и при надавливании в место проекции синуса на кожу.
Хроническая артериальная недостаточность развивается вследствие окклюзии артерий атеросклеротическим или аутоиммунно-воспалительным процессом. В подобных случаях мышцы испытывают кислородное голодание, переходят на анаэробный путь метаболизма, что приводит к накоплению кислых продуктов, раздражающих болевые рецепторы. При артериальной недостаточности боли в икроножных мышцах наблюдаются при ходьбе и вынуждают человека остановиться (синдром «перемежающейся хромоты»), на начальных стадиях процесса в покое боли не беспокоят. Боли сопровождаются похолоданием конечностей, зябкостью, кожа становится бледной, шелушащейся, легко ранимой, теряется волосяной покров. При прогрессировании заболевания мышцы и подкожная клетчатка истончаются.
Острая артериальная недостаточность – внезапная закупорка артерий вследствие ее тромбоза или эмболии приводит к остро возникшей ишемии конечности. В этом случае боли в икроножной мышцы будут наблюдаться в покое, носить интенсивные характер, сопровождаться нарушениями чувствительности и двигательной функции вплоть до развития паралича и мышечной контрактуры.
Остеохондроз поясничного отдела позвоночника (корешковый синдром) – вторая по частоте причина появления болей в области икроножных мышц. В основе лежит сдавление корешка спинномозгового нерва в месте его выхода из позвоночного канала. В результате возникают проецированные боли в том месте, куда идут нервные волокна – в том числе в область икры. При этом боли могут быть связаны как с компрессией нервов и генерацией в них болевых импульсов, так и с тоническим мышечным сокращением и последующим развитием фиброзно-дистрофических изменений в мышечной ткани. При корешковом синдроме боли связаны с определенными движениями и изменением положения тела (например, наклон туловища вперед, в стороны, сгибание конечности в тазобедренном суставе). Как правило, боли усиливаются при длительном пребывании в провоцирующем положении и уменьшаются после разминки, лечебной физкультуры, массажа, тепловых воздействий. При мышечно-тоническом синдроме возможно обнаружить участки повышенного тонуса в воде плотных болезненных очагов в тоще мышцы. Со временем мышца может диффузно уплотняться в связи с развитием в ней фиброзных изменений. Впоследствии в связи с нарушением вегетативной иннервации может происходить присоединение застойного (вазодилатация) или ишемического (вазоконстрикция) компонента болевого синдрома.
Периферическая полинейропатия может быть осложнением сахарного диабета, следствием токсического воздействия на организм этилового спирта и пр. Для диабетической полинейропатии характерно сочетание ночных или утренних болей в покое, локализующихся в дистальных отделах нижних конечностей, с ощущениями ползанья мурашек, жжения, онемения, мышечной слабостью и снижением кожной и (в первую очередь) вибрационной чувствительности. При этом боли могут носить очень интенсивный характер. Поражение вегетативных нервов может приводить к трофическим нарушениям и присоединению сосудистого компонента болевого синдрома.
Неврит большеберцового нерва характеризуется болями приступообразного характера, возникающими по ходу нервных волокон. При этом в промежутках между приступами боль полностью отсутствует.
Патология коленных суставов – в первую очередь, остеоартроз – характеризуется болями в околосуставной области при нагрузке. Боли локализуются преимущественно в области передней и внутренней поверхностей коленного сустава, усиливаются при длительном пребывании в вертикальном положении тела, при долгой ходьбе. Особенно характерно усиление болей при подъеме и особенно спуске по лестнице. На начальных стадиях заболевания в покое боли полностью проходят (при этом не требуется придавать конечности возвышенное положение). При развитии активного воспаления могут появляться боли в начале движения и утренняя скованность в суставах. В процессе развития заболевания возможно присоединение мышечно-тонического компонента болевого синдрома, при котором икроножная мышца находится в постоянном напряжении и становится плотной и болезненной при пальпации. При скоплении выпота в полости сустава могут образовываться ограниченные ее скопления в заворотах суставной капсулы – кисты Беккера, которые могут усугублять болевой синдром, сдавливать нервы и вены с развитием нейропатического и сосудистого компонента.
Дерматомиозит, полимиозит – аутоиммунное воспаление мышечной ткани, характеризующиеся постоянными тупыми упорными болями, усиливающимися при движениях в голеностопном суставе, в сочетании с мышечной слабостью и симптомами интоксикации. Мышцы становятся отечными, болезненными при пальпации, со временем может наблюдаться их уплотнение, тяжистость, узловатость, фиброз, образование кальцинатов вплоть до полной атрофии. При аутоиммунных заболеваниях, как правило, выявляются поражения других органов и систем, в первую очередь кожи: эритема и отек периорбитальной области, шелушащаяся эритема пальцев и кистей, покраснение околоногтевых валиков, очаги гиперпигментации-депигментации кожи – при дерматомиозите; отек-индурация-атрофия кожи при склеродермии, эритема на лице, поражение почек, сердца при волчанке и пр. Между тем, поражение икроножных мышц при аутоиммунных миозитах встречается нечасто.
Миозиты также могут быть проявлением онкологических, паразитарных заболеваний (трихинеллез, токсоплазмоз, цистицеркоз) или являться осложнением простуды, травмы или перенапряжения икроножной мышцы.
Перенапряжение, растяжение, разрыв мышцы могут сопровождаться выраженными интенсивными болями в зоне повреждения, резко усиливающимися при попытках движений. Могут присоединяться явления воспаления (миозит).
Статья добавлена 24 июля 2014 г.