Мидокалм при энцефалопатии как пить
Мидокалм® (150 мг)
Инструкция
Торговое название
Международное непатентованное название
Лекарственная форма
Таблетки, покрытые пленочной оболочкой 50 мг и 150 мг
Состав
Одна таблетка содержит
вспомогательные вещества: кислота лимонная безводная, кремния диоксид коллоидный, кислота стеариновая, тальк, целлюлоза микрокристаллическая, крахмал кукурузный, лактозы моногидрат,
состав пленочной оболочки: кремния диоксид коллоидный безводный, титана диоксид (Е 171), лактозы моногидрат, макрогол 6000, гипромеллоза.
Описание
Таблетки, покрытые пленочной оболочкой белого или почти белого цвета, круглой формы, с двояковыпуклой поверхностью, с гравировкой «50» на одной стороне, диаметром около 7 мм и характерным запахом (для дозировки 50 мг).
Таблетки, покрытые пленочной оболочкой белого или почти белого цвета, круглой формы, с двояковыпуклой поверхностью, с гравировкой «150» на одной стороне, диаметром около 11 мм и характерным запахом (для дозировки 150 мг).
Фармакотерапевтическая группа
Миорелаксанты. Миорелаксанты центрального действия. Миорелаксанты центрального действия другие. Толперизон.
Фармакологические свойства
Фармакокинетика
После приема внутрь толперизон легко всасывается из тонкого кишечника. Максимальная концентрация толперизона в плазме крови достигается спустя 0,5-1 час, в результате значительного пресистемного метаболизма биодоступность составляет около 20%.
Толперизон интенсивно метаболизируется в печени и почках. Выводится почками, в основном (> 99%) в виде метаболитов, фармакологическая активность которых неизвестна. После приема внутрь период полувыведения составляет приблизительно 1,5 ч.
Фармакодинамика
Мидокалм® является миорелаксантом центрального действия. Механизм действия толперизона полностью не выяснен. Обладает высокой аффинностью к нервной ткани, достигая наибольших концентраций в стволе головного мозга, спинном мозге и периферической нервной системе.
Наиболее значимым эффектом толперизона является его тормозящее действие на спинномозговой рефлекторный путь. Этот эффект совместно с ингибирующим действием на нисходящие проводящие пути, обусловливает терапевтическую пользу толперизона.
Толперизон обладает мембраностабилизирующим действием, снижает электрическую возбудимость двигательных нейронов и первичных афферентных волокон. Толперизон дозозависимо тормозит активность потенциал-зависимых натриевых каналов, соответственно снижается амплитуда и частота потенциала действия.
Доказан угнетающий эффект на потенциал-зависимые кальциевые каналы,
вторичный механизм действия, заключается в блокировании высвобождения трансмиттера в результате блокады поступления ионов кальция в синапсы.
Усиливает периферическое кровообращение. Этот эффект не связан с воздействием препарата на центральную нервную систему. Он может быть обусловлен слабым спазмолитическим и антиадренергическим действием толперизона.
Показания к применению
— неотложное или длительное лечение патологически повышенного тонуса скелетных мышц при органических неврологических заболеваниях (повреждении пирамидных путей, рассеянном склерозе, цереброваскулярных нарушениях, миелопатии, энцефаломиелите и т. д.)
— лечение мышечного гипертонуса и мышечных спазмов, сопровождающих заболевания опорно-двигательного аппарата (например, спондилёз, спондилоартроз, цервикальные и люмбальные синдромы, артрозы крупных суставов
— восстановительное лечение после оперативных вмешательств в ортопедии и травматологии
— лечение облитерирующих заболеваний сосудов, а также синдромов, возникающих вследствие нарушения иннервации сосудов (например, акроцианоз, интермиттирующая ангиневротическая дисбазия)
— болезнь Литтля и другие энцефалопатии у детей, сопровождающиеся мышечной дистонией
Способ применения и дозы
Взрослым: средняя суточная доза в зависимости от индивидуальной потребности и переносимости препарата пациентом составляет 150-450 мг, разделённая на 3 приема.
Детям: в возрасте от 6 до 14 лет: ежедневно 2-4 мг/кг массы тела, в три приёма. Учитывая невысокие суточные дозы, при лечении детей рекомендуется применять таблетки Мидокалм® 50 мг.
Препарат следует принимать после еды, запивая стаканом воды.
Мидокалм таблетки : инструкция по применению
Что представляет собой препарат и для чего он применяется
Не принимайте препарат
Особые предупреждения и меры предосторожности при применении
Препарат Мидокалм назначается врачом.
Перед приемом препарата Мидокалм проконсультируйтесь с Вашим врачом.
Реакции гиперчувствительности
В пострегистрационный период наиболее часто сообщалось о развйтйи реакций гиперчувствительности. Аллергические реакции варьировали от легких кожных реакций до тяжелых системных реакций (например, анафилактический шок).
Пациенты женского пола, пациенты пожилого возраста или пациенты с сопутствующей терапией (главным образом, принимающие нестероидные противовоспалительные средства – НПВС) подвержены более высокому риску развития реакций гиперчувствительности. К этой же группе риска относятся пациенты, имеющие в анамнезе лекарственную аллергию, аллергические заболевания или симптомы (например, аллергический ринит, астма, атопический дерматит с высоким содержанием IgE в сыворотке, крапивница), или пациенты, болеющие вирусной инфекцией во время терапии препаратом.
Ранними признаками реакции гиперчувствительности являются: покраснение, сыпь, сильный зуд кожи (с припухлостью), одышка, затрудненность дыхания с/без отеком лица, губ, языка и/или гортани, затрудненность глотания, учащенное сердцебиение, пониженное артериальное давление, быстрое снижение артериального давления.
Если Вы наблюдаете у себя перечисленные симптомы, немедленно прекратите прием препарата и обратитесь к врачу или в ближайшее отделение скорой помощи.
Если у Вас когда либо была аллергическая реакция на толперизон, Вам нельзя использовать данный препарат.
Пациенты с известной гиперчувствительностью к лидокаину подвержены более высокому риску аллергии при приеме толперизона. В данном случае перед началом лечения толперизоном проконсультируйтесь с лечащим врачом.
Детский и юношеский возраст
Данные по безопасности и эффективности применения толперизона у детей ограничены.
Важная информация о некоторых компонентах таблеток Мидокалм, покрытых пленочной оболочкой
Таблетки Мидокалм 50 мг, покрытые пленочной оболочкой, содержат лактозу (48,892 мг в каждой таблетке) и титана диоксид (Е171) в качестве вспомогательных веществ.
Таблетки Мидокалм 150 мг, покрытые пленочной оболочкой, содержат лактозу (146,285 мг в каждой таблетке) и титана диоксид (Е171) в качестве вспомогательных веществ.
Если у Вас есть непереносимость галактозы, дефицит лактазы Лаппа или глюкозо-галактозная мальабсорбция, Вам не следует принимать таблетки Мидокалм.
Другие препараты и Мидокалм
Пожалуйста, сообщите Вашему врачу или фармацевту, если Вы принимаете или недавно принимали какой-либо из препаратов, включая препараты, отпускаемые без рецепта.
Толперизон может повышать уровень содержания в крови таких препаратов, как тиоридазин (антипсихотик), толтеродин (применяемый для лечения недержания мочи), венлафаксин (антидепрессант), атомоксетин (применяемый для лечения синдрома дефицита внимания и гиперактивности (СДВГ)), дезипрамин (антидепрессант), декстрометорфан (подавляющий кашлевой рефлекс), метопролол (бета-блокатор, применяемый для лечения высокого артериального давления и стенокардии (боли в грудной клетке), небиволол (бета-блокатор, применяемый для лечения высокого артериального давления и сердечной недостаточности), перфеназин (антипсихотик).
Хотя толперизон является препаратом центрального действия, его седативный эффект (понижение внимания) очень низкий. В случае одновременного назначения с другими мышечными релаксантами центрального действия дозу толперизона следует снижать.
Толперизон усиливает действие нифлумовой кислоты, поэтому при одновременном применении следует снизить дозу нифлумовой кислоты или другого нестероидного противовоспалительного средства (НПВС).
Приём препарата Мидокалм с едой и напитками
Не рекомендуется принимать препарат натощак, т.к. недостаточное количество пищи, может снижать биодоступность толперизона.
Пища с высоким содержанием жиров увеличивает биодоступность препарата Мидокалм, назначаемого для приема внутрь, примерно до 100% и увеличивает максимальное содержание в плазме крови примерно на 45% по сравнению с приемом препарата натощак, что задерживает время достижения максимальной концентрации в плазме примерно на 30 минут.
Боль не самое приятное, что может подарить нам тело. Особенно, если она сильная, и, что еще хуже, постоянная. В подобных случаях лечащий врач может назначить миорелаксант Мидокалм, которой помогает снять напряжение и боль.
Врач назначает Мидокалм в случае с болью в спине и мышцах
Препарат способствует расслаблению скелетной мускулатуры как результата неврологических синдромов, которые в свою очередь связаны с болями и нарушением трофики (процесс клеточного питания органов и тканей); снижению гипертонуса и спастичности; оказывает местный анестезирующий эффект.
Показания к применению
Мидокалм назначают в следующих случаях:
Противопоказания
Противопоказания к назначению таблеток Мидокалм:
Все мышечные релаксанты противопоказаны пациентам:
Побочные эффекты препарата Мидокалм
Прием лекарства Мидокалм может спровоцировать появление побочных реакций со стороны различных органов и систем.
Одним из побочных эффектов Мидокалм является бессонница
К нечастым (возникают не чаще, чем раз на тысячу случаев) реакциям, которые могут отмечаться после приема Мидокалм, относят:
К редким (возникают чаще, чем раз на тысячу случаев, но реже, чем раз на десять тысяч случаев) относят:
К крайне редким (возникают не чаще, чем в одном из десяти тысяч случаев) относят:
Если у пациента наблюдаются побочные эффекты, то дозу препарата снижают, после чего описанные выше реакции обычно нивелируются.
Как принимать Мидокалм?
Дозировка и период приема препарата рассчитывается врачом, исходя из анамнеза, мышечного тонуса, интенсивности болевого синдрома, наличия у пациента противопоказаний и сопутствующих хронических заболеваний.
Обычно продолжительность лечения не превышает десяти дней. После приема Мидокалм начинает действовать приблизительно спустя 40 минут. Эффект продолжается от 4 до 6 часов.
Мидокалм выпускается в двух лекарственных формах:
Принимается Мидокалм внутрь, строго после еды, запивая небольшим количеством воды. Во избежание осложнений и побочных эффектов следует строго соблюдать дозировку, прописанную лечащим врачом.
Средняя терапевтическая дозировка препарата зависит от возраста пациента.
Дозы препарата (таблетки):
Дозы препарата (уколы):
Мидокалм при беременности и лактации
Как и любое лекарство, Мидокалм назначают с осторожностью беременным женщинам и мамам, которые кормят малыша грудью. Это происходит лишь в случае, когда ожидаемая польза для матери превышает риски для плода или новорожденного. Специалисты рекомендуют на время приема препарата переводить малыша с ГВ на искусственное вскармливание.
Мидокалм при беременности
Тем не менее Мидокалм могут прописать в первом триместре беременности женщинам при наличии угрозы выкидыша.
Мидокалм при остеохондрозе
Как и прочие мышечные релаксанты центрального действия, Мидокалм может назначаться при остеохондрозе. Болевой синдром, который неизбежен при данном заболевании, влечет за собой ограничение подвижности. Здесь и приходят на помощь миорелаксанты, в частности Мидокалм.
Благодаря этим качествам миорелаксанты включены в терапевтический курс вместе с массажем, ЛФК и т.д. Причем стоит отметить, что в отличие от хондропротекторов, они действительно улучшают состояние больных, страдающих от остеохондроза.
Мидокалм назначают при остеохондрозе
Для лечения остеохондроза Мидокалм, как и другие миорелаксанты, назначается короткими курсами.
Взаимодействие
Активность вещества усиливают:
Часто врачи назначают пациентам с патологиями опорно-двигательной системы в качестве комплексной терапии связку препаратов Мильгамма, Мовалис и Мидокалм.
Так, Мидокалм и Мовалис снимают болевой синдром, спазмирование и мышечный гипертонус. А лекарственное средство Мильгамма, относящееся к витаминам группы В, используется как общеукрепляющее средство с метаболическим, обезболивающим и нейропротективным действием.
Сочетание Мидокалма и алкоголя допустимо. Но увлекаться в любом случае не стоит, так как Мидокалм лекарственное средство.
Схема одновременного приема нескольких препаратов определяется лечащим врачом.
Аналоги Мидокалма
Часто аналоги подбираются врачом при непереносимости пациентом активного вещества или компонентов состава препарата, из-за противопоказаний или даже цены.
Аналоги препарата:
Аналоги оказывают схожее действие на организм, но менять Мидокалм на другой, аналогичный медикамент, можно после консультации и разрешения лечащего врача.
Фармакоэкономический анализ эффективности применения препарата Мидокалм® в сравнении с баклофеном и тизанидином у больных дисциркуляторными энцефалопатиями
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
В настоящее время система здравоохранения испытывает настоятельную потребность в фармакоэкономических исследованиях, позволяющих определять оптимальную тактику ведения больных. В таких исследованиях анализируется соотношение «цена – качество» методом сравнения рыночной стоимости препаратов и их клинической эффективности или соотношение «затраты – эффективность» методом сравнения стоимости альтернативных курсов лечения.
Современный подход в области лекарственного обеспечения состоит в рациональном использовании средств, основанном на фармакоэкономическом анализе, включающем получение дополнительных данных о безопасности и эффективности применяемого лекарственного средства, обоснование целесообразности его применения с точки зрения экономики здравоохранения.
Анализ «затраты – эффективность» представляет собой комплексное клинико–экономическое сравнение исследуемых альтернативных тактик лечебной работы при определенной патологии. При проведении таких исследований особое внимание уделяется достижению высокой эффективности лечения при наименьших затратах, что подразумевает также и рассмотрение необходимости коррекции возможных осложнений конкретной терапии. Так осуществляется поиск лекарственных средств, наиболее эффективных для лечения больных с теми или иными заболеваниями, что позволяет наилучшим образом воздействовать на динамику качества жизни пациентов.
Особое значение фармакоэкономические исследования имеют для разработки стандартов лечения серьезных, широко распространенных заболеваний, способных вызвать утрату трудоспособности, инвалидизацию, что приводит к значительному увеличению расходов на медико–социальные и социальные мероприятия и выплаты.
Профилактика и лечение дисциркуляторных энцефалопатий является сложной медико–социальной проблемой, актуальность которой из года в год возрастает. Это связано с тем, что цереброваскулярная патология не только занимает второе место в ряду главных причин смертности населения, но и является ведущей причиной инвалидизации.
Высокая частота инвалидизации пациентов с дисциркуляторными энцефалопатиями связана не только с нарушением высших психических функций пациентов, но и c формированием двигательных расстройств, вызванных развитием патологически повышенного мышечного тонуса.
Выбор препаратов, снижающих мышечный тонус, – миорелаксантов центрального действия – невелик. Лечение проводится длительно. Поэтому идеальный антиспастический препарат должен, наряду с обязательной высокой клинической эффективностью, иметь доступную цену и минимальную выраженность побочных эффектов.
В этой связи становится понятной актуальность проведения фармакоэкономических исследований в области лечения нарушенного мышечного тонуса у больных с сосудистой патологией мозга.
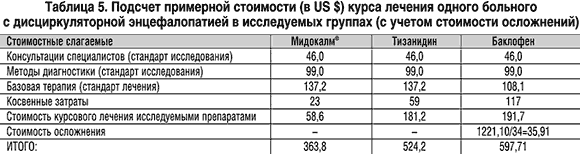
Целью настоящего исследования явилось изучение соотношения стоимости и эффективности применения у больных с двигательными расстройствами, развившимися на фоне дисциркуляторной энцефалопатии, центральных миорелаксантов – препаратов Мидокалм®, баклофен и тизанидин, с помощью фармакоэкономического анализа «затраты – эффективность».
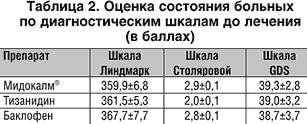
Обследовано 115 больных в возрасте от 52 до 78 лет с дисциркуляторной энцефалопатией II стадии. Причиной развития сосудистой недостаточности мозга было сочетание атеросклеротического поражения сосудов и артериальной гипертензии. Диагноз дисциркуляторной энцефалопатии был поставлен на основании результатов неврологического и нейропсихологического исследования с использованием УЗДГ, РЭГ, ЭЭГ, МРТ головного мозга. Больным проводили лабораторное исследование крови, ЭКГ, исследование глазного дна. Результаты клинического исследования фиксировали в формализованной истории болезни с балльной оценкой неврологического и нейропсихологического статуса, включающей в себя тестирование по шкалам Линдмарк, Столяровой, МАS, GDS, MMSE, а также определение угла спастичности, длины шага и темпа ходьбы. Помимо собственно клинического обследования, проведен фармакоэкономический анализ «затраты – эффективность».
Больные (115 человек) находились на амбулаторном лечении. Из них 53 получали перорально Мидокалм® (450 мг/сут), 34 – баклофен (40 мг/сут), 28 – тизанидин (6 мг/сут).
Помимо исследуемых препаратов, больные получали базовую терапию, включающую Кавинтон® – 30 мг/сут, эналаприл – 10 мг/сут, глицин – 600 мг/сут.
Распределение больных по полу и возрасту представлено в таблице 1.
Больные наблюдались 6 месяцев, в течение которых пациенты получали исследуемые препараты в указанных дозах. В начале и в конце исследования больным был проведен полный спектр нейрофизиологических обследований, за исключением магнитно–резонансной томографии головного мозга, проводившейся однократно в начале исследования. Неврологическое и нейропсихологическое обследование было проведено в начале исследования, затем через 1, 2, 4 и 6 месяцев приема препарата.
Представленные данные позволяют сделать вывод о сопоставимости больных по выраженности клинических проявлений до лечения (табл. 2).
Динамика неврологических симптомов по шкалам при проведении курсов лечения препаратами представлена в таблице 3 и в виде соответствующих диаграмм.
Степень улучшения состояния больных в исследуемых группах в соответствии с балльной оценкой по шкале GDS в процентах (абсолютные и относительные величины) представлена в таблице 4.
К концу лечения выявлено положительное влияние на динамику клинических проявлений при лечении всех выбранных препаратов, однако степень позитивных изменений была различной. Баклофен оказался менее эффективен по сравнению с другими препаратами. Не выявлено его статистически достоверного влияния на динамику двигательных нарушений и на показатели шкалы общего клинического проявления, а его влияние на мышечный тонус было выражено менее, чем у других исследуемых препаратов. Тизанидин оказывал влияние на степень пареза и нарушения тонуса, однако статистически недостоверным было его влияние на показатели шкалы общего клинического впечатления, включающую в себя нейропсихологические параметры.
Мидокалм® оказывал статистически достоверное влияние как на показатели двигательных и тонических нарушений, так и на показатели шкалы GDS. В наибольшей степени отмечено его влияние на динамику показателей мышечного тонуса и показателей шкалы общего клинического впечатления.
При проведении курса лечения баклофеном, тизанидином и Мидокалмом® у 75% пациентов в начале лечения отмечалась общая слабость, апатия, тенденция к гипотонии. Эти явления постепенно регрессировали. При этом период адаптации к лечению составил у пациентов, принимающих Мидокалм®, 5–6 суток, тизанидин – 8–10 суток, баклофен – 12–14 суток (рис. 1):
Рис. 1. Длительность периода адаптации к терапии
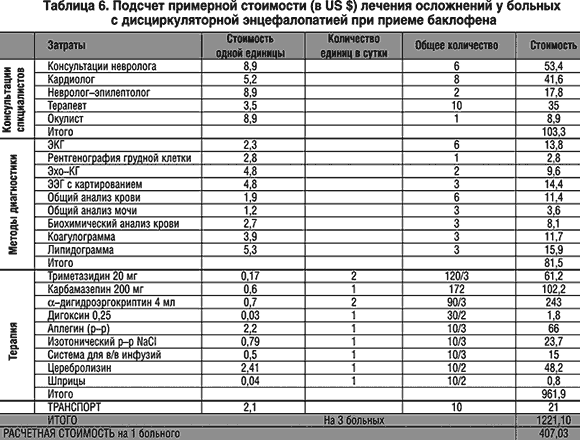
При этом у двух пациентов, получавших баклофен, значимо проявилась гипотония – цифры артериального давления снизились до 110–115/75–80 мм рт.ст., что потребовало отмены базовой гипотензивной терапии (изменения стоимости базового лечения внесены в таблицу подсчета стоимости курсового лечения). Снижение артериального давления сопровождалось явлениями ухудшения неврологического статуса в виде появления общемозговых симптомов и углубления пирамидной недостаточности.
Помимо этого, в группе больных, принимавших баклофен, у одного пациента зафиксирован эпизод потери сознания, квалифицированный как бессудорожный эпилептический припадок, что подтверждено ухудшением параметров ЭЭГ. Этим трем пациентам препарат баклофен был отменен.
Детализированный подсчет стоимости лечения осложнений пациентов приведен в таблице 5.
Значения расчетной стоимости амбулаторного лечения больных с дисциркуляторной энцефалопатией в исследуемых группах (с учетом стоимости осложнений) представлены в таблице 6.
Расчет соотношения «затраты – эффективность» и расчеты приращения эффективности затрат производились по общепринятым формулам [1, 3].
Данные расчетов соотношений «затраты – эффективность» при лечении больных с дисциркуляторной энцефалопатией исследуемыми препаратами приведены в таблице 7.
Как видно из приведенных в таблице данных расчета, лечение Мидокалмом® больных с нарушениями мышечного тонуса при дисциркуляторной энцефалопатии с позиций фармакоэкономического анализа, то есть с учетом эффективности, наименьшей выраженности побочных эффектов, отсутствием осложнений терапии и хорошей переносимостью Мидокалма®, в том числе и у пациентов старших возрастных групп, и сравнительно небольшой стоимостью, представляется наиболее предпочтительным по сравнению с другими исследуемыми препаратами.
1. Авксентьева М.В., Воробьев П.А., Герасимов В.Б., Горохова С.Г., Кобина С.А; п/р проф. Воробьева П.А. Экономическая оценка эффективности лекарственной терапии (фармакоэкономический анализ). – М.: Издательство Ньюдиамед, 2000. – С. 29.
2. Белоусов Ю.Б. Лекарственный формуляр – основа стандартизации в здравоохранении // Проблемы стандартизации в здравоохранении – 2000. – № 2. – С. 17–21.
3. Чуканова Е.И. Фармакоэкономический анализ эффективности применения актовегина, кавинтона и трентала у больных с дисциркуляторными энцефалопатиями // Качественная клиническая практика. – 2001. – № 1. – С. 72–75.
ЛЕЧЕНИЕ БОЛЬНЫХ дисциркуляторной энцефалопатией
Дисциркуляторная энцефалопатия (ДЭ) — это одна из форм хронической цереброваскулярной недостаточности с прогредиентным течением. Под этим термином впервые описавшие заболевание ученые НИИ неврологии РАМН доцент Г. А. Максудов [4] и академик РАМН Е. В.
Дисциркуляторная энцефалопатия (ДЭ) — это одна из форм хронической цереброваскулярной недостаточности с прогредиентным течением. Под этим термином впервые описавшие заболевание ученые НИИ неврологии РАМН доцент Г. А. Максудов [4] и академик РАМН Е. В. Шмидт [10] понимали прогрессирующее диффузное поражение головного мозга, обусловленное нарастающим ухудшением кровоснабжения мозговой ткани.
Этиопатогенетическое лечение при различных типах дисциркуляторной энцефалопатии
Субкортикальная артериосклеротическая энцефалопатия (энцефалопатия бинсвангеровского типа). Заболевание обусловлено артериальной гипертонией (АГ) с резкими колебаниями АД, вследствие чего появляются и прогрессируют изменения в стенках мелких артерий белого вещества мозга (артериосклероз), обусловливающие его хроническую ишемию [2].
Основу этиопатогенетического лечения представляет адекватная гипотензивная терапия, способствующая предотвращению или замедлению прогрессирования заболевания. В настоящее время для лечения больных АГ не применяется ступенчатая схема, широко использовавшаяся в 80-х годах недавно минувшего столетия. Предпочтение отдается индивидуальному подбору лекарственных средств из следующих основных групп:
ИАПФ назначают в следующих дозах: каптоприл 25-150 мг 3-4 раза в сутки; эналаприл 5-40 мг 1-2 раза; периндоприл 4-8 мг 1 раз в сутки. Их используют как препараты первого ряда, улучшающие прогноз, особенно в случаях сочетания АГ с сердечной недостаточностью, выраженной гипертрофией левого желудочка с нарушенной диастолической функцией, сахарным диабетом с диабетической нефропатией, при реноваскулярной АГ. При лечении иАПФ нельзя принимать алкоголь, калийсберегающие диуретики и препараты лития.
Антагонисты рецепторов подтипа I ангиотензина II. Лозартан (козаар), обладающий пролонгированным действием (24 часа), назначают в дозах 25, 50, 100 мг на 1 прием; ирбесартан (апровель) — 150-300 мг на 1-2 приема; валсартан (диован) — 80-160 мг 1 раз в сутки. Препараты уменьшают гипертрофию левого желудочка, протеинурию и микроальбуминурию, улучшают гемодинамику при дисфункции левого желудочка. Противопоказаны при беременности, кормлении грудью, идеосинкразии.
Антагонисты кальция. Различают три вида соединений блокаторов кальциевых каналов:
Существует два поколения антагонистов кальция: короткого и пролонгированного действия. Лечение показано при АГ в сочетании с заболеваниями периферических артерий (дигидропиридиновые производные); обструктивными заболеваниями легких; стабильными формами ИБС (кроме короткодействующих дигидропиридинов); дислипопротеидемией; стенокардией Принцметала. Противопоказаниями являются сердечная недостаточность или сниженная сократимость левого желудочка, острые формы коронарной недостаточности, атриовентрикулярные блокады II-III степени, синдром слабости синусового узла. Для длительного лечения используют формы антагонистов кальция пролонгированного действия (например, ОСМО-Адалат 1 раз в день).
Диуретики. Различают следующие виды диуретиков:
Первую группу препаратов используют для монотерапии и в комбинации с другими антигипертензивными средствами с целью усиления гипотензивного эффекта. Вторую группу назначают кратковременно при тяжелых формах АГ, и третью — в комплексе с антигипертензивными препаратами, выводящими калий. Диуретики целесообразно применять при АГ в сочетании с сердечной недостаточностью, гиперкальциеурией, хроническим кальциевым дефицитом (остеопороз), нефролитиазом с кальциевыми оксалатами.
Противопоказаниями являются подагра или гиперурикемия, тяжелая гиперлипидемия, сахарный диабет, гипокалиемия, пожилой возраст, сниженный объем циркулирующей крови, аденома предстательной железы, беременность, снижение сексуальной функции у мужчин.
Диуретики обладают кардиопротекторными свойствами, снижают заболеваемость инсультом, инфарктом миокарда и смертность от них.
β-блокаторы. Блокаторы β-адренергических рецепторов подразделяют на неселективные, блокирующие β1— и β2-рецепторы: пропранолол (индерал, обзидан), пиндолол (вискен), оксиренолол (тразикор) и селективные, блокирующие β1-адренорецепторы: метапролол, атенолол, бетаксолол. Эти препараты предпочтительно использовать не только для лечения больных АГ, но и при ее сочетании с ИБС, перенесенным инфарктом миокарда (средства первого выбора, повышающие выживаемость больных), пролабированием митрального клапана, гиперфункцией щитовидной железы, мигренью (неселективные β-блокаторы); с гиперкинетическим синдромом; при кризовом течении АГ, высокой вариабельности АД; при нарушениях ритма сердца (мерцательная аритмия, экстрасистолия и др.).
Блокаторы α1-адренергических рецепторов — празозин, диоксазозин оказывают положительный эффект при АГ в сочетании с сахарным диабетом, дислипопротеидемиями, подагрой, бронхиальной астмой, заболеваниями сосудов нижних конечностей, а также у больных с нарушенной функцией почек. Эти средства не рекомендуют применять у больных с ортостатическими реакциями (чаще у пожилых), с нарушениями венозного тонуса. Не рекомендуется сочетать их с препаратами, потенцирующими развитие ортостатических реакций и снижение венозного тонуса: диуретиками, гипотензивными препаратами центрального действия.
Празозин назначают в первоначальной дозе 0,5 мг на 2-3 приема с постепенным повышением ее при необходимости не раньше чем через 3-5 дней. Доксазозин рекомендуют в начальной дозе 1 мг с приемом в вечернее время (больной не должен резко вставать). Эта доза может быть постепенно увеличена через 1-2 недели до 2, затем 4, 6 и 8 мг на 1 или 2 приема.
Препараты центрального действия. В эту группу включены средства, представляющие разные химические соединения: раувольфия (резерпин), клонидин (клофелин), метилдопа (допегит), моксонидин (цинт) и др.
Препараты раувольфии вызывают много побочных эффектов, среди них депрессивные состояния у пожилых людей, язвы желудочно-кишечного тракта, бронхоспазм и др. К тому же они не обладают кардиопротективными свойствами и, как следствие, оказались вытеснены современными лекарствами.
Показанием для применения метилдопы является только АГ у беременных.
Клофелин имеет короткое гипотензивное действие (4-6 ч) и поэтому не выгоден для длительного лечения АГ, но эффективен для купирования гипертонических кризов. Несовместим с алкоголем и седативными препаратами. Часто дает побочные эффекты: сухость во рту, сонливость, импотенцию. Может развиться привыкание, а при отмене или резком снижении дозы — гипертонический криз.
Лечение моксонидином начинают с минимальной дозы 0,2 мг, при необходимости ее увеличивают до 0,4 мг в сутки на 1-2 приема. Нельзя превышать разовую дозу 0,4 мг и суточную — 0,6 мг. При нарушениях функции почек дозу уменьшают наполовину. Препарат противопоказан при синдроме слабости синусового узла, атриовентрикулярных блокадах II-Ш степени, брадикардии, злокачественных аритмиях, недостаточности кровообращения III степени, тяжелой коронарной недостаточности, тяжелых заболеваниях печени и почек с нарушением азотвыделительной функции (креатинин > 1,8 мг/дл), склонности к ангионевротическим отекам, беременности, депрессивных состояниях, эпилепсии, болезни Паркинсона. Моксонидин, как и клофелин, несовместим с алкоголем, седативными и снотворными средствами.
Ведущие позиции в лечении больных ДЭ по-прежнему принадлежат вазоактивной терапии. Речь идет о средствах, преимущественно влияющих на сосудистую систему мозга: кавинтон (винпоцетин) 0,005 г; циннаризин (стугерон) 0,025; сермион (ницерголин) 0,01; пикамилон 0,02 и 0,05; вазобрал; танакан и др., назначаемые по 1-2 таблетки 3 раза в день курсами по 1-2 мес. [9].
Поскольку ишемия мозга при субкортикальной артериосклеротической энцефалопатии главным образом обусловлена стенозирующим поражением мелких артерий, к числу препаратов для патогенетического лечения относят трентал (агапурин, пентоксифиллин), улучшающий микроциркуляцию. Суточные его дозы варьируют в довольно широком диапазоне (от 0,4 до 1,2 г), в зависимости от переносимости и эффективности терапии. Рекомендуют длительный многомесячный прием препарата.
Вазоактивное действие оказывают и ангиопротекторы: пармидин (продектин) 0,25 г; доксиум 0,25 по 1-2 таблетки 3 раза в день в течение 2-5 мес. Для улучшения микроциркуляции их целесообразно назначать при сопутствующем сахарном диабете.
В связи с тем что нарушения мозгового кровообращения при субкортикальной артериосклеротической энцефалопатии часто наблюдаются на фоне гиперагрегации тромбоцитов, показан длительный, практически пожизненный прием антиагрегантов. Средствами выбора являются аспирин и тиклид. Сотрудниками Научно-исследовательского института неврологии РАМН [8] показано, что для достижения антиагрегантного эффекта достаточно принимать относительно безопасные малые дозы аспирина из расчета 1 мг на 1 кг веса (т. е. в среднем 60-100 мг) один раз в день, утром, натощак. Для уменьшения риска желудочно-кишечных осложнений используют аспирин Кардио и тромбо АСС (0,05-0,1 г в день). Мощным антиагрегационным и антитромботическим препаратом является тиклид, назначаемый по 0,25 г (1 таблетка) 1-2 раза в день. При наличии противопоказаний к применению аспирина и тиклида (желудочно-кишечные кровотечения, язвенная болезнь, заболевания крови) рекомендуют лечение курантилом (дипиридамолом) в дозе 0,15-0,3 г в день (по 0,75-0,15 г два раза).
Широко применяются витамины: аскорбиновая кислота по 0,05-0,1 г 3 раза в день или парентерально по 1-3 мл 5%-ного раствора — 20 инъекций; пиридоксин внутрь по 0,05-0,1 г на 1-2 приема или парентерально по 2 мл 5%-ного раствора — 20-25 инъекций; никотиновая кислота внутрь по 0,02-0,05 г 3 раза в день или в инъекциях по 1-2 мл 1%-ного раствора (20-25 на курс) и др.
В настоящее время имеется большой выбор витаминных комплексов, содержащих различные биологически активные вещества: витрум, центрум, глутамевит, гериатрик фарматон (содержит экстракт корня женьшеня) и др.
Мультиинфарктное состояние при артериальной гипертонии. Эта патология представлена множеством мелких лакунарных инфарктов («лакунарное состояние») в области белого вещества, подкорковых узлов и моста мозга. Поскольку патогенез лакунарного состояния и субкортикальной артериосклеротической энцефалопатии во многом сходен и нередко отмечается их сочетание, патогенетическое лечение также существенно не различается и включает в первую очередь адекватную гипотензивную и вазоактивную терапию, антиагреганты и средства, улучшающие микроциркуляцию.
Мультиинфарктное состояние при атеросклерозе. Основной причиной заболевания являются поражения магистральных артерий головы (внутренних сонных и позвоночных): стенозы и окклюзии.
Лечение таких больных включает:
Экспериментально установлен гиполипидемический и антиатерогенный эффект, которыми обладают полиненасыщенные жирные кислоты типа ω3. Проведенные в НИИ неврологии РАМН клинические испытания отечественного препарата эйконол, содержащего эти кислоты, показали, что помимо гиполипидемического эффекта он обладает отчетливым антиагрегантным действием. Эйконол (1 капсула — 1,0 г) назначают через 30 мин после еды по 2-6 капсул в день в 2-3 приема, запивая водой. Длительность лечения составляет не менее 3 мес. Противопоказаниями является обострение хронического холецистита или панкреатита.
Мультиинфарктное состояние при заболеваниях сердца. Заболевание обусловлено множественными кардиоэмболиями, которые часто встречаются при нарушениях ритма (мерцательной аритмии), вызванных ишемической болезнью сердца, ревматическим поражением клапанного аппарата, инфарктом миокарда, кардиомиопатией, тиреотоксикозом. Множественные кардиоэмболии могут наблюдаться при эндокардитах и у больных с искусственными клапанами. Ведущим звеном профилактики прогрессирования кардиогенного мультиинфарктного состояния является комбинированная антиагрегантная (аспирин, тиклид, курантил) и антикоагулянтная (фенилин, синкумар или варфарин) терапия. Антикоагулянты подбирают в соответствии с показателями свертываемости и протромбина крови и рекомендуют принимать длительно, практически пожизненно. При этом необходимо контролировать уровень протромбина крови 1 раз в 2 нед. Больных, принимающих антикоагулянты, следует предупредить о необходимости немедленно сообщить врачу о любых признаках кровотечения: из десен при чистке зубов, появлении крови в моче, темном окрашивании кала.
Мультиинфарктное состояние может развиваться при ангиопатиях, в частности при синдроме Снеддона и других формах антифосфолипидного синдрома. Этот синдром, названный по имени английского дерматолога Снеддона, описавшего его в 1965 году, представляет сочетание церебральных нарушений и распространенных кожных изменений в виде ливедо. Для профилактики острых нарушений мозгового кровообращения и прогрессирования ДЭ при синдроме Снеддона и других формах антифосфолипидного синдрома используют комбинированную терапию антиагрегантами и антикоагулянтами [3].
Симптоматическая терапия
Лечебно-профилактические мероприятия должны быть направлены на уменьшение выраженности симптомов, возникающих в процессе прогрессирования заболевания. Перечислим основные из этих симптомов:
С целью уменьшения выраженности когнитивных нарушений рекомендуют средства, улучшающие метаболизм мозга: ноотропил (пирацетам) по 0,8-1,2 г 2-3 раза в день до 3 мес. При выраженных когнитивных нарушениях терапию начинают с внутривенных или внутримышечных инъекций 5,0 мл 20%-ного его раствора ежедневно в течение 20-30 дней, а затем продолжают принимать перорально. Эффективны также инъекции церебролизина по 5,0 мл внутримышечно или по 10,0-20,0 мл внутривенно капельно на 150,0-200,0 мл физиологического раствора ежедневно — на курс 20-30 процедур. Кроме того, показано лечение аминалоном 0,25 г (3-5 таблеток 3 раза в день) или энцефаболом (пиридитолом) по 0,1-0,2 г 3 раза в день. Курс лечения обычно составляет до 2 мес. и при необходимости может быть проведен повторно в течение года.
При двигательных нарушениях рекомендуются лечебная гимнастика и биотренинг по стабилограмме.
При головокружениях и других проявлениях вертебрально-базилярной недостаточности назначают курсовое лечение вазоактивными (кавинтон, циннаризин, сермион, вазобрал, танакан, пикамилон) и вегетотропными (бетасерк, беллатаминал, беллоид) препаратами продолжительностью до 2 мес.
Нередко ДЭ проявляется различными нарушениями в эмоциональной сфере, представляющими астенодепрессивный синдром. В этих случаях рекомендуют антидепрессанты с аналептическим эффектом, которые принимают в первую половину дня (мелипрамин) — в комбинации с антидепрессантами, обладающими седативным эффектом (амитриптилин, леривон) и назначающимися преимущественно во второй половине дня. Дозы антидепрессантов при ДЭ строго индивидуальны и значительно ниже рекомендуемых больным с эндогенными депрессиями. Работающим пациентам, страдающим начальными проявлениями ДЭ, целесообразно назначать прозак (продеп) утром 1 раз в день, поскольку этот препарат не обладает седативным эффектом.
Хирургическое лечение
С целью восстановления кровоснабжения мозга при поражениях магистральных артерий головы (грубый стеноз свыше 70%, окклюзия) у больных ДЭ с быстрым нарастанием неврологического дефицита и когнитивных нарушений, перенесших преходящие нарушения мозгового кровообращения или малый инсульт, показано оперативное вмешательство. При грубом стенозе внутренней сонной артерии проводится эндартерэктомия, а при полной ее окклюзии — экстра-интракраниальный микроанастомоз.
Воздействие на основные факторы риска
Важное значение имеет исключение или коррекция основных факторов риска, к которым помимо артериальной гипертонии относятся психоэмоциональное перенапряжение, курение, злоупотребление алкоголем, избыточная масса тела, малоподвижный образ жизни, заболевания сердца, сахарный диабет.
Комплекс профилактических мероприятий включает: 1) пропаганду здорового образа жизни; 2) психотерапию; 3) лечебную физкультуру; 4) физиотерапию; 5) фармакотерапию; 6) санаторно-курортное лечение.
Здоровый образ жизни предусматривает: организацию правильного режима труда, отдыха и питания; исключение вредных привычек — курения и злоупотребления алкоголем; диету с ограничением поваренной соли (до 5 г в день), общего калоража, животных жиров и холестеринсодержащих продуктов (жирные сорта мяса, печень, яйца и др.); оптимальную физическую активность.
Больные с начальными стадиями ДЭ нередко декомпенсируются при напряженном умственном и физическом труде. Им противопоказана работа, связанная с профессиональными вредностями: вибрацией, ночными сменами, в горячих и шумных цехах. К обострению заболевания часто приводят психоэмоциональные перенапряжения, конфликты на производстве и в быту.
Психотерапия представляет собой патогенетический метод лечения. Ее основными задачами являются:
Лечебная физкультура — это активный метод общей патогенетической и профилактической терапии, положительно влияющий на уровень АД, сердечную деятельность и мозговую гемодинамику; лечебная физкультура способствует восстановлению их компенсаторных механизмов; повышает физическую работоспособность; уменьшает клинические проявления заболевания.
Лечебная физкультура должна проводиться регулярно и непрерывно, назначаться индивидуально с постепенным повышением нагрузки, использованием разнообразных форм и средств. Частота занятий — 4-5 раз в нед. Интенсивность упражнений рассчитывают, используя показатель максимальной частоты сердечных сокращений (из 220 вычитают возраст больного в годах). Для больных без симптомов ишемической болезни сердца, ведущих сидячий образ жизни, выбирают такую интенсивность физических упражнений, при которой частота сердечных сокращений составляет 60-75% от максимальной [5].
Физиотерапия
В профилактике и лечении ДЭ широко используются физиотерапевтические методы лечения: электрофорез лекарственных средств; электросон; бальнеотерапия (общие сульфидные, радоновые, йодобромные, углекислые, хлоридно-натриевые, кислородные, азотные, хвойные ванны на пресной или морской воде); рефлексотерапия (иглоукалывание, прижигание, электроакупунктура, воздействие лазерным излучением); магнитотерапия; оксигенотерапия (в виде кислородных коктейлей); аэроионотерапия и др. [7].
Санаторно-курортное лечение
Показано при легких и умеренных стадиях заболевания. Необходимо учитывать, что больные плохо переносят пребывание на южных курортах в жаркое время года и в высокогорных областях с частой переменой метеорологических условий. Целесообразно направлять пациентов в местные санатории сердечно-сосудистого типа, где не нужно тратить времени на акклиматизацию.
Адекватное лечение больных ДЭ способствует предупреждению инвалидизации и преждевременной смерти больных, продлению активной, полноценной жизни.
Литература
1. Артериальная гипертония. Рекомендации Всемирной организации здравоохранения и Международного общества гипертонии. Практ. рук-во для врачей первичного звена здравоохранения, 1999.
2. Верещагин Н. В., Моргунов В. А., Гулевская Т. С. Патология головного мозга при атеросклерозе и артериальной гипертонии. М.: Медицина, 1997.
3. Калашникова Л. А., Насонов Е. Л., Александров Е. Н. и др. Антитела к фосфолипидам и ишемические нарушения мозгового кровообращения в молодом возрасте // Журн. невропатол. и психиатр. 1997, № 6. С. 59-65.
4. Максудов Г. А. Дисциркуляторная энцефалопатия. В кн.: Сосудистые заболевания нервной системы. Под ред. акад. АМН СССР Е. В. Шмидта. М.: Медицина, 1975. С. 501-512.
5. Оганов Р. Г. Ишемическая болезнь сердца (профилактика, диагностика, лечение). Изд-во МПУ, 1997.
6. Ощепкова Е. В., Варакин Ю. Я. Артериальная гипертония и профилактика инсульта. Пособие для врачей. М., 1999.
7. Стрелкова Н. И. Физические методы лечения в неврологии. М.: Медицина. 1991.
8. Суслина З. А., Высоцкая В. Г. Антиагрегационное действие и клинические эффекты малых доз аспирина при лечении больных артериальной гипертензией с цереброваскулярными нарушениями // Клиническая медицина. 1983, № 9. С. 51-57.
9. Трошин В. Д. Сосудистые заболевания нервной системы. Ранняя диагностика, лечение и профилактика (рук-во для врачей). Н. Новгород, 1992.
10. Шмидт Е. В. Классификация сосудистых поражений головного и спинного мозга // Журн. невропатол. и психиатр. 1985, с. 1281-1288.
Обратите внимание!
Диагноз ДЭ с большой долей вероятности может быть установлен только при наличии:
Лечебно-профилактические мероприятия должны предусматривать:
Согласно рекомендациям Всемирной организации здравоохранения и Международного общества гипертонии [1] антигипертензивная терапия должна основываться на определенных принципах, независимо от выбора первоначального препарата:
Гипотензивный эффект считается достигнутым при стойком снижении АД у больных мягкой АГ до нормального или пограничного уровня, а при выраженной АГ — на 10-15% от исходных показателей. Нужно учитывать, что резкое снижение АД (на 25-30% от исходных показателей) при атеросклеротическом поражении магистральных артерий головы, которое выявляется у 1/3 больных АГ, может ухудшить кровоснабжение мозга