Менингиома на мрт как выглядит
Менингиома на мрт как выглядит
а) Терминология:
1. Сокращения:
• Атипичная менингиома (AM), злокачественная менингиома (ММ)
2. Определение:
• Типичная (доброкачественная) менингиома = I степень злокачественности по классификации ВОЗ (grade I):
о Простая менингиома (ПМ)
• Атипичная менингиома (AM) = grade II:
о Папиллярная, светлоклеточная менингиомы (СКМ)
• Злокачественная менингиома (ММ) = grade III:
о Анапластическая менингиома
1. Общие характеристики атипичной и злокачественной менингиомы:
• Лучший диагностический критерий:
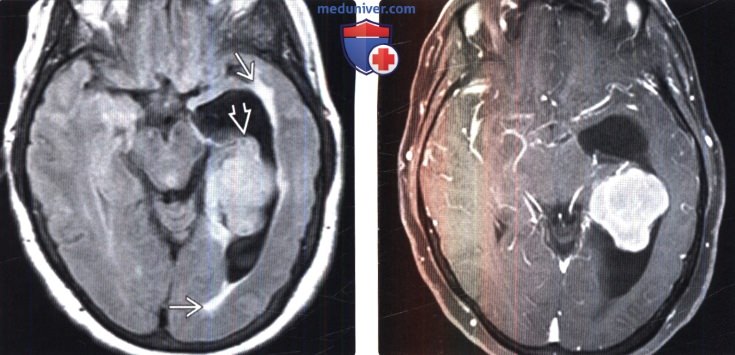
о Локально-инвазивное образование, прилегающее широким основанием к твердой мозговой оболочке, с участками некроза, выраженным отеком мозговой ткани
• Локализация:
о Может встречаться в любых отделах ЦНС (головной мозг >> спинной мозг)
о Атипичная менингиома (AM) (светлоклеточный вариант):
— Часто наблюдается в ММУ, по ходу намета мозжечка о Злокачественная менингиома (ММ):
— Наиболее часто: парасагиттальная (44%), конвекситальная (16%) локализации
— Как АМ, так и ММ намного реже встречаются в позвоночнике, в области основания черепа
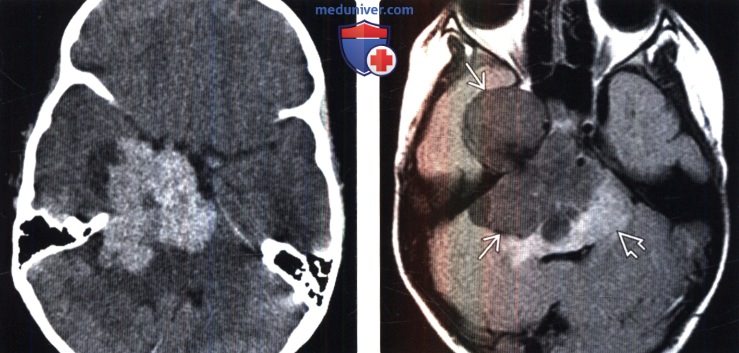
(Справа) МРТ, FLAIR, аксиальный срез: у этого же пациента визуализируется гипоинтенсивное многодольчатое объемное образование с перифокальным отеком и масс-эффектом на IV желудочек.
2. КТ признаки атипичной и злокачественной менингиомы:
• Бесконтрастная КТ:
о Триада ММ при КТ: внечерепное объемное образование, остеолизис, внутричерепная опухоль
о Гиперденсное образование; кальцификация минимальна или отсутствует:
— Кальцификация= обычно более низкий темп роста
о Выраженный перифокальный отек, деструкция кости
• КТ с контрастированием:
о Накопление контраста опухолевым объемным образованием
о Заметный опухолевой паннус, простирающийся на большом протяжении от объемного образования = грибовидная форма
3. МРТ признаки атипичной и злокачественной менингиомы:
• Т1-ВИ:
о Нечеткие контуры опухоли
о При инфильтративном росте опухоль «вплетается» в структуры головного мозга
• FLAIR:
о Заметный перитуморальный отек
• ДВИ:
о Выраженный гиперинтенсивный на ДВИ, гипоинтенсивный на ИКД-картах сигнал
• Постконтрастные Т1-ВИ:
о Накопление контраста опухолевым объемным образованием:
— Зона контрастирование может распространяться на мозговую ткань, череп, кожу головы
— Часто бляшковидная + грибовидная форма
• МР-венография:
о Выполните поиск инвазии синусов твердой мозговой оболочки
• МР-спектроскопия:
о Повышение уровней аланина при коротком ТЕ (пик варьирует в пределах 1,3-1,5 ppm)
• Перфузионная МРТ:
о Сильная корреляция между константой транспорта объема (K trans) и гистологической степенью злокачественности
4. Ангиография:
• Традиционная ангиография:
о Кровоснабжение из сосудов твердой мозговой оболочки → «лучистый» вид центральных отделов опухоли
о Интенсивное сосудистое пятно появляется рано, длительно сохраняется
о Венозная фаза чрезвычайно важна для оценки вовлечения в процесс венозных синусов
5. Радионуклидная диагностика:
• ПЭТ:
о F-18 ФДГ: ↑↑ утилизации глюкозы при AM, ММ
о Для радиационно-индуцированных менингиом характерен высокий метаболизм глюкозы
6. Рекомендации по визуализации:
• Лучший инструмент визуализации:
о МРТ с контрастным усилением ± МР-спектроскопия
в) Дифференциальная диагностика атипичной и злокачественной менингиомы:
1. Менингиома (типичная):
• Обычно имеет неинвазивный характер, однако для постановки точного диагноза может потребоваться гистологическое исследование
2. Метастатическое поражение твердой мозговой оболочки:
• В большинстве случаев известное внечерепное первичное новообразование
• Остеолитический и деструктивный или остеобластический и склеротический характер
3. Лимфома (метастатическая внутричерепная):
• Литическое поражение кости с эпидуральным и внечерепным компонентами
4. Остеосаркома:
• Остеолитическое объемное образование с мягкотканным компонентом и нечеткими контурами
• Кальцификация опухоли может иметь «лучистый» вид
5. Саркома Юинга:
• У детей
• КТ: периостальная реакция в виде пластинчатых наслоений по типу «луковой шелухи»
6. Первичная менингеальная саркома:
• Чрезвычайно редкая неменинготелиальная опухоль мозговых оболочек
7. Глиосаркома:
• МГБ с менингеальной саркомой
1. Общие характеристики атипичной и злокачественной менингиомы:
• Этиология:
о ПМ: в 90% случаев обнаруживается инактивация продукта гена NF2 белка «мерлина»
о AM и ММ: после инактивации гена NF2 происходят дополнительные события, связанные с более высокой агрессивностью
о Иногда причинный генетический дефект не обнаруживается
• Генетика:
о Наиболее частой хромосомной аберрацией при менингиоме является делеция первой копии 22-й хромосомы
о Вторая по частоте генетическая аномалия: делеции 1р и 14q, характеризуются более агрессивным характером опухоли
о Аберрации 10-й хромосомы связана с неменингиомными опухолями
о Делеции 9р важны в свете AM и ММ
о Множественные менингиомы:
— Во многих случаях наблюдаются ожидаемые мутации гена NF2
— У некоторых пациентов гены NF2 в норме: это предполагает, что второй ген-супрессор опухоли также находится в 22-й хромосоме
о Индуцированные облучением менингиомы (ИОМ):
— Существенных различий между ИОМ и неИОМ со стороны делеций 1-й и 22-й хромосом нет
о Эффект генетических особенностей на локализацию и гистологические характеристики менингиом:
— Найдены сильные корреляции между локализацией опухоли в передних отделах основания черепа, интактным 22q и менинготелиальным типом; между конвекситальной локализацией, нарушениями в 22q и переходным, фиброзным типом
о Резюме: сильная корреляция между количеством хромосомных аберраций и степенью злокачественности опухоли:
— ПМ: потеря 22q (47%), делеция 1 р (33%)
— AM: потеря 1р (86%), 22q (71%), 10q (57%), 14q и 18q (43%); добавление участка 15q и 17q (43%)
— ММ: потеря 1р(100%);такжепотеря9р, 10q, 14q, 15q, 18q и 22q и добавление участка 12q, 15q и 18р
— Комбинированные делеции 1p/14q при ПМ (13%), AM (43%) и ММ (67%)
3. Микроскопия:
• Характеристики AM (критерии ВОЗ):
о ↑ митотическая активность (4 или более митозов/10 полей высокого увеличения)
о Три или более:
— Мелкие клетки с высоким ядерно-цитоплазматическим соотношением
— Выраженные ядрышки
— Сплошной и без специфических особенностей или листообразный характер роста
— Очаги спонтанного или географического некроза
• Характеристики ММ (критерии ВОЗ):
о Характеристики AM в сочетании с признаками явной злокачественности
— Злокачественная цитологическая картина, высокий митотический индекс
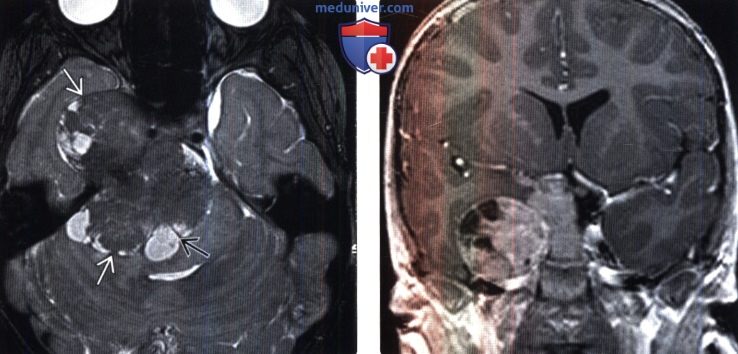
(Справа) МРТ, постконтрастное Т1-ВИ SPGR, корональный срез: контрастное усиление солидных компонентов опухоли. Было выполнено хирургическое удаление, был поставлен гистологический диагноз смеси светлоклеточного (grade II) и склерозирующего вариантов менингиомы.
д) Клиническая картина:
1. Демография:
• Возраст:
о Средний взрослый возраст
о AM развивается примерно на 10 лет раньше, чем типичная менингиома
• Пол:
о М:Ж = 1:1,3-1,5
• Этническая принадлежность:
о Более часто встречается у афроамериканцев
• Эпидемиология:
о Менингиома-1 из наиболее частых первичных внутричерепных новообразований у взрослых (13-20%):
— AM: 10-30% от всех менингиом (увеличение частоты)
— ММ: 1-3% менингиом (редко)
о Около 6 на 100000 населения
о Семейная склонность к развитию менингиомы = НФ2
• Географическая предрасположенность:
о В Африке частота менингиом приближается к 30% среди первичных внутричерепных опухолей у взрослых
2. Течение и прогноз:
• Безрецидивная выживаемость, медиана времени до рецидива при типичной менингиоме > при AM > при ММ:
о Типичная доброкачественная менингиома = частота рецидива-всего 9%
о Частота рецидива AM: 28%:
— Пятилетняя выживаемость: 86%;
— 10-летняя выживаемость: 61 %
— Пятилетняя выживаемость без рецидива: 48%
— Медиана времени до рецидива: три года
о Частота рецидива ММ: 75%:
— Пятилетняя выживаемость: 35%
— Пятилетняя выживаемость без рецидива: 29%
— Медиана времени до рецидива: два года
о МикроРНК-224 способствует злокачественной дегенерации менингиомы
3. Лечение атипичной и злокачественной менингиомы:
• Предоперационная эмболизация:
о Предпочтительны корпускулярные агенты (например, поливиниловый спирт)
о ↓ времени операции, потери крови
• Цели хирургического лечения:
о Резекция опухоли и вовлеченной в процесс твердой мозговой оболочки/дурального хвоста (со свободным от опухоли краем) с пластикой твердой мозговой оболочки
о Резекция вовлеченной в процесс или гиперостотически измененной кости
о Информация, является ли опухоль AM или ММ, в предоперационном периоде может менять нейрохирургический план ведения пациента:
— Более агрессивное вмешательство для достижения полной резекции
— Осложнение: метастазирование (отсев) через СМЖ
• Лучевая терапия: часто используется для AM, ММ:
о Фракционированное дистанционное облучение
о Стереотаксическая радиохирургия
• Лечение рецидива:
о Повторная операция
о Дистанционная лучевая терапия, стереотаксическая радиохирургия
е) Диагностическая памятка. Советы по интерпретации изображений:
• Необходимо полностью определить протяженность опухолевого поражения до оперативного вмешательства
• Типичные рентгенологические признаки опухоли не исключают атипичные ее варианты
ж) Список литературы:
1. Aboukais R et al: Grade 2 meningioma and radiosurgery. J Neurosurg. 1-6,2015
2. Cao X et al: Survival rates, prognostic factors and treatment of anaplastic meningiomas. J Clin Neurosci. ePub, 2015
3. Shibuya M: Pathology and molecular genetics of meningioma: recent advances. Neurol Med Chir (Tokyo). 55(1 ):14-27, 2015
4. Smith MJ: Germline and somatic mutations in meningiomas. Cancer Genet. ePub, 2015
5. Wang M et al: MicroRNA-224 targets ERG2 and contributes to malignant progressions of meningioma. Biochem Biophys Res Commun. ePub, 2015
Редактор: Искандер Милевски. Дата публикации: 15.5.2019
Менингиома на мрт как выглядит
а) Терминология:
1. Сокращения:
• Типичная менингиома (ТМ)
• Атипичная менингиома (AM), злокачественная менингиома (ММ)
2. Определение:
• ТМ = менингиома 1 степени злокачественности по классификации ВОЗ
2. КТ признаки менингиомы:
• Бесконтрастная КТ:
о Объемное образование с четкими ровными контурами, примыкающее к твердой мозговой оболочке:
— Гиперденсное (70-75%), изоденсное (25%) образование:
Гиподенсное (1-5%) образование, жировая плотность (редкий липобластический подтип)
— Кальцифицированное образование (20-25%):
Может иметь диффузный, локальный, «песчаный» («псаммоматозный») характер
«Лучистый», глобулярные, ободковый характер
Кальцификация коррелируете медленным ростом при бессимптомных менингиомах
— Некротический, кистозный, геморрагический компоненты (8-23%)
о Заключение СМЖ между опухолью и головным мозгом, кисты в прилежащей мозговой ткани
о Перитуморальный гиподенсный вазогенный отек (60%)
о КТ, костное окно:
— Гиперостоз, неровность кортикального слоя, ↑ сосудистый рисунок
• КТ с контрастированием:
о В > 90% случаев наблюдается однородное интенсивное контрастное усиление
• КТ-ангиография:
о Может быть полезна до проведения ЦСА, эмболизации
о Позволяет оценить артериальное кровоснабжение, венозный дренаж
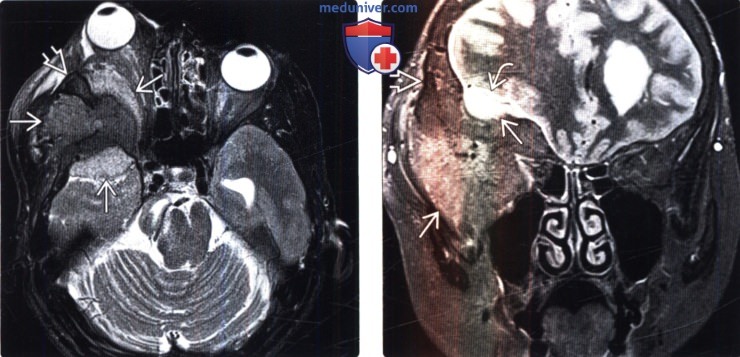
(Справа) МРТ, STIR, корональный срез: хорошо визуализируется гиперостоз крыла клиновидной кости. Отмечается отчетливый дуральный хвост более гиперинтенсивен мягкотканного компонента объемного образования. 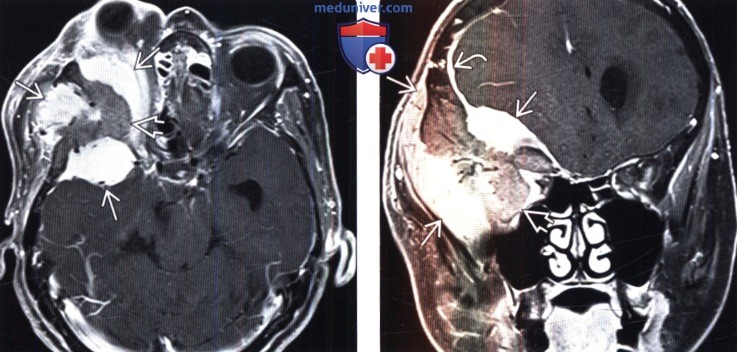
(Справа) МРТ, постконтрастное Т1-ВИ, корональный срез: накапливающее контраст мягкотканное образование Визуализируется утолщенное и васкуляризированное крыло клиновидной кости. В смежных отделах прослеживается дуральный хвост. При операции была обнаружена менингиома grade I, а также присутствие опухолевых клеток в резецированной клиновидной кости.
4. Ангиография:
• ЦСА:
о «Лучистый» или радиальный характер:
— Центральные отделы образования кровоснабжаются сосудами твердой мозговой оболочки
— Сосуды мягкой мозговой оболочки могутбыть «паразитизи-рованы» и кровоснабжать периферические отделы опухоли
о Длительное сосудистое «пятно»
о Венозная фаза чрезвычайно важна для оценки вовлечения в процесс венозных синусов
5. Радионуклидная диагностика:
• Для определения степени злокачественности опухоли ОФЭКТ сталлием-201 дает лучшие результаты, чем ПЭТ с ФДГ
6. Данные других методов исследования:
• Рентгенологические признаки сложного экстрапиального кливажа:
о Перитомуральный отек при МРТ/КТ → может скрывать инвазию опухоли в мягкую мозговую оболочку
о Выявление васкуляризации опухоли сосудами мягкой мозговой оболочки при ЦСА = инвазия мягкой мозговой оболочки
о Граница между опухолью и корой не является надежным предиктором
7. Рекомендации по визуализации:
• Лучший инструмент визуализации:
о МРТ с контрастным усилением
• Совет по протоколу исследования:
о Рассмотрите возможность проведения МР-спектроскопии → оцените пик аланина, соотношения глутамин: креатин
в) Дифференциальная диагностика менингиомы:
2. Гранулема:
• Саркоидоз
• Туберкулез
3. Идиопатический гипертрофический пахименингит:
• Для подтверждения диагноза необходима биопсия твердой мозговой оболочки
• Часто, IgG4-связанное заболевание
4. Внекостномозговое кроветворение:
• Известное гематологическое заболевание
• Часто мультифокальный характер
5. Гемангиома (твердая мозговая оболочка/венозные синусы):
• Может быть неотличима от ТМ
• Венозный синус (например, пещеристый) → объемное образование, прилежащее широким основанием к твердой мозговой оболочке
2. Макроскопические и хирургические особенности:
• Два основных варианта морфологии:
о Шаровидная = глобулярное новообразование, хорошо отграниченное от окружающих структур, прилегающее широким основанием к твердой мозговой оболочке (дуральный хвост):
— В 60% случаев наблюдается локальная инвазия опухоли в дуральный хвост
о Бляшечная = пластинчатое утолщение, покрывающее твердую мозговую оболочку без инвагинации в мозговую паренхиму
• Однородная красновато-коричневая полупрозрачная бледная поверхность
• Консистенция от мягкой до упругой, иногда «песчаная»
о Зависит от фиброзной ткани, содержания кальцификатов
• ТМ обычно инвагинируют в головной мозг, но не инвазируют в него
3. Микроскопия:
• ТМ (I степень злокачественности по классификации ВОЗ [grade I]) имеет широкий диапазон подтипов:
о Менинготелиальный подтип: единообразные опухолевые клетки, коллагеновые перегородки, псаммоматозные кальцификаты (наиболее часто)
о Фиброзный подтип: переплетение пучков веретеновидных клеток, коллагеновый/ретикулярный матрикс
о Промежуточный (смешанный) подтип: завитки по типу «луковицы», псаммозные тельца
о Псаммоматозный подтип
о Ангиоматозный подтип
о Микроцитарный подтип
о Секреторный подтип
о Богатый лимфоплазмацитами подтип
о Метапластический подтип
(Справа) МРТ, постконтрастное Т1-ВИ, аксиальный срез: определяется интенсивно и равномерно накапливающее контрастное вещество объемное образование (внутрижелудочковая менингиома). Около 1 % внутричерепных менингиом имеют внутрижелудочковую локализацию; здесь внутри сосудистого сплетения могут сохраняться остатки паутинной мозговой оболочки. 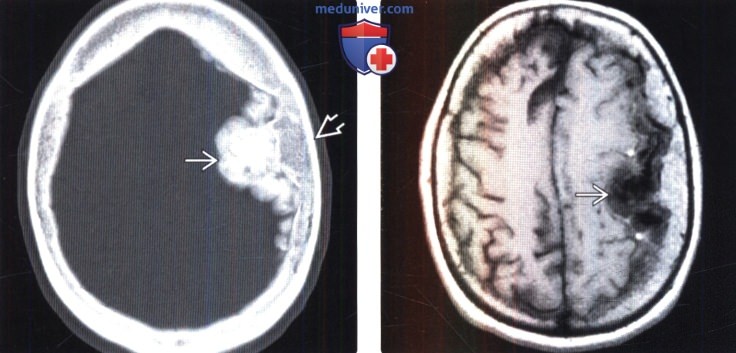
(Справа) МРТ, Т1-ВИ, аксиальный срез: у этого же пациента определяется характерный гипоинтенсивный сигнал от зоны кальцификации/оссификации. 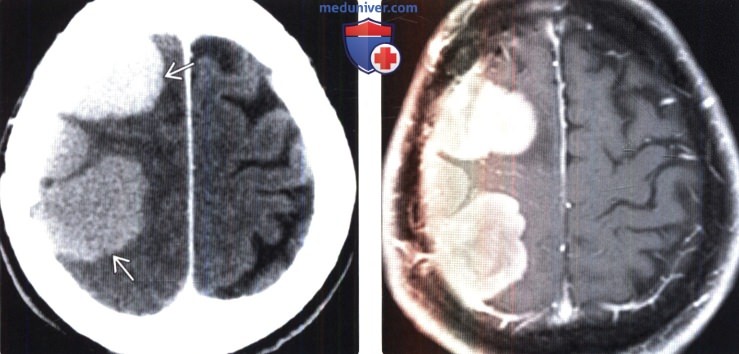
(Справа) МРТ, постконтрастное Т1-ВИ, аксиальный срез: определяются интенсивно накапливающие контраст объемные образования. Множественные менингиомы чаще встречаются у женщин и пациентов с НФ2.
д) Клиническая картина:
1. Проявления менингиомы:
• Наиболее частые признаки/симптомы
о Симптоматическими являются
Редактор: Искандер Милевски. Дата публикации: 15.5.2019
Менингиома на мрт как выглядит
а) Определение:
• Доброкачественное экстрааксиальное новообразование, развивающееся из верхушечных клеток паутинной оболочки
1. Общая характеристика:
• Лучший диагностический критерий:
о Интенсивно контрастируемое экстрааксиальное фиксированное к твердой мозговой оболочке объемное образование с контрастными «хвостами»
• Локализация:
о Передний отдел основания черепа (40% внутричерепных менингиом):
— 50% локализуется в обонятельной борозде и бугорке турецкого седла:
15% менингиом обонятельной борозды прорастают в полость носа и придаточных пазух
Менингиомы бугорка турецкого седла могут прорастать в канал зрительного нерва с одной или обеих сторон
— 50% локализуются в крыле клиновидной кости:
Менингиомы наклоненного отростка (медиальная часть крыла клиновидной кости)
Сфено-орбитальные (латеральная часть крыла клиновидной кости); чаще всего вызывают развитие симптоматики
о Центральный отдел основания черепа:
— Петрокливальные (верхняя часть ската затылочной кости, кавернозный синус, намет и верхушка пирамиды височной кости)
о Задний отдел основания черепа:
— Нижняя часть ската затылочной кости, большое затылочное отверстие:
Встречаются передние, задние и латеральные новообразования большого затылочного отверстия
о Другие локализации менингиом основания черепа: мостомозжечковый угол/внутренний слуховой канал, височная кость, яремное отверстие
• Морфология:
о На широком основании/лентиформная > глобулярная/сферическая
о Иногда имеет плоскую форму:
— Опухоль «ковром» покрывает нижележащий гиперостоз
— Часто встречается среди сфено-орбитальных новообразований (латеральная часть клиновидной кости)
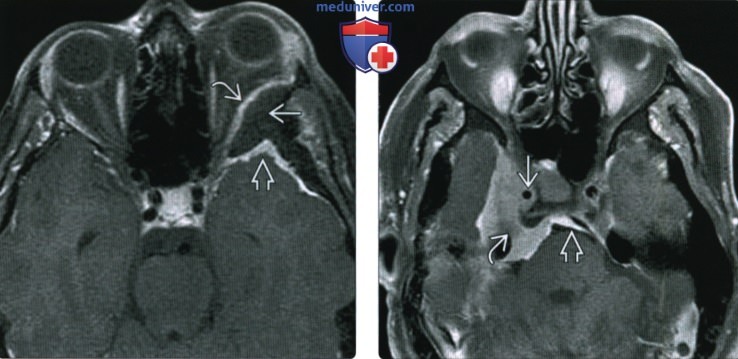
(Справа) При МРТ Т1 ВИ FS с КУ в ксиальной проекции определяется менингиома среднего отдела основания черепа, окружающая правую внутреннюю сонную артерию и вызывающая сужение последней. Через porus trigeminus опухоль проникает в предмостовую цистерну. С медиальной стороны виден «дуральный хвост».
2. КТ при менингиоме основания черепа:
• КТ без контрастного усиления:
о 75% гиперинтенсивны по сравнению с паренхимой головного мозга
о 25% интрамуральный кальциноз:
— Иногда может полностью обызвествляться
• КТ с КУ:
о В 90% случаев наблюдается интенсивное равномерное контрастирование
• КТ в костном окне:
о Гиперостоз > склеротические изменения прилегающей кости по типу «тронутой молью»
— Иногда развивается инвазия опухоли в гиперостоз кости
— Может наблюдаться «вздутие» клиновидной площадки кверху:
В некоторых случаях отмечается гиперпневматизация прилежащей клиновидной пазухи
3. МРТ при менингиоме основания черепа:
• Т1 ВИ:
о Гипо- или изоинтенсивно по сравнению с серым веществом
— В зонах развитого кальциноза сигнал может быть ослаблен или отсутствовать вовсе
о Изредка в очагах кровоизлияния отмечается усиление сигнала
• Т2ВИ:
о Гипо- или изоинтенсивно по сравнению с серым веществом
о В 25% наблюдаются атипичные изменения: усиление сигнала от участков некроза и кист
о На периферии крупных новообразований наблюдается ликворная/сосудистая щель:
— Узкое пространство между опухолью и головным мозгом, содержащее спинномозговую жидкость и сосуды
о Перитуморальный отек головного мозга коррелирует с наличием кровоснабжения сосудами мягкой мозговой оболочки:
— Повышение частоты операционных осложнений и ранних рецидивов
• Т2 в режиме градиентного эха:
о При выраженном кальцинозе могут наблюдаться очаги ослабления сигнала («Ыоот»)
• Т1 ВИ с КУ:
о Интенсивное контрастирование в 95% случаев:
— Контрастный «дуральный хвост» в 60% случаев
о Менингиома в полости кавернозного синуса, как правило, контрастируется менее интенсивно по сравнению с пораженным синусом
5. Рекомендации по визуализации:
• Лучший метод визуализации:
о Обычно наилучшим методом, позволяющим точно оценить границы опухоли, является МРТ с контрастированием и подавлением сигнала от жира
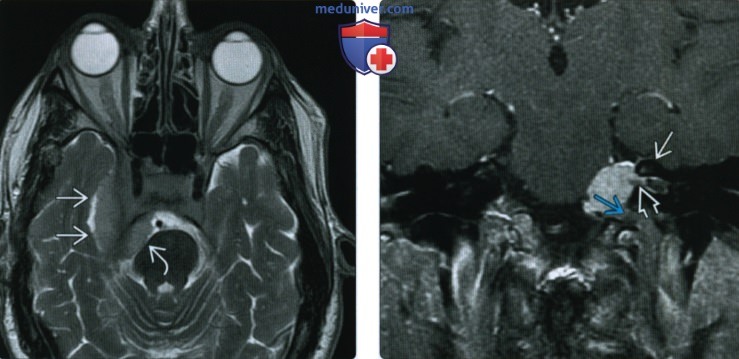
(Справа) При корональной МРТ Т1 ВИ FS с КУ на медиальной поверхности пирамиды височной кости определяется экстрааксиальное объемное образование, прорастающее во внутренний слуховой проход и яремное отверстие. Виден гиперостоз верхней стенки внутреннего слухового прохода.
в) Дифференциальная диагностика менингиомы основания черепа:
1. Шваннома тройничного нерва:
• Параселлярное объемное образование, нередко с кистозными компонентами
• Может прорастать через отверстия, содержащие ветви тройничного нерва, или через предмостовую цистерну
2. Гигантская макроаденома гипофиза:
• Крупное инвазивное объемное образование, прорастающее основание черепа
• Нормальной ткани гипофиза не определяется
3. Хордома ската затылочной кости:
• Деструктивное объемное образование средней линии
• Интенсивный Т2-сигнал; неоднородное контрастирование
4. Хондросаркома:
• Эксцентрическое объемное образование, содержащее хондроидный матрикс
• ↑ Т2-сигнал
6. Плазмоцитома:
• Литическое деструктивное образование ската затылочной кости
• Бывает солитарной или, на фоне миеломной болезни, множественной
7. Нейросаркоидоз:
• Мультифокальные, фиксированные к твердой мозговой оболочке контрастные очаги
• Следует оценить контрастирование и увеличение размеров ножки гипофиза
8. Болезнь Розаи-Дорфмана:
• Редкое гистиоцитарное заболевание
• Могут выявляться множественные фиксированные к твердой мозговой оболочке Т2-гипоинтенсивные объемные образования
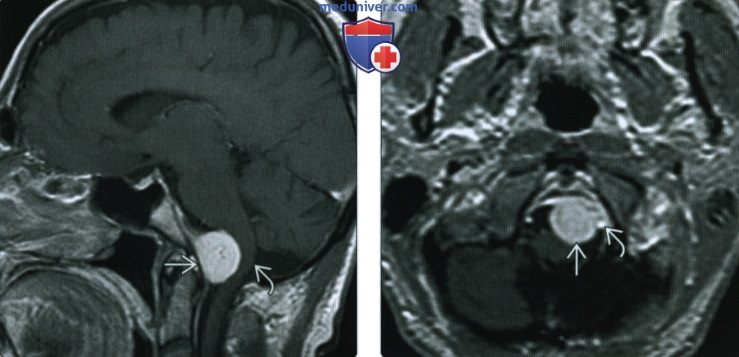
(Справа) При МРТ Т1ВИ с КУ в аксиальной проекции определяется менингиома переднего края большого затылочного отверстия, лежащая медиальнее левой позвоночной артерии. Учитывая наличие в основании черепа большого количества критически важных сосудистых и нервных структур, резекция даже небольших новообразований может быть затруднена.
2. Стадии, классификация менингиомы основания черепа:
• Классификация ВОЗ (2016):
о I степень: доброкачественная (90%), т.е. менинготелиальная
о II степень: атипичная (7%), т.е. светлоклеточная
о III степень: анапластическая/злокачественная (2%), т.е. рабдоидная
• Менингиомы II и III степени чаще локализуются под сводом черепа, чем в его основании
• Слабая корреляция между гистологической степенью злокачественности и рентгенологической картиной
3. Макроскопические и хирургические особенности:
• Полулунная или плоская (еп plaque) > округлая или глобулярная
• Четкие контуры
• Утолщение прилегающей твердой мозговой оболочки («хвост»):
о Неспецифичны для менингиомы; могут наблюдаться при любых поражениях твердой мозговой оболочки
о Обычно выявляются реактивные, а не неопластические изменения
4. Микроскопия:
• Развиваются из менинготелиальных (арахноидальных «верхушечных») клеток:
о Относительно однородные клетки с тенденцией к формированию «водоворотов»
о Выраженность фиброзного компонента коррелирует с гипоинтенсивностью Т2-сигнала
• Псаммоматозные тельца (слоистые кальцинаты)
• Богато васкуляризованы
д) Клинические особенности:
1. Проявления:
• Типичные признаки/симптомы:
о Может выявляться как случайная находка:
— 33% выявленных внутричерепных новообразований
о Симптоматика зачастую неспецифична:
— Головные боли, головокружения
— Синкопальные состояния
• Другие признаки/симптомы:
о Передний отдел основания черепа: аносмия, утрата зрения, экзофтальм
о Средний отдел основания черепа: офтальмоплегия
о Задний отдел основания черепа: миелопатия, нейропатия ЧН IX-XII
3. Течение и прогноз:
• Течение, как правило, медленное
• Менингиомы II/III степеней по классификации ВОЗ характеризуются более агрессивным течением
• Опухоли, сопровождающиеся перитуморальным отеком головного мозга, характеризуются более высокой частотой хирургических осложнений и рецидивов
4. Лечение:
• Чаще излечения удается достичь с помощью хирургического вмешательства, но оно нередко требует комплексного комбинированного доступа и характеризуется высоким риском осложнений:
о С целью уменьшения интраоперационной кровопотери выполняется предоперационная ангиография/эмболизация
о Оценка полноты резекции с помощью классификации Simpson:
— I степень (полное удаление, включая твердую мозговую оболочку и нижележащую кость) → IV степень (субтотальная резекция)
о Прогноз лечения в большей степени зависит от локализации опухоли, чем от степени ее злокачественности
• При неполной резекции в качестве первичного или адъювантного лечения используется лучевая терапия/радиохирургия
е) Диагностическая памятка:
1. Следует учесть:
• Солитарное контрастное фиксированное к твердой мозговой оболочке экстрааксиальное объемное образование = менингиома, особенно у престарелого пациента без упоминания о злокачественной опухоли в анамнезе
2. Рекомендации по отчетности:
• Если менингиома окружает внутреннюю сонную, базилярную или позвоночную артерии, необходимо оценить их калибр:
о Менингиома часто суживает внутреннюю сонную артерию:
— Другие параселлярные новообразования, такие как шваннома, макроаденома и лимфома, как правило, нет
• Необходимо провести исследование на предмет поражения полости Меккеля и канала зрительного нерва
• Всегда следует искать вторую менингиому:
о Множественные менингиомы: в 10% спорадических случаев
• Следует обращать внимание на наличие отека ткани головного мозга, так как у таких пациентов повышается риск операционных осложнений и частота рецидивов
ж) Список использованной литературы:
1. Louis DN et al: The 2016 World Health Organization Classification of Tumors of the Central Nervous System: a summary. Acta Neuropathol. 131 (6):803-20, 2016
2. Lin BJ et al: Correlation between magnetic resonance imaging grading and pathological grading in meningioma. J Neurosurg. 121 (5): 1201-8, 2014
3. Saraf et al: Update on meningomas. Oncologist. 16(11): 1604-1613, 2011
4. Hsu CC et al: Do aggressive imaging features correlate with advanced histopathological grade in meningiomas? J Clin Neurosci. 17(5):584-7, 2010
5. Li Y et al: Sphenoid wing meningioma en plaque: report of 37 cases. Chin Med J (Engl). 122(20):2423-7, 2009
6. Minniti G et al: Radiotherapy and radiosurgery for benign skull base meningiomas. Radiat Oncol. 4:42, 2009
7. Mirone G et al: En plaque sphenoid wing meningiomas: recurrence factors and surgical strategy in a series of 71 patients. Neurosurgery. 65(6 Suppl): 100-8; discussion 108-9, 2009
Редактор: Искандер Милевски. Дата публикации: 3.3.2021