Мастит или лактостаз как различить
Болезненное уплотнение в груди, краснота, температура – эти слова пугают практически каждую будущую маму. И именно с этими жалобами кормящие мамы очень часто обращаются к специалистам. Диагноз, который они слышат: «лактостаз» или «мастит». Эти два диагноза часто путают и даже считают синонимами. Путаница существует и в специальной литературе и тем более в рассказах кормящих и кормивших женщин.
Лактостаз – застой молока, вызванный закупоркой протока. Молоко накапливается, не выходит, распирает «запертую» дольку, вызывая болевые ощущения. Обратное всасывание молока может провоцировать подъем температуры. Наполненная долька сдавливает окружающие ткани, это вызывает отеки, еще больше затрудняющие выход молока.
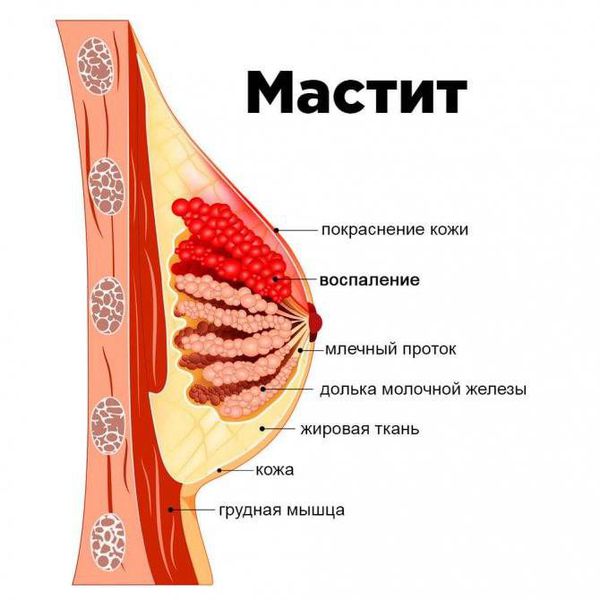
Мастит – воспаление тканей молочной железы. Характерные признаки воспаления – боль, краснота и температура, хотя нередко картина может быть смазанной, например, температура незначительная. Мастит у кормящей мамы чаще всего бывает следствием затянувшегося лактостаза (отекшие травмированные ткани легко воспаляются), но может возникнуть и без предшествующего застоя, вследствие попадания инфекции (например, через трещины соска или из очагов инфекции внутри организма, как следствие острого или хронического заболевания).
Понять, что же именно происходит с грудью, не так просто, как кажется. Это трудно сделать «на глазок». Лактостаз может протекать с сильной болью и высокой температурой, а мастит – без температуры. Уплотнение, особенно глубинное, прощупать удается не всегда, да и дифференцировать, что это за уплотнение – долька, полная молока, или отечные ткани, или абсцесс – и специалист не всегда может наверняка. На помощь сегодня приходит УЗИ, поэтому при малейших сомнениях желательно пройти ультразвуковое обследование. Тем более, что помимо диагностической роли оно может помочь и терапевтически – нередко ультразвук «разбивает» пробочку и помогает справиться с лактостазом.
Что делать?
Итак, первые сутки после возникновения симптомов (боль, покраснение, уплотнение, подъем температуры) чаще всего предполагают лактостаз. Можно пробовать справляться с ним следующими мерами:
Нередко думают, что для этого нужен супер-мастер расцеживания или мега-крутой молокоотсос. Однако самый лучший помощник в опорожнении груди – правильно сосущий младенец. Поэтому первым нашим лекарством будут частые кормления из больной груди
Чего не надо делать при застое молока?
К кому обратиться за помощью?
Минимизировать риск
Будущих мам очень волнует, как можно предотвратить эту ситуацию. Гарантированных способов нет. Бывает, что несмотря на все усилия, застои молока все же случаются. Но попытаться минимизировать риски можно.
Пусть все эти советы останутся лишь информацией «к общему сведению» и кормление сложится легко и беспроблемно. Но и при первых признаках неполадок не нужно паниковать – при грамотных действиях и своевременном обращении за квалифицированной помощью большинство сложностей быстро разрешаются.
Здоровья всем кормящим мамам и их замечательным малышам!
Анастасия Втулова, консультант по грудному вскармливанию и уходу за ребенком (Центр Естественного Развития и Здоровья Ребенка)
+7 (495) 926-63-23 (ежедневно с 7.00 до 23.00 ).
Мастит и лактостаз: главные признаки, отличия, методы лечения
Лактостаз
Это состояние означает застой молока в протоке. Железа, в которой образовался застой, становится болезненной при ощупывании, поскольку появляется отек. Сцеживание молока становится затруднительным, поскольку грудь становится очень болезненной. Основные симптомы – сильный дискомфорт при кормлении, тянущая боль. При пальпации чувствуется уплотнение, чаще всего бугристое. Выделение молока затрудняется.
Признаки могут отличаться в зависимости от тяжести патологии – при длительном отсутствии терапии может возникнуть инфекция. Лактостаз в большинстве случаев развивается при несоблюдении режима кормления и гигиенических процедур. Резкое прерывание вскармливания также может привести к застою молока.
Мастит
Мастит развивается на фоне лактостаза, никогда – самостоятельно. Этот термин означает наличие инфекционного воспаления в молочной железе. Внешние проявления всегда одинаковы – грудь увеличивается в размерах, появляется покраснение кожи в зоне воспаления. Общая интоксикация присутствует почти всегда – поднимается температура, появляется слабость, иногда – головная боль. Мастит развивается на фоне длительного лактостаза.
Самый распространенный путь проникновения патогенной флоры – неправильное прикладывание к груди и недостатки ухода, которые приводят к появлению трещин на сосках. Риск возникновения мастита повышается при пониженном иммунитете и наличии хронических очагов инфекции.
Как облегчить состояние?
Для улучшения тока молока следует прикладывать младенца к «больной» груди чаще. Также полезно менять позу кормления – лучше, чтоб подбородок малыша приходился на отекший участок. Следует регулярно массировать грудь мягкими движениями (по кругу). Попытки разбить твердые участки могут привести к повреждению тканей – этого делать нельзя.
Также рекомендуется обратиться к специалисту, который сможет правильно оценить состояние и посоветует в индивидуальном порядке меры\лечение, которые приведут к облегчению и устранению симптомов.
Что такое лактостаз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Кондратенко Юлии Николаевны, гинеколога со стажем в 16 лет.
Определение болезни. Причины заболевания
Лактостаз — это осложнение грудного вскармливания, которое проявляется застоем молока в протоках молочных желёз.
Чаще всего кормящие женщины при обращении к врачу жалуются на чувство распирания и тяжести в молочных железах во время кормления грудью. Это и есть явления лактостаза — состояния, при котором в молочной железе образуется избыток молока и нарушается его полноценный отток.
Частота появления лактостаза не зависит от социального уровня женщин. В изученной литературе нет данных об особенностях строения молочных желёз и особенностях лактации, которые бы повышали риск развития лактостаза. Скорее всего частота возникновения этого состояния зависит от возраста. В странах с высоким уровнем жизни женщины обычно отсрочивают появление ребёнка. По данным сайта статистики России, в 2018 году возраст женщин во время рождения первого ребёнка в нашей стране колеблется следующим образом [17] :
За последнее время возраст первородящих сдвинулся в старшую возрастную группу. А чем больше возраст матери, тем выше риски патологических последствий для её здоровья и здоровья ребёнка. Соответственно, и частота лактостаза увеличивается у женщин более старшего возраста.
Причины заболевания
1. Внутренние причины:
2. Внешние причины:
Симптомы лактостаза
В первые дни после рождения ребёнок получает молозиво, в котором много белков, жиров, минеральных веществ, но мало углеводов [1] — именно с таким продуктом легче справляться системе пищеварения новорождённого. Через 4-5 дней грудные железы начинают вырабатывать так называемое «переходное молоко» — его будет больше, чем молозива. В составе такого молока меньше белков, но больше жиров. «Зрелое» молоко появляется с 15-го дня, его состав зависит от того, что ест женщина и как часто прикладывает младенца к груди.
Может появиться гиперчувствительность сосков. В этом случае прикладывание к груди слишком болезненно, поэтому иногда женщины пытаются сцедить молоко с помощью молокоотсоса.
Патогенез лактостаза
Механизм лактации
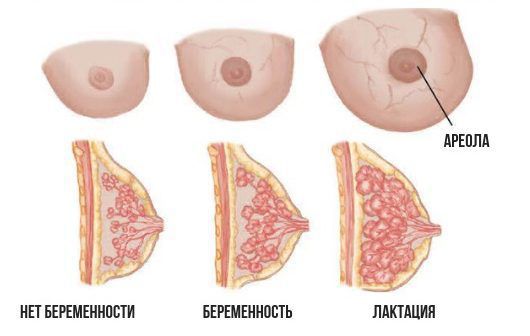
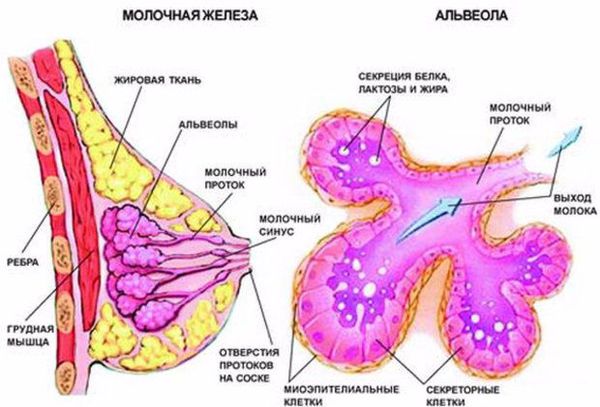
Чтобы понять, как развивается лактостаз, сначала разберём механизм лактации. Молочная железа готовится к лактации все 9 месяцев беременности. За счёт действия половых гормонов она увеличивается в размерах: формируются альвеолы (основные функциональные единицы молочных желёз), молочные протоки и синусы.
В альвеолах появляется большое количество лактоцитов — клеток, которые выделяют молоко. В молочной железе в большом количестве накапливаются рецепторы пролактина — основного гормона, который обеспечивает лактацию. Но в процессе беременности рецепторы пролактина заблокированы плацентарными стероидами (в первую очередь прогестероном, а также эстрогенами) — гормонами, которые вырабатывает плацента. Поэтому лактации во время беременности быть не может.
Механизм лактостаза
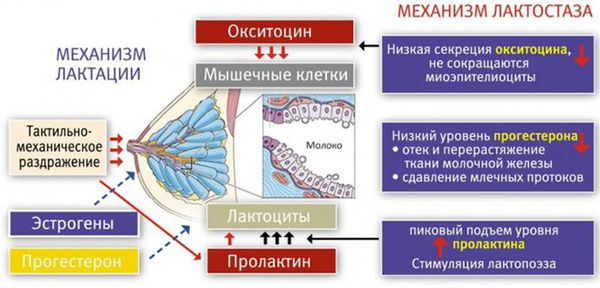
В третьем периоде родов, когда происходит рождение плаценты, уровень плацентарных стероидов резко снижается. Рецепторы к пролактину освобождаются, и в ответ на прикладывание ребёнка к груди в передней доле гипофиза (главного органа эндокринной системы) начинает вырабатываться пролактин. Пролактин активизирует лактоциты к образованию молока в альвеолы.
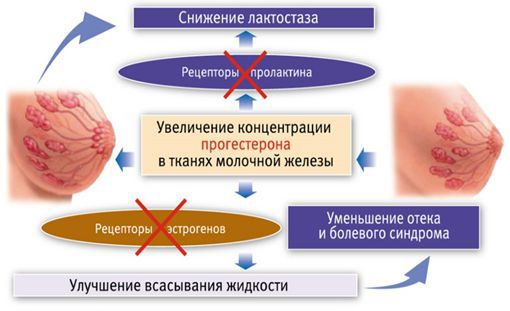
Первичный (физиологический) лактостаз возникает в первые сутки после родов, то есть в период формирования функции лактации. Это гормональная дисфункция молочной железы, которая выражается в недостатке прогестерона. Во время беременности плацента вырабатывает прогестерон, и он блокирует действие пролактина и эстрогена. После родов уровень прогестерона резко снижается, в связи с этим повышается уровень пролактина, который стимулирует лактопоэз (процесс поддержания лактации) и накопление молока в альвеолах.
В то же время возникает избыток эстрогенов, что вызывает отёк тканей и сдавление протоков молочной железы. Ситуация ухудшается у женщин, которые не прикладывают ребёнка к груди в первые сутки после родов. Так как не происходит раздражения области сосков, секреция окситоцина снижается, миоэпителиоциты не сокращаются, в результате молоко не поступает в выводные протоки и остаётся в альвеолах. И даже если бы молоко попадало в протоки, оно бы не выводилось, так как все протоки сдавлены отёчной тканью молочной железы. Отсюда и клиника первичного лактостаза — нагрубание молочных желёз, чувство её «окаменения», распирания и боли.
Вторичный (патологический) лактостаз — это именно застой молока в какой-то одной или нескольких долях молочной железы. При этом происходит закупорка протока, молоко не может выходить из этой доли.
Таким образом, первичный и вторичный лактостаз — это разные явления. Если первичный лактостаз возникает сразу после родов и характеризуется отёком молочной железы, то вторичный — это закупорка протока и застой молока.
Классификация и стадии развития лактостаза
Как уже было отмечено, различают первичный и вторичный лактостаз.
1. Первичный лактостаз. Возникает в начале становления лактопоэза в первые сутки (обычно на 3-5) после родов. Ассоциирован с выраженным отёком молочной железы. Это связано с резким снижением уровня прогестерона после рождения последа. Когда женщина начинает сцеживать такую молочную железу, то молока почти нет.
2. Вторичный лактостаз. Возникает через неделю или месяцы после родов в результате несоответствия молокопродукции и молокоотдачи. Основная причина — нарушение техники грудного вскармливания: чрезмерное сцеживания, что вызывает избыточную выработку молока; недостаточное опорожнение молочных желёз при сцеживании или кормлении; неправильная техника прикладывания ребёнка к груди.
Осложнения лактостаза
Если в течение двух дней от начала лечения состояние не улучшается и симптомы остаются тяжёлыми, возможно прогрессирование воспалительного процесса. И тогда неинфекционный мастит переходит в инфекционный. Причинами инфекционного мастита могут быть трещины на соске, так как через них инфекция попадает в организм. Мастит также может быть осложнением после инфекционных заболеваний (например, ОРВИ, ангины). В таких случаях лучше всего обратиться за помощью к специалистам. Они определят стадию заболевания и дадут точные рекомендации для решения проблемы.
Диагностика лактостаза
Диагноз лактостаза можно поставить на основании следующих данных:
Дифференциальная диагностика
Дифференциальную диагностику проводят с лактационным маститом. У обоих состояний острое начало с повышением температуры тела и болями в молочной железе.
Лечение лактостаза
Если лактостаз невыраженный, самое лучшее лечение — это грудное вскармливание.
Лечение первичного лактостаза
При первичном лактостазе рекомендуется активное опорожнение молочных желёз любыми способами: длительное и частое прикладывание ребёнка к груди, сцеживание молока вне кормления. Но часто это бывает невозможно из-за тяжелейшего лактостаза, когда грудь напряжённая, плотная, как будто каменная. Ребёнок не может приложиться к такой груди. Сцедить молоко женщине тоже очень тяжело, так как даже прикосновение к молочным железам вызывает нестерпимую боль.
Зная, что застой молока может привести к развитию мастита, около 10 лет назад врачи проводили активную тактику — грубое сцеживание молочных желёз, особенно руками опытных акушерок. Однако проблему тяжёлого лактостаза можно решить и по-другому. Существует двухэтапный подход лечения первичного лактостаза. Сначала купируется гормональный дисбаланс молочных желёз, а затем либо сцеживают молоко, либо переходят к грудному вскармливанию.
Первую схему предложил профессор Гуртовой Б. Л. еще в 1972 году:
Вторую схему с использованием трансдермального (чрескожного) прогестерона предложила профессор Пустотина О. А. в 2006 году. Необходимо 1 раз нанести на молочные железы гель, содержащий прогестерон. Когда гормон попадает в ткани молочной железы, с одной стороны, он блокирует рецепторы пролактина и снижает лактопоэз, а с другой — блокирует рецепторы эстрогенов. За счёт этого улучшается всасывание жидкости из ткани и уменьшается сдавление молочных протоков. Через 15-20 минут боль уменьшается, проходит нагрубание молочных желёз. Это позволяет уже через 30 минут приступить к сцеживанию, а через час приложить ребёнка к груди, к этому времени весь препарат уйдёт из ткани молочной железы.
Лечение вторичного лактостаза
При вторичном лактостазе рекомендуется активное опорожнение молочных желёз любыми способами: более частое прикладывание ребёнка к груди или дополнительное сцеживание.
Прогноз. Профилактика
Прогноз
Лечение лактостаза у кормящих женщин не составляет труда. При соблюдении всех рекомендаций состояние женщины нормализуется примерно через 5 дней.
Профилактика
В основу профилактики входит несколько простых правил:
Очень важно правильно прикладывать ребёнка к груди:
Лактостаз и мастит у кормящей мамы: симптомы и лечение
 |
Первичная консультация врача с осмотром и рекомендациями всего 1500 руб.
УЗИ молочных желез всего 1600 руб.
Сеанс ультразвуковой терапии молочных желез 700 руб.
Обращайтесь только к лицензированным специалистам!
Звоните!
Звоните! Единый номер: 426-15-05
Есть вопросы по грудному вскармливанию? Обращайтесь к лицензированным врачам!
Прежде чем рассказать о том, что делать для лечения лактостаза и мастита, хочу сказать о том что делать нельзя:
Нельзя делать при симптомах лактостаза и мастита:
1. Согревать молочную железу грелкой или горячей ванной (тепло противопоказано при данной патологии и может быстро привести к развитию гнойного мастита);
2. Отсасывать молоко из груди губами взрослого человека (во рту у взрослого есть бактерии, которые могут способствовать развитию мастита).
3. «Перевязывать грудь» (старый «бабушкин способ» примерно в 50% случаев заканчивается госпитализацией в стационар и операцией, в связи с развитием гнойного мастита).
4. Согревающие компрессы и мази.
На основании результатов осмотра врач назначает лечение: например ультразвуковую терапию на область пораженной молочной железы, что способствует оттоку молока. Возможно назначение магнитотерапии, которая обладает противовоспалительным, противоотечным и обезболивающим эффектом. В некоторых ситуациях врач может назначить антибиотикотерапию. Существуют антибиотики, которые разрешены для применения в период грудного вскармливания.
В случаях, когда имеются признаки гнойного мастита мы направляем наших пациентов на экстренную госпитализацию в хирургический стационар.
Лактационный мастит это серьезное заболевание и его не стоит недооценивать, при первых симптомах необходимо срочно обращаться к врачу, поскольку своевременное обращение позволит снизить вероятность развития гнойного мастита, и хирургической операции на молочной железе. В то же время следует отметить, что менее чем в 1% случаев несмотря на адекватное и своевременное лечение может развиваться гнойный мастит, это может быть связано с ослабленой иммунной системы пациентки, а также с устойчивостью патогенных бактерий к антибиотикам.
В связи с этим, хочу призвать кормящих матерей не откладывать визит к врачу при появлении симптомов мастита и лактостаза. В клиниках «Личный доктор» маммологи принимают практически каждый день. Мы всегда будем рады Вам помочь в данной трудной жизненной ситуации. Звоните. Записывайтесь на прием.
Маммолог-онколог, кандидат медицинских наук Дмитрий Анатольевич Воскресенский.
Первичная консультация врача с осмотром и рекомендациями всего 1500 руб. УЗИ молочных желез всего 1600 руб.
Сеанс ультразвуковой терапии молочных желез 700 руб.
У нас нет скрытых платежей!
Звоните!
Звоните! Единый номер: 426-15-05
Мастит и/или лактостаз? Как отличить? Чем помочь? Как лечить?
Полный текст:
Аннотация
Мастит – одно из наиболее распространенных гнойно-воспалительных осложнений послеродового периода. Частота встречаемости мастита варьируется от 0,5% до 33%. В отсутствие стандартизированного протокола подходы к диагностике и лечению лактационного мастита у педиатров и акушеров-гинекологов расходятся. Лактостаз является основным фактором, предрасполагающим к развитию мастита. К сожалению, часто назначаемое антибактериальное лечение пагубно влияет на микробиоту грудного молока и создает субтерапевтическую концентрацию препарата в молоке, что способствует риску развития антибиотикорезистентности у ребенка. Ключевой способ профилактики и борьбы с лактостазом и маститом – эффективное сцеживание грудного молока. Рекомендации предпочтительного метода сцеживания требуют индивидуального подхода, в первую очередь в зависимости от оценки состояния сосков. По некоторым данным, 80–90% женщин в период лактации сталкиваются с болезненностью и трещинами сосков, что часто становится причиной отсроченных и пропущенных кормлений. Обучение женщин правильной технике грудного вскармливания способно предотвратить цепочку этих неблагоприятных событий: трещины сосков – лактостаз – лактационный мастит. Здоровый доношенный новорожденный с активным сосательным рефлексом в условиях хорошо организованной техники грудного вскармливания вполне может обеспечить своей матери беспроблемный лактационный период.
Ключевые слова
Об авторах
Захарова Ирина Николаевна – заслуженный врач РФ, доктор медицинских наук, профессор, заведующая кафедрой педиатрии с курсом поликлинической педиатрии имени академика Г.Н. Сперанского
125993, г. Москва, ул. Баррикадная, д. 2/1, стр. 1
Кучина Анастасия Евгеньевна – аспирант кафедры педиатрии с курсом поликлинической педиатрии имени академика Г.Н. Сперанского
125993, г. Москва, ул. Баррикадная, д. 2/1, стр. 1
Бережная Ирина Владимировна – кандидат медицинских наук, доцент кафедры с курсом поликлинической педиатрии имени академика Г.Н. Сперанского Федерального государственного бюджетного образовательного учреждения дополнительного профессионального образования «Российская медицинская академия непрерывного профессионального образования» Министерства здравоохранения Российской Федерации
125993, г. Москва, ул. Баррикадная, д. 2/1, стр. 1,
141400, Московская обл., г. Химки, Куркинское шоссе, вл. 11
Санникова Туйаара Николаевна – кандидат медицинских наук, заместитель главного врача
141400, Московская обл., г. Химки, Куркинское шоссе, вл. 11
Список литературы
1. Amir L.H.; Academy of Breastfeeding Medicine Protocol Committee. ABM clinical protocol #4: Mastitis, revised March 2014. Breastfeed Med. 2014; 9 (5): 239–243. doi: 10.1089/bfm.2014.9984.
2. Акушерство: национальное руководство. Под ред. Г.М. Савельевой, Г.Т. Сухих, В.Н. Серова, В.Е. Радзинского. 2-е изд. перераб. и доп. М.: ГЭОТАР-Медиа, 2019. 1080 стр. (Серия «Национальные руководства»).
3. Jahanfar S., Ng C.J., Teng C.L. Antibiotics for mastitis in breastfeeding women. Cochrane Database of Systematic Reviews. 2013; 2: CD005458. doi: 10.1002/14651858.CD005458.pub3.
4. Axelsson D., Blomberg M. Prevalence of postpartum infections: a population-based observational study. Acta Obstet Gynecol Scand. 2014 Oct;93(10):1065-8. doi: 10.1111/aogs.12455. Epub 2014 Aug 16.
5. Гуртовой Б.Л., Емельянова А.И., Воропаева С.Д. Послеродовой мастит. Научно-практические итоги по диагностике и лечению. Акушерство и гинекология. 2008; 5:15-18.
6. Радзинский В.Е. Медицина молочной железы и гинекологические болезни. 2-е изд., перераб. и доп. М.: StatusPraesens, 2017. 352 с.
7. Чадаев А.П., Зверев А.А, Острый гнойный лактационный мастит. М: Медицина, 2003. 128 с.
8. van Wattum J.J., Leferink T.M., Wilffert B., Ter Horst P.G.J. Antibiotics and lactation: An overview of relative infant doses and a systematic assessment of clinical studies. Basic Clin Pharmacol Toxicol. 2019 Jan;124(1):5-17.
9. Soto A., Martin V., Jimenez E., Mader I., Rodriguez J.M., Fernandez L. Lactobacilli and bifidobactera in human breast milk: influence of antibiotherapy and other host and clinical factors. J Pediatr Gastroenterol Nutr. 2014;59(1):78–88. doi:10.1097/MPG.0000000000000347.
10. Becker G.E., Smith H.A., Cooney F. Methods of milk expression for lactating women. Cochrane Database of Systematic Reviews. 2016;9:CD006170. doi: 10.1002/14651858.CD006170.pub5.
11. Seyyedeh Hanieh A., Sedigheh A., Alireza Akbarzadeh B., Somayeh E. Effects of Aloe vera gel on breast fissures in breastfeeding women. Pajoohandeh. 2014;19(1):13–17.
12. Santos K.J., Santana G.S., Vieira T de O., et al. Prevalence and factors associated with cracked nipples in the first month postpartum. BMC Pregnancy Childbirth. 2016;16(1):209. doi: 10.1186/s12884-0160999-4.
13. Niebyl M.D., Mihael R., Parmley T.M. Sporadic puerperal mastitis. J. Reproductive Medicine. 1978;20(2):97-100.
14. Травина М.Л., Попов А.Г., Попов С.А., Куликова Е.В. Профилактика трещин соска молочной железы в ранний послеродовый период. Вопросы современной педиатрии. 2017;16(4):297-303.
15. Niazi A., Rahimi V.B., Soheili-Far S., et al. A Systematic Review on Prevention and Treatment of Nipple Pain and Fissure: Are They Curable? J Pharmacopuncture. 2018;21(3):139– 150. doi:10.3831/KPI.2018.21.017.
16. Shanazi M., Khalili A.F., Kamalifard M., Jafarabadi M.A., Masoudin K., Esmaeli F. Comparison of the effects of lanolin, peppermint, and dexpanthenol creams on treatment of traumatic nipples in breastfeeding mothers. Journal of caring sciences. 2015;4(4):297. doi: 10.15171/jcs.2015.030.
17. Lavergne N.A. Does application of tea bags to sore nipples while breastfeeding provides effective relief. Journal of obstetric, gynecologic, and neonatal nursing: JOGNN. 1997.
18. Marrazzu A., Sanna M.G., Dessole F., Capobianco G., Piga M.D., Dessole S. Evaluation of the effectiveness of a silver-impregnated medical cap for topical treatment of nipple fissure of breastfeeding mothers. Breastfeed Med. 2015 Jun;10(5):232-8.
19. Dennis C.L., Jackson K., Watson J. Interventions for treating painful nipples among breastfeeding women. Cochrane Database of Systematic Reviews. 2014;12:CD007366. doi: 10.1002/14610.1002/14651858.CD007366.pub2.
20. Geddes D.T., Sakalidis V.S., Hepworth A.R., McClellan H.L., Kent J.C., Lai C.T., Hartmann P.E. Tongue movement and intra-oral vacuum of term infants during breastfeeding and feeding from an experimental teat that released milk under vacuum only. Early Human Development. 2012;88(6):443-9. doi 10.1016/j.earlhumdev.
21. Рюмина И.И., Зубков В.В. Эффективная лактация и сцеживание грудного молока. Медицинский совет. 2019; 2:26-31.
22. Prime D.K., Garbin C.P., Hartmann P.E., Kent J.C. Simultaneous breast expression in breastfeeding women is more efficacious than sequential breast expression. Breastfeed Med. 2012;7(6):442-7. doi: 10.1089/bfm.2011.
23. Захарова И.Н., Османов И.М., Мачнева Е.Б., Бережная И.В., Кольцов К.А., Дедикова О.В., Кучина А.Е., Сазанова Ю.О., Мартыненко Л.Е. История грудного вскармливания: что препятствовало естественному способу питания младенцев от древних времен до современности? Медицинский совет. 2018; 11:18-26.
24. Moossavi S., Sepehri S., Robertson B., Bode L., Goruk S., Field C.J., Azad M.B. Composition and Variation of the Human Milk Microbiota Are Influenced by Maternal and Early-Life Factors. Cell Host & Microbe. 2019;25(2):324–335.
Для цитирования:
Захарова И.Н., Кучина А.Е., Бережная И.В., Санникова Т.Н. Мастит и/или лактостаз? Как отличить? Чем помочь? Как лечить? Медицинский Совет. 2019;(11):10-15. https://doi.org/10.21518/2079-701X-2019-11-10-15
For citation:
Zakharova I.N., Kuchina A.E., Berezhnaya I.V., Sannikova T.N. Mastitis and/or plugged ducts? How to differentiate, help and treat? Meditsinskiy sovet = Medical Council. 2019;(11):10-15. (In Russ.) https://doi.org/10.21518/2079-701X-2019-11-10-15