Как выращивают детей в пробирке
Родилась без второй головы и нормальной. История первого ребенка, зачатого в пробирке
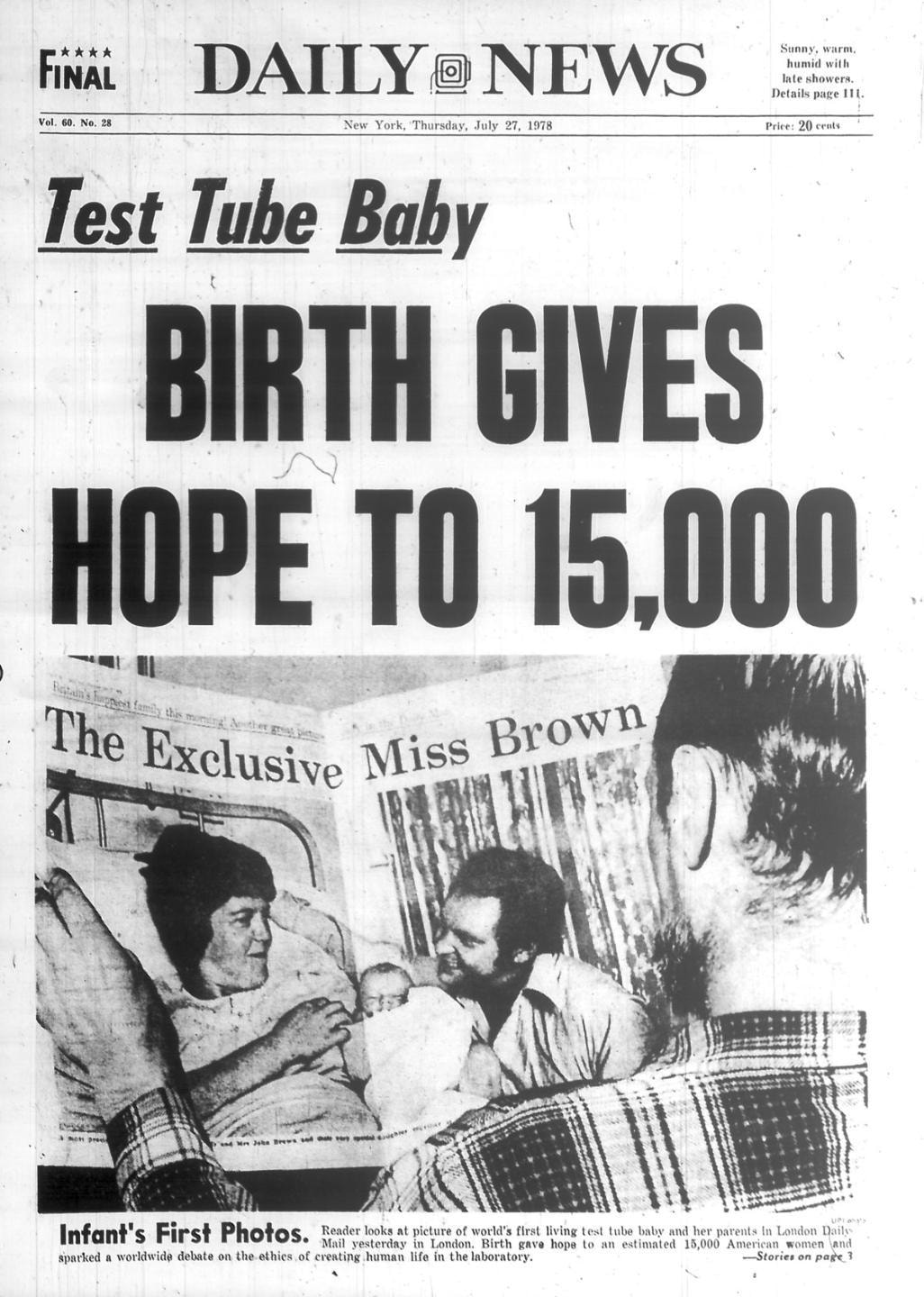
Технически первый в мире ребенок, зачатый с помощью технологии искусственного оплодотворения, был создан в чашке Петри. Но за Луизой Браун закрепилось прозвище «Младенец из пробирки» — так как-то более коротко, емко и понятно для массовой аудитории. Луиза Браун родилась в 1978 году. К ее зачатию было приковано внимание многих представителей прогрессивного и консервативного мира. Дебаты об этике, морали, духовности и религии сгустились вокруг ребенка весом 2,6 килограмма на выходе из утробы матери.
Путь неудач
«В тот день, когда я родилась, мою маму пришлось везти в операционную для кесарева сечения в кромешной темноте. Только свет фонаря освещал этот путь. Лишь немногие медики знали, кто она такая. Мои родители не хотели, чтобы об этом стало известно и написали в газетах», — рассказывала в одном из интервью по случаю своего 30-летия Луиза Браун.
Рождение девочки держалось в секрете. Когда ее отец впервые пришел к дочери в больницу, ее охраняли полицейские, чтобы никто из дотошных репортеров не смог проскользнуть в коридоры медицинского учреждения.
Рождение Луизы мгновенно стало глобальной сенсацией, которая ознаменовала собой поворотный момент в лечении бесплодия и подарила надежду миллионам пар, которые не могли завести ребенка. С тех пор миллионы младенцев по всему миру были рождены с помощью технологии экстракорпорального оплодотворения, при которой сперма и яйцеклетка смешиваются вне тела, а полученные эмбрионы переносятся в матку. Только в США в 2010 году с помощью ЭКО были рождены 59 тыс. детей.
Однако в 1970-е годы эта технология вызывала множество споров и негодования со стороны консервативной, религиозной части общества. К тому же на ранних этапах разработки ЭКО неудач было больше, чем успешных примеров. Пионеры этой технологии биолог Роберт Эдвардс и гинеколог Патрик Степто трудились над ней на протяжении десятка лет. Первый разработал способ оплодотворения человеческих яйцеклеток в лаборатории, второй — метод получения яйцеклеток из яичников.
К середине 1970-х пробное лечение проводилось для 60 пар, однако ни одна из этих попыток не увенчалась успехом. Лишь в одном случае удалось вызвать беременность, но и та была внематочной: плод рос в фаллопиевой трубе, а не в матке. Эту беременность пришлось прервать.
Когда родители Луизы встретились с Патриком Степто, тот предупредил их, что шанс на успех — «один на миллион».
Впрочем, за любой успешной технологией тянется история неудачных попыток ее внедрения. Таков научный путь познания и совершенствования технологий, благодаря которым мы живем в мире — таком, каков он есть.
Церковь против
Несмотря на то что технология искусственного оплодотворения была экспериментальным и ненадежным методом, Лесли и Джон Брауны все-таки решились доверить свое будущее врачам. Лесли была домохозяйкой, Джон работал на железной дороге — обычная британская семья, ничем не выдающаяся, не фанатично религиозная, но с тяжким грузом бесплодия.
Впрочем, в 1978 году кардинал Альбино Лучани, который вскоре был избран папой римским Иоанном Павлом I, не стал критиковать родителей «Младенца из пробирки», подчеркнув, что они просто хотели завести ребенка. Это помогло немного снизить градус негатива в отношении семейства Браунов.
Критики пугали ужасными предсказаниями о том, что лечение может привести к страшным отклонениям во время беременности или после рождения ребенка. Но миссис Браун была настроена решительно.
Коробка с кровью
Она забеременела с первой попытки. По согласованию с правительством рождение ребенка даже пришлось снимать на камеру. Это было сделано для того, чтобы получить документальные доказательства родства ребенка и матери. А перед тем, как ребенка впервые передали в руки роженицы, девочка прошла около 60 различных тестов, которые доказали ее нормальность. Внимание общественности, которое обрушилось на миссис Браун, было ошеломительным для тихой домохозяйки.
«Моя мама получала тонны писем от людей. В основном они были положительными. Но были письма, источавшие ненависть, — рассказывала Луиза Браун. — Родители получили из Америки ужасную коробку. Внутри была разбитая пробирка, фальшивая кровь и нечто похожее на плод. Коробка была с угрозой, что отправители придут полюбоваться на них».
После рождения девочка на некоторое время приковала к себе внимание всего мира. Семья вернулась из больницы домой и обнаружила, что репортеры разбили на их улице лагерь. В течение нескольких месяцев Лесли не могла спокойно выйти из дома: репортеры преследовали ее повсюду. Поэтому семья Браунов решила переехать в другой дом, где был задний двор и их дочь могла спокойно гулять на свежем воздухе.
Родители Луизы даже иногда путешествовали с дочерью по различным научным конференциям, чтобы продемонстрировать миру: процедура безопасна, ребенок родился нормальным. Спустя несколько лет эти путешествия прекратились. Брауны хотели, чтобы Луиза была просто их дочерью, а не суперзвездой.
В возрасте 4 лет родители решили объяснить дочери, как она появилась на свет. Ей скоро нужно было идти в школу, и там обязательно возникли бы вопросы со стороны других первоклашек: «Почему тебя называют Франкенбеби?» Поэтому девочке показали видео, в котором было запечатлено кесарево сечение и появление Луизы на свет.
«Мама сказала, что ей нужна была помощь врачей, чтобы появилась я. Но не думаю, что я действительно понимала значение всего этого, пока не стала на несколько лет старше, — вспоминала Луиза. — За этим простым заявлением скрывались девять лет горя, когда мои родители изо всех сил пытались создать семью».
Четыре года спустя с помощью ЭКО родилась вторая дочь Браунов. В 2007-м, когда глава семейства умер, у супругов было две дочери и трое внуков.
Сейчас Луизе 42 года. Она живет в Бристоле с мужем, работает с девяти до пяти, воспитывает двух парней. Они были зачаты естественным путем. Детям приходилось объяснять, почему их мама оказалась в школьных учебниках по биологии.
Читайте также:
Наш канал в Telegram. Присоединяйтесь!
Есть о чем рассказать? Пишите в наш Telegram-бот. Это анонимно и быстро
Ребенок из пробирки. Как это устроено и сколько это стоит
Этот материал мы сделали вместе с клиникой «УГМК-Здоровье»
Кто может претендовать на ЭКО?
Пройти процедуру ЭКО может женщина или пара (при этом они могут не состоять в официальном браке) в том случае, если беременность без ЭКО маловероятна или невозможна. Например:
В каких случаях в проведении ЭКО могут отказать?
Противопоказаниями к проведению ЭКО могут стать заболевания или состояния, при которых беременность и роды могут угрожать здоровью или жизни женщины. Все эти болезни перечислены в приказе МЗ РФ № 803н от 31.07.2020. Впрочем, и из этого списка есть исключения. Например, если женщина или ее партнер вылечатся или перейдут в фазу ремиссии.
ЭКО можно сделать только в государственной клинике?
Нет, у пациентов есть право пройти процедуру как в государственной, так и в частной клинике. Операцию можно провести как за деньги, так и по ОМС.
В случае ЭКО по ОМС лечащий врач (акушер-гинеколог / репродуктолог), который видит необходимость в применении технологии ЭКО, направляет пациентку в специальную структуру – межмуниципальный кабинет бесплодного брака. Там выполняется дополнительное обследование, и при наличии показаний к ЭКО и отсутствии противопоказаний пациентку вносят в реестр ожидания на процедуру по ОМС. Когда очередь подойдет – сейчас в среднем она занимает от 3 до 9 месяцев, – пациентку вызывает на процедуру ЭКО та клиника, которая была выбрана при постановке на очередь. При этом выбор клиники на скорость движения очереди не влияет.
Избежать очереди можно, если делать ЭКО платно. Цены от клиники к клинике очень сильно варьируются и могут достигать 300 тысяч рублей. В «УГМК-Здоровье» средняя стоимость стандартной процедуры составляет 140 тысяч рублей.
Что меня ждет в больнице?
После того как очередь подошла, пациентка попадет на прием к врачу-репродуктологу. Он соберет подробный анамнез, проведет осмотр и УЗИ органов малого таза, установит наличие показаний и противопоказаний к проведению ЭКО.
Дальше будущая мама и врач обсуждают план подготовки к процедуре, который при необходимости включает обследование, диагностические манипуляции, коррекцию выявленных нарушений, рекомендации по образу жизни, питанию, приему витаминов и т. д.
Будущему отцу предстоит консультация врача уролога-андролога. Из результатов спермограммы станет ясно, требуется ли дополнительная подготовка и какой способ оплодотворения будет наиболее эффективен. При необходимости мужчине назначат лечение, которое увеличит шансы на успех.
Только после всех обследований, если не будет выявлено противопоказаний, начинается ввод в процедуру ЭКО.
А как проходит само ЭКО?
Первый этап — гормональная стимуляция суперовуляции, чтобы в организме женщины созрело как можно больше ооцитов (яйцеклеток). Этот этап ЭКО обычно длится от 7 до 12 дней. Впрочем, врач может и не назначить никаких стимулирующих гормонов и провести ЭКО в естественном цикле. Но эффективность таких программ ниже, так как в естественном цикле можно получить только одну яйцеклетку.
Второй этап — пункция фолликулов. Пациентке дается краткосрочный наркоз, во время которого специальным аспиратором из яичников забирают созревшие яйцеклетки. Процедура занимает до 30 минут. После пункции полученные ооциты передаются в лабораторию, где их помещают в специальную питательную среду до встречи со сперматозоидами. В этот же день мужчина сдает сперму в лаборатории. Иногда для получения сперматозоидов приходится также применять пункцию яичка (хирургический забор сперматозоидов).
Третий этап — оплодотворение. В специальной чашке смешивают яйцеклетки со сперматозоидами, чтобы произошло зачатие. Это может происходить самостоятельно, когда сперматозоид проникает сквозь стенку яйцеклетки сам. Либо посредством ИКСИ, когда эмбриолог при помощи тончайшей иглы вводит сперматозоид непосредственно в яйцеклетку.
Четвертым этапом будет культивирование эмбрионов во время которого (3—6 дней) специалисты следят за развитием эмбрионов.
Пятый этап — завершает процедуру ЭКО. С помощью специального катетера — очень тонкой трубочки, эмбрион перемещают в полость матки. Эта процедура безболезненна и не требует обезболивания. Женщина сама тоже активно участвует в этой процедуре – сначала сверяет свои паспортные данные с данными эмбриона, видит сам эмбрион на экране монитора и процесс попадания эмбриона в катетер. И уже на экране УЗИ видит, как эмбрион выходит в полость матки. В матку переносят 1 или 2 эмбриона, а остальных замораживают — чтобы в случае неудачи можно было совершить вторую попытку ЭКО. После переноса эмбриона в полость матки пациентка через 9-14 дней сдает анализ крови для получения результата проведенной программы.
Какая вероятность того, что все получится?
Успех процедуры ЭКО зависит от возраста женщины и причины бесплодия. Например, до 35 лет вероятность беременности с помощью ЭКО составляет около 53-58%, а после 40 лет — 13–18%.
Нередко для наступления беременности требуется пройти программу ЭКО несколько раз. После первой попытки в среднем беременность наступает у 45% пар, после трех попыток — у 70–80%, после шести попыток — до 90% пар получают результат.
Если я буду делать ЭКО по ОМС в частной клинике, все будет бесплатно или за что-то надо будет заплатить?
В бесплатную процедуру ЭКО по ОМС входят стимуляция яичников (включая необходимые препараты), пункция фолликулов и забор яйцеклеток, оплодотворение яйцеклеток, культивирование, перенос и криоконсервация эмбрионов. Все это при наличии квот, которые между частными клиниками ежегодно распределяет Минздрав и ТФОМС. В «УГМК-Здоровье», например, на 2021 год выделено 323 квоты на базовую программу ЭКО.
Но не все медицинские услуги предоставляются бесплатно. Например, если женщина участвует в программе ЭКО по ОМС без партнера (или его сперматозоиды невозможно использовать), то придется оплатить приобретение донорской спермы. Также отдельно оплачиваются генетические исследования эмбриона и хранение замороженных эмбрионов в криобанке.
Отделение вспомогательных репродуктивных технологий «УГМК-Здоровье» открылось в ноябре 2019 г. Его уникальность состоит в том, что в одних стенах можно провести диагностику причин бесплодия, обеспечить полный цикл лечения гинекологических и урологических заболеваний, подготовить женщину и выполнить все виды технологий ЭКО, осуществить наблюдение за сформировавшейся беременностью, родить ребенка и в последующем наблюдать за состоянием ребенка и мамы. Это первый частная клиника Екатеринбурга, в которой отделение ЭКО и роддом находятся под одной крышей.
При этом клиника оснащена передовым оборудованием. Современные планшетные инкубаторы создают оптимальные условия для развития каждого эмбриона, лазер позволяет бережно выполнять манипуляции для генетических исследований эмбрионов, системы бесперебойного питания и круглосуточного наблюдения за лабораторией исключают любые непредвиденные ситуации. Многие боятся, что при ЭКО могут перепутать эмбрионы. У нас это исключено. Помимо стандартной методики, внедрена собственная система идентификации эмбрионов с помощью штрих-кодирования. Это позволяет исключить любые ошибки и человеческий фактор при работе с эмбрионами наших пациентов, — объясняет заведующий отделением ВРТ «УГМК-Здоровье» Дмитрий Мазуров.
Человек или имитация: как ученые выращивают эмбрионы для экспериментов
Эмбриологи создали из клеток кожи первую модель эмбриона человека на ранней стадии развития. Это позволит обойти запрет на такого рода опыты в большинстве стран. Рассказываем, можно ли считать зародышем такой организм, как его создали и чем он поможет науке.
Читайте «Хайтек» в
О каких эмбрионах идет речь?
О бластоцисте. Это ранняя стадия развития зародыша млекопитающих (в том числе человека). Стадия бластоцисты следует за стадией морулы и предшествует стадии зародышевого диска. Стадия бластоцисты относится к преимплантационному периоду развития, то есть самому раннему периоду эмбриогенеза млекопитающих (до прикрепления зародыша к стенке матки).
В эволюции млекопитающих бластоциста как стадия развития возникла для обеспечения имплантации, а также для организации пространственной основы формирования зародышевого диска при отсутствии желтка.
Стадия бластоцисты не гомологична стадии бластулы. Стадия бластулы следует в онтогенезе млекопитающих позже (зародышевый диск), в т. н. «первую фазу гаструляции», но традиционно термин «бластула» к млекопитающим и другим амниотам не применяют. Соответственно распространенной ошибкой является употребление слова «бластоцель» по отношению к полости бластоцисты.
Внешне бластоциста представляет собой шар, состоящий из нескольких десятков или сотен клеток. Размер бластоцисты колеблется от долей миллиметра (0,1 мм у грызунов и человека) до нескольких миллиметров (у непарнокопытных).
Бластоциста состоит из двух клеточных популяций: трофобласта (трофэктодермы) и эмбриобласта (внутренней клеточной массы). Трофобласт формирует внешний слой эмбриона — полый шар или пузырек.
Эмбриобласт формирует внутренний слой бластоцисты, располагается внутри трофобластатического пузырька в виде скопления клеток у одного из полюсов шара (внутренняя клеточная масса).
Трофобласт участвует в имплантации (прикрепление эмбриона к эпителию матки, инвазия внутрь эндометрия матки, иммуносупрессорное действие, разрушение кровеносных сосудов), а также в формировании эктодермы ворсинок хориона (эктодермальная часть плаценты).
Эмбриобласт дает начало собственно телу плода, а также мезодермальным и энтодермальным структурам внезародышевых органов (желточному мешку, аллантоису, амниону, мезодермальной части хориона).
Партеногенез
Обычно эмбрионы в лабораторных условиях выращивают из донорских оплодотворенных яйцеклеток. В случае клонирования от сперматозоидов можно отказаться.
Начиная с середины десятых годов стало понятно, что вырастить зародыши в пробирке можно без участия половых клеток вообще. Бластоциста состоит из трех типов клеток, из которых потом формируются ткани плода, плацента и желточный мешок. А получают все это из стволовых клеток.
В начале 2000 гг. было показано, что обработкой in vitro ооцитов млекопитающих (крыс, макак, а затем и человека) либо предотвращением отделения второго полярного тельца при мейозе возможно индуцировать партеногенез, при этом в культуре развитие можно довести до стадии бластоцист.
Полученные таким образом бластоцисты человека потенциально являются источником плюрипотентных стволовых клеток, которые могут быть использованы в клеточной терапии.
В 2004 году в Японии слиянием двух гаплоидных ооцитов, взятых у разных особей мыши, удалось создать жизнеспособную диплоидную клетку, деление которой привело к формированию жизнеспособного эмбриона, который, пройдя стадию бластоцисты, развился в жизнеспособную взрослую особь.
Предполагается, что этот эксперимент подтверждает участие геномного импринтинга в гибели эмбрионов, образующихся из ооцитов, полученных от одной особи, на бластоцистарной стадии.
Беременность стволовыми клетками
Исследователи из Утрехтского университета создали мышиный эмбрион из стволовых клеток двух типов — эмбриональных и трофобластных. У выращенной ими бластоцисты сформировались все типы клеток, необходимые для дальнейшего развития.
Более того, при имплантации в матку животного бластоциста вызывала беременность. Правда, авторы работы подчеркивали, что у них получился не совсем настоящий зародыш и потому самка не смогла бы его выносить и родить.
В 2019 году ученые из Института биологических исследований Солка также инициировали беременность у мышей, пересадив им эмбрионы, полученные всего из одной соматической клетки. Ее взяли из организма взрослого животного, перепрограммировали и размножили — таким образом появилась культура зародышевых стволовых клеток.
Затем их перепрограммировали еще раз, превратив в так называемые улучшенные плюропотентные клетки, и обработали коктейлем из специальных сигнальных веществ — тех, которые при естественном эмбриональном развитии вызывают дифференцировку трофобласта (из него формируется плацента) и внутренней клеточной массы (из нее образуются ткани зародыша).
В результате в 15% случаев из них вырастали бластоиды — структуры, аналогичные бластоцистам по клеточному составу и экспрессии генов.
Статус человеческого эмбриона
Вопрос о статусе человеческого эмбриона рассматривается, среди прочего, в рамках биоэтики. Ключевое значение при таком рассмотрении имеет признание или непризнание «человеческого» содержания у эмбриона.
На данный момент статус эмбриона в российском законодательстве не до конца ясен, поскольку трудно «ответить на вопрос о том, воспринимает ли право идею существования эмбриона как субъекта правоотношений».
В частности закон «О трансплантации органов и (или) тканей человека» рассматривает эмбрионы как разновидность человеческих органов, хотя его действие на эмбрионы не распространяется. Далее существует представление о невозможности считать эмбрион человеком, «так как он не обладает правоспособностью».
В то же время юридическая мысль признает, что к человеческим органам эмбрион отнесен быть не может, поскольку является новым организмом со своими собственными органами.
Осознается и тот факт, что «в эмбрионе заложены все основы жизни». Таким образом, ситуацию следует признать сложной в силу двойственности правовой природы эмбрионов, что создает серьезные правовые проблемы, ибо «возникает вопрос о том, может ли эмбрион быть объектом правоотношений».
Эмбрионы становятся предметом имущественных споров в разных странах, включая США. Весьма известно так называемое дело Дэвисов (слушалось в 1989 году в штате Теннеси), когда в процессе раздела имущества разводящихся супругов возник вопрос о правах на ранее замороженные эмбрионы.
В итоге суд передал эмбрионы матери во временное владение для целей имплантации. Кроме того, суд установил, что человеческая жизнь начинается с момента зачатия и что по этой причине эмбрион не является объектом права собственности.
Однако в другом деле, которое слушалось в Нью-Йорке в 1995 году, эмбрионы были переданы бывшей жене в собственность. Известен также случай, когда супруги требовали изъять из лаборатории ранее переданный ими на исследование эмбрион.
В итоге суд потребовал передать эмбрион супругам, не обнаружив, однако наличия права собственности и подтвердив, «что человеческий эмбрион не является объектом права собственности».
Таким образом, американская правовая мысль в принципе готова признать эмбрион объектом правоотношений, однако этот объект весьма специфичный: как правило, суды не признают право собственности на эмбрионы, поскольку последние являются началом новой человеческой жизни.
В дискуссиях о приемлемости или неприемлемости тех или иных манипуляций с эмбрионами важное место занимает понятие прав эмбриона. В частности запрет на использование эмбриона или эмбриональных тканей в целях медицинских исследований основан на признании таких прав.
Их защитники, сторонники так называемой консервативной позиции, ссылаются на то, что с момента зачатия человеческая жизнь свята и неприкосновенна, а также утверждают, что эмбрион обладает всеми человеческими правами.
Сторонники так называемой либеральной позиции даже на самых поздних стадиях беременности отказываются признавать самостоятельный статус плода, а решение его судьбы отдается матери или медикам.
Естественные неотчуждаемые права человека включают, среди прочего, право на жизнь. Вопрос о том, каков момент возникновения права на жизнь, от которого и берет свой отсчет правосубъектность, крайне важен для уголовного и гражданского права и для юриспруденции в целом.
Существует представление, согласно которому правовой статус эмбриона должен определяться на основе того факта, что эмбрион является началом новой жизни, а не частью человеческого организма. Сторонники этой позиции исходят из того, что человек как новое существо ( биологический индивидуум) возникает сразу после слияния родительских половых клеток.
Зачем выращивать эмбрионы?
Для того, чтобы обойти довольно суровые правила, напрямую запрещающие создавать зародыши человека в исследовательских целях. А без этого невозможно разобраться, что на самом деле происходит на ранних стадиях развития.
Вполне вероятно, что общество в целом будет относиться к исследованиям на таких моделях более терпимо, чем к опытам над настоящими эмбрионами, считают в редакционной статье Nature исследователи из Мичиганского университета (США). Пока главный этический вопрос, который стоит решить, — применимо ли к ним правило 14 дней.
Сегодня человеческие эмбрионы, полученные экспериментально, уничтожают через 14 дней после оплодотворения. В одних странах нарушение этой нормы карается законодательно, в других — опыты с подобными зародышами отклоняют этические комитеты и лишают финансирования.
Если же в отношении бластоидов запрет отменят, то ученым, вероятно, удастся разобраться не только с причинами выкидышей и неудачами при ЭКО, но и выяснить механизмы целого ряда наследственных патологий — в том числе сердечно-сосудистых заболеваний и некоторых типов диабета.