Как вылечить нарыв на губе
Фурункулы
Общие сведения
Фурункулы – это болезненные, воспаленные, заполненные гноем полости в коже. Размер фурункула может быть от горошинки до грецкого ореха. Хотя фурункулы могут возникать на любом участке тела, чаще всего они возникают в тех областях, где есть волосяной покров и где происходит трение, например: шея, подмышки, пах, лицо, грудь, ягодицы и т.д.
Карбункулы – это особенно крупные фурункулы или несколько рядом расположенных фурункулов, которые обычно более глубокие и болезненные. При подозрении на карбункул обязательно проконсультируйтесь с врачом, т.к. воспаление может проникнуть в кровоток, и тогда вам могут понадобиться антибиотики.
Причины возникновения фурункула
Фурункулы возникают, когда бактерии проникают в волосяной фолликул. Кожная ткань вздувается и появляется красная, наполненная гноем, болезненная припухлость. Пока фурункул не вскроется и не опорожнится (содержащийся в нем гной не выйдет), фурункул будет болеть, и к нему будет неприятно прикасаться.
Cимптомы
При впервые появившемся фурункуле небольшого размера, сопровождающимся болезненностью, краснотой, припухлостью и зудом можно попробовать справиться с проблемой самостоятельно.
Если у фурункула не формируется головка или не наблюдается улучшения в течение трех дней, или если фурункул очень болезненный, с большим количеством гноя, если возникающая боль мешает движению, или если фурункул возник в области лица, позвоночника или в ректальной зоне, если при этом повышается температура или видны красные полоски, расходящиеся от фурункула (лимфангит), а также при частом появлении (фурункулез) даже небольших фурункулов следует обязательно обратиться к врачу
Осложнения
Что можете сделать Вы
Мойте руки с антибактериальным мылом, прежде чем прикасаться к фурункулу и после контакта с фурункулом (неважно, с ранкой или гнойной головкой).
Тщательно мойте руки перед приготовлением пищи, т.к. бактерии из фурункула могут вызвать заражение пищи. Диабетикам при возникновении фурункула следует немедленно обратиться к врачу.
Что может сделать врач для лечения фурункула
Профилактические меры
Принимайте ванну или душ хотя бы раз в день. Не царапайте зудящее место на коже, т.к. это может спровоцировать попадание инфекции в поврежденное место.
Наносите антисептический лосьон, чтобы не допустить попадания инфекции.
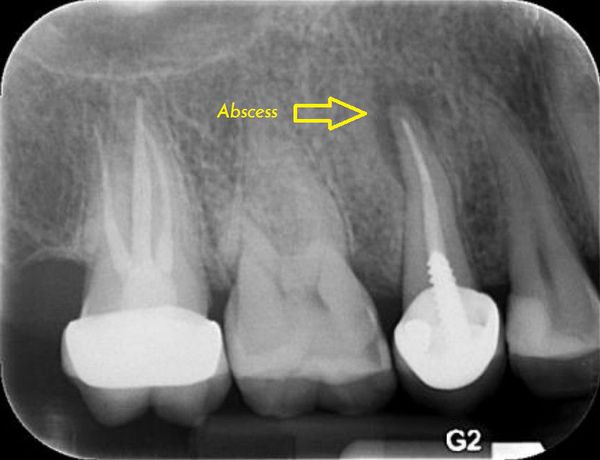
Что такое абсцесс полости рта? Причины возникновения, диагностику и методы лечения разберем в статье доктора Козлова П. Ю., стоматолога-хирурга со стажем в 6 лет.
Определение болезни. Причины заболевания
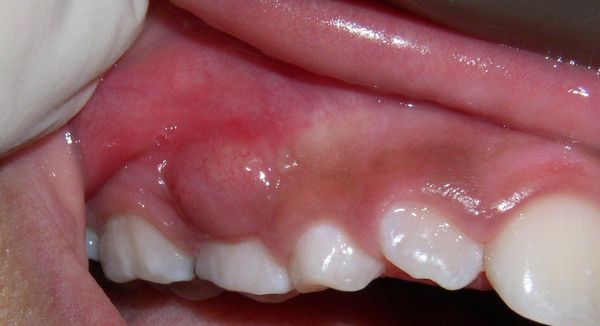
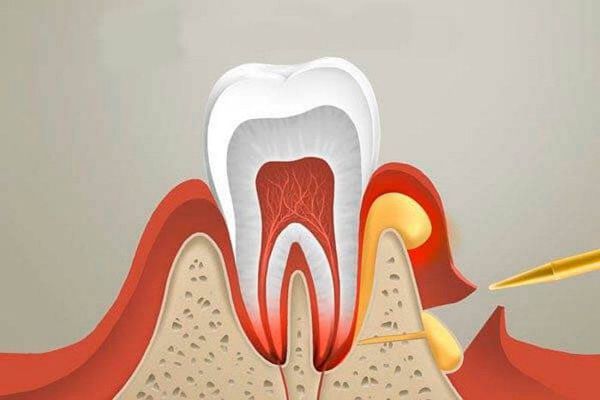
Абсцесс полости рта — воспаление тканей с их расплавлением (разрушением, разволокнением) и образованием гнойной полости.
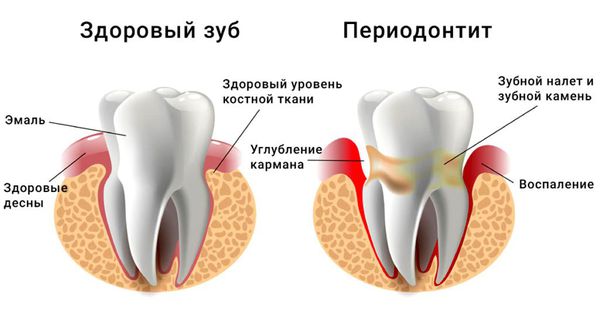
Чаще всего причиной развития инфекции полости рта являются острые или обострившиеся периодонтиты. Периодонтит — это разновидность осложнённого кариеса, который клинически может проявляться кариозной полостью, либо разрушенной коронковой частью зуба с непосредственным вовлечением в патологический процесс полости зуба и костной ткани за верхушкой корня. Рентгенологически периодонтит характеризуется изменением костной структуры за верхушкой корня зуба, степень и выраженность изменений зависит от формы периодонтита.
Развитие абсцесса полости рта от обострения хронического периодонтита на фоне переохлаждения наглядно показывает зависимость возникновения заболевания от системного иммунитета. Пациент годами может жить с большим количеством разрушенных зубов, являющихся очагами хронической инфекции, и только при снижении общих защитных сил организма может развиться обострение с возникновением гнойника.
Кроме периодонтитов, причиной абсцессов полости рта может быть нагноение радикулярных кист, которые представляют собой полые новообразования в области верхушки корня зуба, заполненные серозной жидкостью. Также абсцессы могут формироваться в результате инфицирования костной раны при переломах костей лицевого скелета, а также затруднённого прорезывания нижнего зуба мудрости: в данном случае причиной будет хроническое воспаление, которое образуется за счёт размножения микроорганизмов между зубом мудрости и нависающей над ним слизистой оболочкой (капюшоном).
Отдельно можно вынести абсцесс крылочелюстного пространства, который может развиваться как осложнение после выполнения проводниковой анестезии на нижней челюсти.
Симптомы абсцесса полости рта
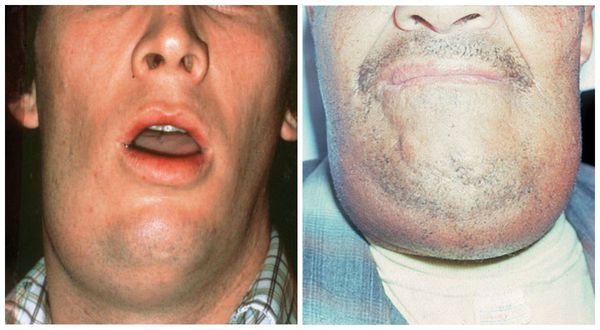
Симптомы абсцессов полости рта вариабельны и зависят напрямую от вида и локализации гнойника. При остром гнойном периостите пациенты жалуются на боли в области причинного зуба или сегмента челюсти, отёчность мягких тканей. Лицо такого пациента асимметрично.
При локализации причинного зуба во фронтальном отделе верхней челюсти отёк располагается в области верхней губы и подглазничной области, носогубная складка сглажена. Если больной зуб расположен во фронтальном отделе нижней челюсти, отёчность мягких тканей отмечается в области нижней губы и подбородка. При расположении причинного зуба в боковом отделе зубного ряда перифокальный отёк (вблизи инфекционного очага) располагается в щёчной области.
Часто абсцессы челюстно-язычного желобка, щёчной области, крылочелюстного пространства рассматриваются как осложнение острого гнойного периостита. Однако в ряде случаев эти заболевания развиваются самостоятельно, поэтому нет никаких причин не рассматривать их в данном обзоре.
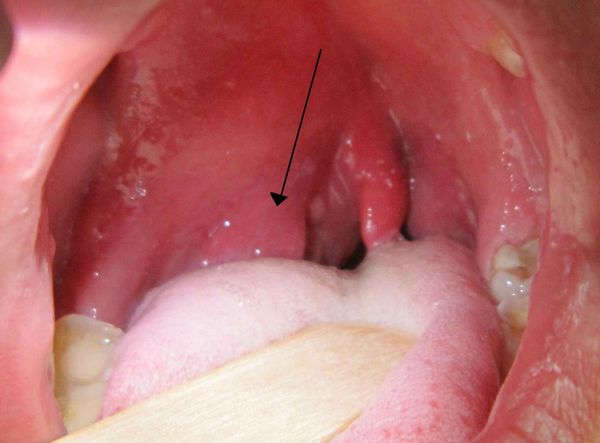
Абсцесс челюстно-язычного желобка характеризуется более серьёзным течением. Пациент предъявляет жалобы на боли при глотании, движении языка в стороны, ограничение открывания рта. При визуальном осмотре определяется отёчность подчелюстной области, острый лимфаденит. Осмотр полости рта зачастую затруднён и возможен только после проведения блокады двигательных ветвей нижнечелюстного нерва. При осмотре полости рта определяется острый или обострившийся периодонтит жевательного зуба нижней челюсти или затруднённое прорезывание нижнего зуба мудрости. При исследовании челюстно-язычного желобка определяется его выбухание, при пальпации можно обнаружить воспалительный, резко болезненный инфильтрат.
При абсцессе крыловидно-челюстного пространства пациент отмечает повышение температуры тела, боли в области глотки, затруднение при глотании, открывание рта ограничено, в ряде случаев практически невозможно. Визуально перифокальный отёк зачастую отсутствует. Осмотр полости рта можно провести только после блокады двигательных ветвей нижнечелюстного нерва. В полости рта обычно определяется затруднённое прорезывания нижнего зуба мудрости, а также гиперемированная и отёчная крыловидно-нижнечелюстная складка.
Клиническая картина абсцесса щёчной области во многом зависит от глубины расположения гнойника. При поверхностном абсцессе определяется гиперемия (покраснение) кожных покровов, местное повышение температуры, кожа напряжена, в складку не собирается. При среднем и глубоком расположении отмечается выраженная отёчность щёчной области, кожа внешне не изменена, в складку собирается с трудом. Местная гипертермия (повышенная температура) обычно не наблюдается. При глубоком расположении абсцесса на слизистой оболочке щеки определяются следы от зубов.
Состояние пациентов при данных абсцессах обычно оценивается как средней степени тяжести. Лечение, как правило, проводится в условиях стационара челюстно-лицевой хирургии под наблюдением с целью предупреждения развития тяжёлых осложнений. У пациентов зачастую определяются симптомы общей интоксикации организма (повышенная температура тела, головные и мышечные боли).
Патогенез абсцесса полости рта
Воспалительная жидкость (гной) в тканях вокруг верхушечной трети корня зуба может не опорожниться через корневой канал, в этом случае она распространится из периодонта в сторону надкостницы. В этом случае инфекция проникает через компактную пластинку по питательным каналам и каналам остеонов (структурных единиц компактного вещества костной ткани). Важную роль в этом процессе имеет резорбция (рассасывание) в компактной пластинке стенки альвеолы. Микроорганизмы также могут распространяться под надкостницу гематогенным (через кровь) и лимфогенным (через лимфу) путём.
Нарушение целостности тканей периодонта является причиной функциональной недостаточности неспецифических и специфических гуморальных и клеточных реакций для подавления инфекции. Токсины микроорганизмов усиливают сенсибилизацию (чувствительность), нарушают гемодинамику (движение крови по сосудам). Воспаление развивается ярко, реакция организма на него может быть нормергической (соответствующей силе и характеру раздражителя) или гиперергической (превышающей действие раздражителя). Далее при несвоевременном обращении к врачу и дисбалансе в иммунном статусе пациента происходит распространение инфекции в близлежащие клетчаточные пространства.
Абсцесс отграничивается от здоровых тканей инфильтрированным валом из лейкоцитов. В то же время сосуды полнокровны, из их просветов жидкая часть крови переходит в ткани, образуя перифокальный отёк. В процессе развития тканевой реакции вокруг гнойного очага и размножения клеток соединительной ткани образуется грануляционный вал, ограничивающий гнойный очаг. При длительном существовании ограниченного гнойного процесса возможно развитие плотной соединительнотканной пиогенной оболочки, служащей барьером для дальнейшего развития воспалительного процесса.
Классификация и стадии развития абсцесса полости рта
По расположению:
По причине:
По типу течения воспалительной реакции:
Осложнения абсцесса полости рта
В связи с хорошей васкуляризацией (кровоснабжением) и обилием клетчаточных пространств гнойно-воспалительные заболевания челюстно-лицевой области довольно быстро распространяются по близлежащим областям. Обязательным условием для этого является сниженным иммунный статус пациента.
При проникновении воспалительного инфильтрата через диафрагму полости рта развивается флегмона дна полости рта. Данное заболевание характеризуется тяжёлым течением и довольно неблагоприятным прогнозом. Часто в процесс вовлечён корень языка, что может привести к закрытию дыхательных путей. При флегмоне дна полости рта пациенту тяжело дышать, практически невозможно закрыть рот и совершить глотательные движения. Обычный приём пищи для таких больных вызывает массу проблем, пациенты зачастую истощены, находятся в тяжёлом состоянии ввиду выраженных симптомов общей интоксикации организма. Нередко флегмона дна полости рта распространяется на шею, что усугубляет состояние пациента, особенно если в процессе задействован сосудисто-нервный пучок шеи. В ряде случаев развивается гнилостно-некротическая флегмона дна полости рта, имеющая гангренозный характер (ангина Людвига). Данное заболевание имеет крайне тяжёлое течение, при несвоевременном лечении возможен летальный исход.
Сепсис — патологическое состояние, обусловленное поступлением в системный кровоток микроорганизмов из очага воспаления. Сепсис характеризуется тяжёлыми общими расстройствами и образованием очагов гнойного расплавления в различных органах и тканях. Наиболее частыми возбудителями сепсиса являются стафилококк, кишечная и синегнойная палочка, анаэробы, однако теоретически сепсис может быть вызван любым микроорганизмом.
Тромбофлебит лицевых вен — острое воспаление вен с образованием тромба, развивающееся при гнойно-воспалительных заболеваниях челюстно-лицевой области. В ряде случаев развивается тромбофлебит синусов головного мозга.
Менингит — гнойное или серозное воспаление головного или спинного мозга, вызванное бактериями, вирусами или другими агентами.
Описанные заболевания довольно опасные, каждое из них характеризуется тяжёлым состоянием пациента. Не редки случаи комбинации этих осложнений, что влияет на прогноз, сроки реабилитации, а также на полное физическое и умственное восстановление.
Любое из вышеперечисленных заболеваний является показанием к немедленной госпитализации в профильное хирургическое отделение. В ряде случаев после проведения оперативного вмешательства пациент поступает в палату интенсивной терапии под постоянное наблюдение. Необходим постоянный контроль, в ряде случаев — консультации или вмешательства смежных специалистов (нейрохирургов, торакальных хирургов).
Диагностика абсцесса полости рта
Для диагностики абсцессов полости рта используют основные и дополнительные методы исследования.
На первичном приёме доктор оценивает клиническую ситуацию и решает вопрос о необходимости госпитализации пациента с последующим лечением в условиях стационара. Врач выслушивает жалобы пациента, узнаёт историю развития данного заболевания, спрашивает о наличии сопутствующих общих патологий. Затем проводит клинический осмотр, который начинается с визуального осмотра пациента: при этом оценивается асимметрия лица, цвет кожных покровов, степень открывания рта. Особое внимание уделяется исследованию регионарных лимфатических узлов, так как их увеличение является клиническим симптомом воспалительных заболеваний челюстно-лицевой области. После визуального осмотра проводится осмотр полости рта, в ходе которого необходимо выявить причинный зуб и очаг воспаления.
В ряде случаев, особенно при тяжёлых формах воспалительных заболеваний челюстно-лицевой области, необходимо измерение температуры тела, артериального давления. В случае абсцесса полости рта результаты этих обследований помогают определить изменения в общем состоянии организма, которые могут выражаться в появлении головных болей, недомогания, озноба и т. д.
В настоящее время всё больше пациентов с гнойно-воспалительными заболеваниями челюстно-лицевой области, в том числе острыми гнойными периоститами, проходят лечение в условиях стационара челюстно-лицевой хирургии. Только в стационаре пациент находится под круглосуточным наблюдением, что позволяет тщательно его обследовать, а также проконтролировать и скорректировать лечение и реабилитацию.
При воспалительных заболеваниях челюстно-лицевой области информативным будет общий анализ крови, в котором особое внимание уделяется количеству лейкоцитов, скорости оседания эритроцитов (СОЭ) и наличию сдвига в лейкоцитарной формулы. Помимо общего анализа крови проводится общий анализ мочи, биохимический анализ крови, анализ крови на наличие антител к инфекционным заболеваниям, по необходимости флюорография и электрокардиография.
Для уточнения локализации и распространённости гнойного процесса, а также выбора оптимального хирургического доступа выполняется УЗИ воспалительного инфильтрата и прилежащих тканей. После вскрытия гнойника производят забор материала на исследование количественного и качественного состава флоры, а также его чувствительности к антибиотикам. Данное исследование позволит назначить максимально эффективный антибактериальный препарат, который поможет пациенту восстановиться в минимальные сроки.
Лечение абсцесса полости рта
Пациенты с абсцессами челюстно-язычного желобка, к рыловидно-челюстного пространства, поверхностными и средними щёчными абсцессами всё чаще проходят лечение в условиях стационара челюстно-лицевой хирургии. Вскрытие таких абсцессов также выполняется под местной анестезией.
Стоит уделить внимание тактике лечения причинного зуба. После клинико-рентгенологического исследования принимается решение о сохранении или удалении причинного зуба. При относительно сохранившейся коронковой части больной зуб обычно сохраняется. Если зуб разрушен, имеется сильно выраженная патологическая подвижность, если по данным рентгенограммы выявлен обширный очаг деструкции костной ткани, причинный зуб удаляется. Удаление выполняют и в том случае, если пациент отказывается от сохранения и консервативного лечения причинного зуба. В случае отсутствия абсолютных показаний к удалению зуба составляется письменный отказ пациента от его сохранения.
После вскрытия абсцесса пациентам ежедневно делают перевязки: антибактериальная обработка послеоперационной раны и полости рта, замена дренажа. Также пациенту необходимо самостоятельно соблюдать гигиену полости рта.
В связи с наличием выраженного болевого синдрома в области послеоперационной раны проводится симптоматическая терапия. Пациенту назначаются нестероидные противовоспалительные препараты в инъекционной или таблетированной форме.
Проводится дезинтоксикационная терапия, суть которой заключается в приёме большого количества жидкости. Тяжёлым больным показаны внутривенные инфузии изотоническим раствором. В ряде случаев назначаются поливитамины и физиотерапия.
Прогноз. Профилактика
При своевременном обращении, правильной тактике лечения и верно подобранной медикаментозной терапии прогноз благоприятный. При острых гнойных периоститах обычно через 3 дня отмечается уменьшение коллатерального отёка и снижение болей в области послеоперационной раны. Полное восстановление трудоспособности обычно отмечается на 3-7 сутки в зависимости от тяжести заболевания, наличия фоновых заболеваний, соблюдения рекомендаций и назначений лечащего врача.
Часто пациенты пренебрегают рекомендациям: не соблюдают гигиену полости рта, не приходят на повторные приёмы, не принимают медикаменты, либо принимают не тот препарат ввиду различных причин. В ряде случаев подобное халатное отношение к собственному здоровью не приносит негативных последствий. Но иногда, особенно на фоне ослабленного общего иммунитета, наличия тяжёлых общих заболеваний, в том числе иммунодефицита, развиваются осложнения. В таких случаях пациенту показана госпитализация в стационар челюстно-лицевой хирургии под круглосуточное наблюдение.
Профилактике воспалительных заболеваний полости рта уделяется большое внимание. Существует много пунктов оказания стоматологической помощи, ведущих приём как в дневное, так и в ночное время, работающих в выходные и праздничные дни, имеющих государственную и частную основу. Интернет и прочие медийные источники информации говорят о необходимости чистить зубы два раза в день, использовать различные ополаскиватели для полости рта. Множество стоматологических клиник устраивает акции по проведению профессиональных чисток полости рта, однако число пациентов с воспалительными заболеваниями полости рта не уменьшается.
Почему возникают и как проявляются гнойничковые заболевания кожи
У детей и взрослых очень часто развиваются гнойничковые заболевания кожи. По-другому они называются пиодермиями. В основе лежит воспаление тканей с образованием гноя. Данная патология имеет инфекционную (бактериальную) природу. При отсутствии должной помощи возможны опасные осложнения: бактериемия, сепсис, полиорганная недостаточность.
Пиодермия у взрослых и детей
Гнойничковые заболевания кожи — это многочисленная группа болезней, вызванных стафилококками, стрептококками или смешанной флорой.
Распространенность данной патологии очень высока.
В течение жизни с пиодермией сталкивается практически каждый человек. Поражаются следующие структуры:
Инфекция может распространяться на суставы и кости. В тяжелых случаях микробы попадают в кровоток и нарушают функцию внутренних органов.
Пиодермия у детей и взрослых бывает первичной и вторичной. В первом случае она развивается самостоятельно. Вторичная форма бывает осложнением других болезней: чесотки, сахарного диабета, экземы.
Различают стафилодермии, стрептодермии и стрептостафилодермии.

Наиболее широко распространены следующие гнойничковые заболевания:
Наибольшую опасность представляют глубокие пиодермии.
Возбудители гнойничковых болезней
У детей и взрослых пиодермии вызывают стафилококки и стрептококки. Они являются представителями естественной микрофлоры человека. Среда их обитания — кожные покровы. Большинство стафилококков и стрептококков относятся к условно-патогенной микрофлоре, но некоторые из них патогенны.
Большую роль в развитии пиодермий играют стафилококки. Эти бактерии имеют следующие отличительные признаки:
Стафилококки образуют токсины (сфингомиелиназу, альфа-токсин и эксфолиативный токсин). Другими факторами патогенности этих бактерий являются адгезины, протеин А, ферменты и капсула. Все они помогают микробам поддерживать свою численность, проникать в кожу и выживать при неблагоприятных условиях окружающей среды.
Стрептококки у детей и взрослых имеют сферическую форму. Они расположены в виде цепочек. Стрептококки вырабатывают токсины, ферменты и белок М. Эти бактерии выделяются у каждого десятого больного пиодермией. Они очень устойчивы в окружающей среде. Стрептококки выдерживают низкую температуру.
Причины гнойничковых болезней
Гнойники на теле у детей и взрослых образуются по разным причинам. Наибольшее значение имеют следующие предрасполагающие факторы:
Микробы начинают проявлять свои свойства при снижении резистентности организма. Нарушение иммунитета бывает местным и общим. В первом случае снижается барьерная (защитная) функция кожи. Это облегчает проникновение бактерий в кожу.
Факторами риска развития пиодермий являются переутомление, неполноценное питание, детский возраст, контакт кожи с различными химикатами и раздражающими веществами, загрязнение среды и потливость. Часто болеют малыши до 4 лет.
Гидраденит как разновидность пиодермии
У взрослых людей может развиться такая патология, как гидраденит. Это гнойное заболевание, характеризующееся поражением потовых желез. Возбудители инфекции — стафилококки. Гидраденит не развивается в детском и пожилом возрасте, так как в эти периоды потовые железы практически не функционируют.
Предрасполагающими факторами являются половое созревание, климакс, изменение pH кожи, гипергидроз, ожирение, сахарный диабет, нарушение терморегуляции, наличие опрелостей и мацерация кожи.

В процесс чаще всего вовлекаются следующие участки:
У большинства больных поражается подмышечная зона.
Воспаление является односторонним. Наблюдаются следующие симптомы:
Изначально появляется узел величиной до 2 см. Через несколько дней он нагнаивается.

Рядом с узлом возникают черные точки, напоминающие угри или гнойные прыщи на лице. Цвет кожи в области нагноения приобретает красно-синий цвет. Возникает отек. Он обусловлен застоем межтканевой жидкости. Множественные узлы могут сливаться между собой.
В этом случае образуется крупный инфильтрат. Ткань потовых желез разрушается. Образуется полость, которая заполняется гноем. Вначале узел является плотным, но затем он размягчается. Характерен симптом флюктуации.
Некротический стержень при гидрадените не образуется. Гнойник вскрывается. В этот период общее состояние человека улучшается.
На месте узла появляется язва, которая оставляет после себя рубец. Если лечение не проводится, то имеется риск развития флегмоны, сепсиса и лимфаденита. Возможны частые рецидивы. Иногда это гнойничковое заболевание приобретает хроническое течение. Общая продолжительность гидраденита составляет около 2 недель.
Образование на коже фурункулов
У ребенка и взрослого может возникать такая гнойная патология, как фурункул. В обиходе он называется чиреем. Это форма стафилодермии, характеризующаяся гнойным воспалением волосяного фолликула и вовлечением в процесс окружающих тканей. Не нужно путать это заболевание с карбункулом. В последнем случае поражается сразу несколько волосяных фолликулов.
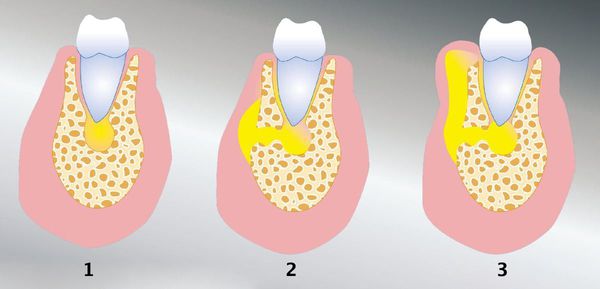
Фурункул имеет 3 стадии развития. Все начинается с появления зоны инфильтрации. Пораженный участок кожи краснеет, отекает и становится плотным. Диаметр инфильтрата достигает 2-3 см. Кожа становится болезненной.
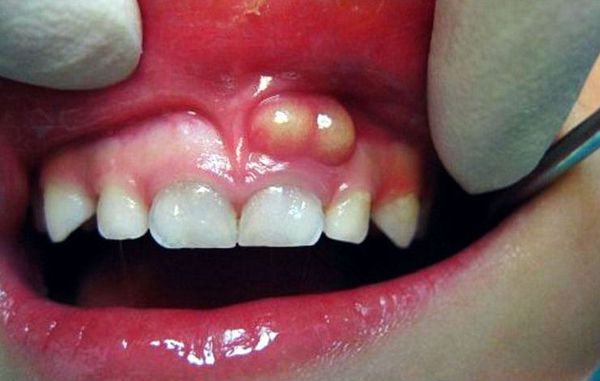
Посередине располагается волос. Наиболее часто фурункулы появляются там, где кожа наиболее загрязняется и подвергается трению.
Это могут быть шея, спина, грудь, паховая область и ягодицы. Иногда поражаются губы, щеки и веки. На второй стадии происходит нагноение. Формируется стержень. Происходит это на 3-4 день. Появляются признаки интоксикации организма. Некротический стержень заканчивается пустулой. Гной представлен отмершими тканями и лимфоцитами. После вскрытия фурункула общие симптомы исчезают. 3 стадия характеризуется заживлением кожи. Образуется рубец, который затем бледнеет и исчезает.
Везикулопустулез у новорожденных детей
У маленьких детей диагностируется такая болезнь, как везикулопустулез. Данная патология чаще всего вызывается стафилококками. Иначе это заболевание называется буллезным импетиго. В процесс вовлекаются терминальные отделы потовых желез малыша. Это наиболее частое дерматологическое заболевание новорожденных. В большинстве случаев первые симптомы появляются на 5-7 день после родов.
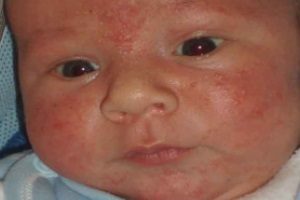
В группу риска входят недоношенные малыши. Наиболее частым возбудителем является золотистый стафилококк. В основе патогенеза лежит повреждение кожных покровов. У малышей они более тонкие, нежные и ранимые.
Предрасполагающими факторами являются неправильный уход за ребенком, высокая или низкая температура воздуха, искусственное вскармливание, инфицирование вирусом иммунодефицита человека, повышенная потливость, наличие гнойничковых заболеваний у матери и неправильное пеленание.
При этом кожном заболевании наблюдаются следующие симптомы:
Экзантема может быть единственным признаком.

Она образована везикулами (пузырьками). Данные морфологические элементы имеют следующие особенности:
Через некоторое время появляются гнойнички. Они представлены пустулами. Внутри находится гнойный экссудат. Пустулы вскрываются, и образуются эрозии.
Формирующиеся корочки отпадают и не оставляют после себя рубцов. Происходит полное заживление. Изначально сыпь локализуется в области головы, верхней части спины, ягодиц и складок.
Если лечение проводится поздно, то возможны осложнения в виде сепсиса, абсцессов и флегмоны.
Развитие сикоза у взрослых
К гнойничковым заболеваниям кожи головы относится сикоз. В основе развития этой патологии лежит нарушение чувствительности фолликулов волос. Предрасполагающими факторами являются:
При этой форме пиодермии поражается волосистая часть лица. Наиболее часто гнойничковые высыпания появляются в области усов, бороды, крыльев носа, бровей и края век.
Иногда в процесс вовлекаются подмышечные области и лобковая зона. Чаще всего болеют мужчины. Изначально развивается фолликулит.
На коже появляется множество мелких гнойничков (пустул). Они вскрываются и иссыхают. Кожа больных людей покрывается корочками желтоватого цвета. Дополнительные симптомы включают покраснение и отечность.
При сикозе морфологические элементы сыпи имеют плотное основание. Они ярко-красного цвета и располагаются группами.
При прикосновении к коже возникает боль. Зуд и жжение возникают редко. Общее состояние не изменяется. Регионарные лимфатические узлы не увеличиваются. При паразитарной форме сикоза симптомы воспаления выражены слабее. Данная патология отличается острым течением.
Рецидивы не наблюдаются. Люпоидный сикоз часто становится причиной выпадения волос.
Рожистое воспаление кожи
В группу стрептодермий входит рожистое воспаление. В процесс вовлекаются слизистые и кожные покровы. Это одно из самых распространенных бактериальных заболеваний. Рожистое воспаление встречается повсеместно. Уровень заболеваемости достигает 20 случаев на 100000 человек. Симптомы чаще всего появляются летом и осенью.
Женщины болеют чаще мужчин. В группу риска входят люди с хроническим тонзиллитом, поражением зубов и глотки. Рожа относится к заразным заболеваниям.
Передача микробов возможна контактным и аэрогенным механизмами.
Предрасполагающими факторами являются:
Период инкубации достигает 5 дней. Болезнь начинается остро с лихорадки, озноба, боли в голове и мышцах. Иногда наблюдаются нарушение сознания и рвота. Через некоторое время появляется кожный зуд определенной области.

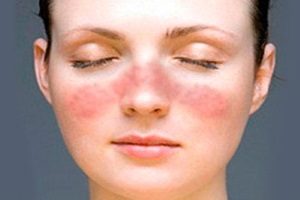
Данный участок уплотняется и становится болезненным. Возможно жжение. Позже присоединяются отек и покраснение.
Участки гиперемии имеют четкие границы и неровные края. Они ярко-красного цвета, иногда с бурым оттенком. При надавливании гиперемия исчезает на несколько секунд. Повышается местная температура. Появляются пузырьки с серозным или гнойным секретом. Иногда возникают кровоизлияния.
Чаще всего поражается кожа щек, углов рта, носа, предплечья, ног и волосистой части головы. Лихорадка может сохраняться более недели.
Характерным признаком рожистого воспаления является лимфоаденопатия. После исчезновения красных пятен наблюдается легкое шелушение кожи. Если лечение проводится неправильно, то развиваются абсцесс, флегмона, тромбофлебит, сепсис и пневмония.
План обследования больных
Диагностические мероприятия направлены на установление возбудителя и исключения негнойничковых кожных заболеваний. Требуются следующие исследования:
Большинство гнойных заболеваний можно распознать по клинической картине. Огромную ценность имеет анамнез. В ходе опроса дерматолог выявляет основные жалобы больного, время и условия появления первых симптомов, а также устанавливает возможные факторы риска развития пиодермии. Необходимо исключить такие заболевания, как сибирская язва, акне, розовый лишай, сифилис и токсикодермия.
Методы лечения и профилактика
Лечение гнойничковых заболеваний при отсутствии осложнений и удовлетворительном состоянии проводится в амбулаторных условиях. В тяжелых случаях необходима госпитализация в учреждение, укомплектованное медицинским оборудованием для решений данной задачи. Лечебная тактика определяется формой пиодермии.
При бактериальном фолликулите применяются местные и системные антибиотики (пенициллины, тетрациклины, цефалоспорины, макролиды и аминогликозиды). Учитывается возраст больного, аллергологический анамнез, побочные эффекты и противопоказания.
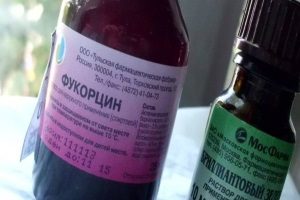
На ранних стадиях фолликулита кожу обрабатывают анилиновыми красителями. Это может быть Фукарцин или бриллиантовый зеленый. Часто применяются салициловый и борный спирт. Дополнительно проводится УФО.
Лечение рожистого воспаления включают обильное питье, применение жаропонижающих препаратов, соблюдение постельного режима, прием или введение антибиотиков.
Может потребоваться инфузионная терапия. При пузырьковой сыпи мази и компрессы применяются осторожно. Нередко от них отказываются. При образовании булл проводится их вскрытие.
При карбункулах назначаются системные антибиотики. Ими можно обкалывать пораженную зону. Поверхность гнойников обрабатывают спиртом.
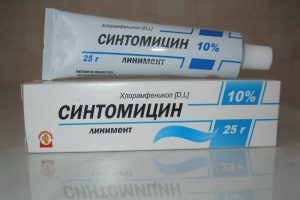
Повязки должны быть асептическими. Часто применяется синтомициновая мазь. При наличии признаков некроза требуется хирургическое вмешательство. Проводится рассечение. Мертвые ткани удаляют и вводят тампон, смоченный в растворе протеолитических ферментов. В стадию созревания проводится физиотерапия.
При выявлении везикулопустулеза кожа ребенка обрабатывается антисептиками и прижигается. Предварительно проводится аспирация гнойного секрета при помощи иглы. При поражении кожных складок применяется порошок на основе неомицина.
Назначаются цефалоспорины. При хронической форме пиодермии проводится иммунотерапия. Больным назначается анатоксин, вакцина, бактериофаг или антистафилококковый иммуноглобулин.
Профилактика гнойничковых заболеваний кожи сводится к правильной и своевременной обработке ран, исключении контакта с больными рожистым воспалением, соблюдении личной гигиены, повышении иммунитета, лечении эндокринной патологии и устранении очагов хронической инфекции.