Как вылечить частое мочеиспускание у женщин
Частое мочеиспускание у женщин без боли
уролог / Стаж: 27 лет
Дата публикации: 2020-10-14
уролог / Стаж: 28 лет
У здоровой женщины частота мочеиспускания – 4–8 раз в сутки, при этом всего выделяется около 0,8–1,6 л мочи.
Существует определенная взаимосвязь между количеством принятой жидкости и суточным диурезом: объем выделенной мочи равен примерно 70 % потребляемой жидкости. Остальная вода выходит из организма через дыхательную систему и кожу, толстый кишечник, расходуется на реакции обмена веществ.
Частое мочеиспускание у женщин: что такое «поллакиурия», «полиурия» и «никтурия»
Учащенное мочеиспускание у женщин может сопровождаться увеличением выделения мочи свыше 2 л (полиурия) и нормальным суточным диурезом, при котором урина выделяется небольшими порциями (поллакиурия). Ночью мочевыделение в норме либо отсутствует, либо не превышает одного раза. Ночное учащенное мочеиспускание называется «никтурия».
Поллакиурия может сочетаться с болезненными ощущениями и дискомфортом при мочевыделении, болью в пояснице, изменением общего состояния с повышением температуры, что наиболее характерно для воспалительных заболеваний мочевого пузыря, мочеточников, пиелонефрита, обострения мочекаменной болезни.
Существует множество состояний, при которых частое мочеиспускание у женщин не сопровождается болью. Это:
Рассмотрим все эти причины подробнее.
Физиологические причины частого мочеиспускания у женщин
Закономерно, что при увеличении количества выпитой жидкости, употреблении кофеиносодержащих или алкогольных напитков (особенно пива) мочеиспускание учащается. При переохлаждении организма, купании в водоемах и бассейнах позывы помочиться тоже становятся более частыми. Употребление в пищу большого количества водянистых продуктов (арбузов, дынь, огурцов, клюквы) приводит к учащению мочеиспускания, так как они увеличивают водную нагрузку на организм и обладают мочегонным эффектом. Подобным действием отличаются различные травяные сборы, содержащие липу, чабрец, лист брусники, полевой хвощ, мяту и другие.
Также некоторые лекарства, которые используются в лечении гипертонии и заболеваний сердца, увеличивают объем и частоту суточного диуреза благодаря мочегонному эффекту. Выводя излишки жидкости из организма, эти препараты стабилизируют артериальное давление.
Беременность – состояние, когда частота мочеиспускания увеличивается. На первых сроках беременности это обусловлено гормональной перестройкой организма женщины и выработкой хорионического гонадотропина (ХГЧ), который увеличивает в десятки раз образование женских половых гормонов – прогестерона и эстрогена.
Прогестерон способствует накоплению жидкости в тканях и расслабляет мышцы мочевого пузыря и мочеиспускательного канала. Как результат изменения уровня гормонов – учащение мочеиспускания уже на первых неделях беременности. В последние три месяца беременности мочевыделение учащается за счет давления увеличенной матки на мочевой пузырь, наличия у плода функционирующих почек, увеличения количества околоплодных вод и жидкости в организме будущей мамы.
При климаксе за счет эндокринных изменений в организме женщины снижается тонус мочевого пузыря и мышц тазового дна. Мочеиспускания у женщины после 55 лет становятся более частыми, возможно также неконтролируемое выделение урины по каплям в результате недержания мочи.
На выработку и выделение урины оказывает влияние высшая нервная деятельность. При страхе, сильных волнениях, стрессовых ситуациях ее выработка усиливается, что приводит к кратковременному учащению мочеиспускания.
Механизм регуляции мочеобразования и мочевыделения
Ведущая роль в формировании мочи принадлежит почкам. Основная структурная единица почек – нефрон, который состоит из почечного клубочка и системы канальцев с собирательной трубочкой.
В нефроне при образовании урины происходят следующие процессы:
Органы мочевыделения – почки, мочеточники, мочевой пузырь и уретра. Функция мочеобразования и мочевыделения регулируется слаженной работой коры головного мозга, симпатической и парасимпатической нервной систем, гормонами.
Поэтому к частому мочеиспусканию без боли могут приводить как болезни почек, так и заболевания нервной и эндокринной систем. Атония мочевого пузыря и гиперактивный мочевой пузырь – результаты нарушения нервной регуляции мочеиспускания.
Болезни женской половой сферы в ряде случаев тоже могут влиять на мочевыделение ввиду анатомической близости.
Эндокринные болезни
На работу почек оказывают влияние вазопрессин (антидиуретический гормон – АДГ), альдостерон, а также инсулин, тироксин. К учащенному мочеиспусканию приводят следующие эндокринные патологии:
Какие заболевания почек могут привести к частому мочеиспусканию без боли?
Любые заболевания почек с прогнозом формирования хронической почечной недостаточности (ХПН) могут стать причиной частого безболезненного мочеиспускания у женщин.
При ХПН происходит постепенное замещение нефронов рубцовой тканью. В начальных стадиях недостаточности возникает учащение позывов по ночам, увеличение суточного диуреза до 2–3 л, при этом моча светлеет и показатель удельного веса в общем анализе снижается. При прогрессировании ХПН объем суточной мочи становится менее 500 мл, частота мочеиспускания уменьшается. Почки перестают справляться с выведением из организма вредных веществ обмена.
К хронической почечной недостаточности могут привести:
Какие гинекологические болезни могут привести к частому мочеиспусканию?
Наиболее частые причины поллакиурии у женщин – это опухоли и опущение матки, при которых происходит давление на мочевой пузырь, возникают позывы к мочеиспусканию при меньшем объеме наполнения.
Из всех опухолей матки наиболее частые – фибромиомы. Их ведущие признаки – нарушения менструального цикла у женщины в виде длительных кровотечений, боли внизу живота, признаки анемии (слабость, сонливость, головокружение, бледности кожи и слизистых).
Опущение матки – состояние, которое может возникнуть у рожавших женщин после 40 лет. Предрасполагающие факторы для опущения матки – тяжелый физический труд с поднятием тяжестей, избыточный вес, склонность к запорам, разрывы в родах, крупный плод при беременности, слабость мышц тазового дна. Частое мочевыделение появляется при опущении передней стенки матки. Кроме этого симптома, возникают периодические боли внизу живота, крестца и поясницы, дискомфорт в интимной жизни.
Параллельно с опущением матки и передней стенки влагалища возникает цистоцеле – опущение мочевого пузыря. Цистоцеле развивается в результате слабости мышц тазового дна, разрывов промежности в родах, аномальном расположении матки. Основные жалобы женщины при цистоцеле – частые позывы, затрудненное мочеиспускание, недержание мочи при натуживании, неполное опорожнение мочевого пузыря.
Возможные осложнения
Прогнозы учащенного мочеиспускания без боли у женщин зависят от причинного заболевания, своевременной его диагностики, адекватной терапии, выполнения пациенткой лечебных рекомендаций.
Самый неблагоприятный возможный исход – это формирование хронической почечной недостаточности. При необратимости этого состояния процедуры гемодиализа и трансплантации почки для спасения жизни неизбежны.
К каким врачам обращаться?
Для первичной диагностики причины частого мочеиспускания женщине необходимо обратиться к терапевту. Последующая тактика будет зависеть от многих нюансов: сочетания симптома с изменениями мочи, наличия ночного мочевыделения, жажды, отеков, изменения уровня АД, количества суточного диуреза, болевого синдрома в анамнезе, данных объективного клинического осмотра, ЭКГ.
Осмотр гинеколога обязателен для любой женщины с данным симптомом. В случае выявления сахарного диабета основные назначения по лечению и питанию сделает эндокринолог. При гиперактивном мочевом пузыре или атонии, несахарном мочеизнурении понадобится консультация невропатолога и даже нейрохирурга.
Нефролог – специалист по лечению заболеваний почек и мочевыводящих путей. Помощь уролога потребуется при необходимости оперативных вмешательств на органах мочевыделительной системы. Если ночное частое мочеиспускание вызвано сердечной патологией, лечить такую пациентку будет кардиолог.
Диагностические мероприятия
При наличии симптома учащенного мочевыделения без боли специалист порекомендует женщине следующие обследования:
Как лечить частое мочеиспускание у женщин?
Эффект лечения будет зависеть от точности установления диагноза.
Для лечения заболеваний почек и мочевыводящих путей как причинных факторов частого мочевыделения применяется антибактериальная и спазмолитическая терапия, лечение стероидными гормонами и цитостатиками (при гломерулонефритах это жизненно важно), антигипертензивными с целью коррекции АД, сосудистыми препаратами.
Если причина симптома вызвана сахарным диабетом, основное лечение будет связано с применением сахароснижающих таблетированных препаратов или инсулина. При несахарном диабете важна заместительная терапия антидиуретическим гормоном. Если причинный фактор несахарного диабета – заболевание головного мозга, то лечение может быть оперативным (при опухоли) и консервативным (при воспалительных заболеваниях головного мозга). Если причина частого мочеиспускания вызвана миомой матки или ее опущением, то эффект наступит после соответствующей гинекологической операции.
Какой бы ни была причина патологического частого мочевыделения и прогнозы заболевания, нужно своевременно обратиться к специалистам для назначения адекватного лечения.
В клиниках «МедЦентрСервис» есть все условия для качественной диагностики: опытные врачи и современная база для лабораторных и инструментальных исследований.
Даже если боли не беспокоят, но есть другие неприятные симптомы, записывайтесь на прием к врачу. Своевременное обращение поможет на ранних этапах поставить правильный диагноз и получить нужное лечение.
Частое мочеиспускание
Многие процессы в организме происходят в автономном режиме. Человек не задумываясь совершает вдох и выдох, рефлекторно чихает. А чтобы избавить организм от избытка жидкости и растворенных в ней отработанных соединений, необходимо опорожнить мочевой пузырь.
Если количество мочеиспусканий в сутки значительно увеличивается, это может стать настоящей проблемой для представителей многих профессий. Длительные деловые поездки и совещания, посещение театров и даже вечерняя прогулка по кварталу перед сном — все это превращается в настоящую проблему в жизни человека, которому постоянно хочется в туалет.
Причины частого мочеиспускания
В урологии частые позывы в туалет «по-маленькому» называют поллакиурией, если речь идет о дневных посещениях уборной, или никтурией, если желание опорожнить мочевой пузырь прерывает ночной сон [1].
Часто в увеличении количества походов в туалет нет ничего страшного. Так организм регулирует и поддерживает внутренний гомеостаз при:
Но не всегда причины слишком частого посещения туалета так безобидны, и проблема может не решиться сама собой. Частое мочеиспускание может быть «звоночком» начинающихся неполадок в мочеполовой системе и у женщин, и у мужчин.
Возможные заболевания
Один и тот же симптом — частые позывы в туалет — может быть обусловлен целым рядом болезней и состояний, причем не только урологического профиля.
Цистит
Воспаление мочевого пузыря – одна из самых распространенных болезней, с которыми обращаются к урологу. Она особенно часто встречается у женщин. У многих этот недуг переходит в хроническую форму и становится настоящей проблемой. Любое переохлаждение, погрешности в питании или смена полового партнера могут закончиться резкой болью в паховой области, частыми болезненными мочеиспусканиями и рядом других неприятных симптомов.
Первичный неосложненный цистит хорошо лечится современными методами. Здесь действует правило: чем раньше начато лечение, тем быстрее можно будет вернуться к обычной жизни. Если результаты анализов покажут, что возбудитель – один из видов бактерий, то в качестве медикаментозной терапии будут назначены антибиотики. Важно принимать их строго по инструкции рекомендованное специалистом количество дней. Так можно снизить риски перехода цистита в хроническую стадию и быстро устранить бактериальное заражение мочевого пузыря [2].
Комплексная терапия цистита заключается в совместном применении антибиотиков и фитопрепаратов. В качестве фитопрепарата в таком случае может выступать паста Фитолизин® для приготовления суспензии для приема внутрь. Она включает 9 растительных компонентов, а также 4 эфирных масла. Ингредиенты препарата подобраны так, чтобы комплексно воздействовать на воспаленные ткани мочевого пузыря, устранять дискомфорт, купировать боль и улучшать отток мочи [3, 8]. Важно согласовать прием пасты со специалистом.
Диабет
Не обусловленная питанием жажда и частое мочеиспускание могут быть одними из первых признаков серьезного заболевания обмена веществ — диабета первого или второго типа. В первом случае нарушается функция нейрогипофиза, который отвечает за накапливание и дозированное выделение производимого гипоталамусом окситоцина и парного ему антидиуретического гормона. Из-за этого изменяется работа почек, нарушается нормальное мочевыведение. Выделяется больше, чем положено, жидкости, которую организм пытается компенсировать повышенной жаждой.
При втором типе диабета, сахарном, мочеиспускание тоже выходит за рамки обычного. Причина — повышение осмотического давления мочи из-за присутствия в ней глюкозы. У здоровых людей этот компонент в моче отсутствует [4].
Мочекаменная болезнь
Конкременты мочеполовой системы — камни и песок — имеют как разный состав, так и разные причины появления. Но если они уже образовались в каком-либо отделе мочевыводящего тракта, то могут нарушать нормальную работу всей системы:
Все это нередко приводит к учащенным позывам к мочеиспусканию. А сам процесс приносит острую боль, жжение и может сопровождаться кровавыми вкраплениями в моче. Существуют медикаментозные препараты, способные растворять небольшие конкременты и не давать образовываться новым. Но если камни больших размеров уже сформированы, то от них придется избавляться хирургическим путем или ультразвуковым способом [5].
При комплексной терапии мочекаменной болезни также могу использоваться фитопрепараты. Например, Фитолизин® паста способствует вымыванию песка и мелких конкрементов из мочевых путей, уменьшает кристаллизацию минеральных компонентов мочи [3].
Гиперактивность мочевого пузыря
Возросшая потребность в мочеиспускании может провоцироваться неправильной работой нервов, иннервирующих мочевой пузырь. Нарушенная система даже при пустом или полупустом мочевом пузыре подает в мозг настойчивые сигналы об острой необходимости посетить уборную. По факту оказывается, что мочи практически нет, но императивные позывы возникают снова и снова, изменяя привычный образ жизни и изнуряя человека.
Аденома простаты
Предстательная железа у мужчин опоясывает мочевой пузырь снизу. В случае ее гипертрофических изменений и воспаления, она сдавливает ткани пузыря, провоцируя частые позывы сходить в туалет. Как правило, при этом заболевании с трудом выделяются небольшие порции мочи, может нарушаться сила струи, а чувство полного опорожнения так и не возникает [6].
Слабость мышц
Сидячий образ жизни негативно сказывается на всех группах мышц, в том числе и на мышцах тазового дна. У женщин в силу анатомических особенностей, беременностей, родов и климактерических изменений эта проблема встречается чаще. Мочевой пузырь смещается ниже своего физиологического положения, происходит его неправильная стимуляция, которая и вызывает ощущение, что постоянно хочется в туалет [7]. Кроме того, ткани самого пузыря с возрастом изменяются, особенно если длительное время игнорировать физиологические позывы и надолго оставлять пузырь в растянутом, наполненном состоянии.
Гинекологические болезни
Женские гинекологические проблемы также могут стать причиной частых визитов в туалет. Хронические воспаления, разросшиеся миомы и другие образования механическим образом сдавливают ткани мочевого пузыря, создавая ложное ощущение наполненности и потребности его освободить.
Сердечно-сосудистые нарушения
Частые мочеиспускания могут быть спровоцированными сбоями в работе сердца и сосудистой системы. Повышенное давление, «сердечные» отеки, мерцательная аритмия и другие проблемы нередко вызывают потребность ходить в туалет чаще обычного.
Психогенные расстройства
Иногда частое мочеиспускание может быть симптомом психологического истощения, переутомления и стресса. В таком состоянии эндокринологическая система вырабатывает ряд гормонов, которые заставляют мочевой пузырь работать активнее. В этом случае будет важна психотерапия с опытным специалистом и, возможно, расслабляющее медикаментозное лечение.
Диагностика и лечение
Если появилось ощущение, что количество мочеиспусканий отличается от нормального в большую сторону, консультация у специалиста будет правильным решением. Еще лучше, если к этому визиту подготовиться заранее и принести на прием дневник походов в туалет. Составить его просто: достаточно несколько дней записывать в блокнот или в смартфон время каждого посещения и примерный объем мочи. В случае ночных эпизодов тоже важно фиксировать количество пробуждений для мочеиспускания.
Нормой для избавления от излишков жидкости можно считать посещение уборной от 6 до 10 раз в сутки. Главное, чтобы само мочеиспускание не вызывало какого-либо дискомфорта и не сопровождалось:
Важно понаблюдать за цветом, запахом, консистенцией мочи и рассказать урологу об изменениях и отклонениях от нормы. Также ценной информацией для врача будет список хронических болезней и принимаемых лекарственных средств, включая БАДы и травы. Если проявилось подтекание или недержание мочи, об этом тоже необходимо сообщить специалисту для постановки правильного диагноза.
Кроме сбора анамнеза врач может назначить анализы мочи и крови, бактериологические посевы из уретры и УЗИ-исследования мочеполовой системы. Для уточнения диагноза могут потребоваться ПЦР-исследования на инфекции, передающиеся половым путем, показания некоторых гормонов, компьютерная или магнитно-резонансная томография, цистоскопия. В некоторых случаях будет не обойтись без консультации специалистов смежных специальностей: гинеколога, эндокринолога, кардиолога, невролога, психотерапевта.
Как только диагноз будет определен и назначено адекватное лечение, велика вероятность, что вскоре количество ежедневных походов в туалет вернется к нормальным значениям, а человек — к наполненной и полноценной жизни.
Лечение гиперактивного мочевого пузыря и императивного недержания мочи у женщин
Гиперактивный мочевой пузырь (ГМП), проявлениями которого являются симптомы учащения мочеиспускания, императивные позывы и императивное недержание мочи, — частый повод обращения к гинекологам и урологам. Состояние требует длительного лечения, первой лини
Гиперактивный мочевой пузырь (ГМП), проявлениями которого являются симптомы учащения мочеиспускания, императивные позывы и императивное недержание мочи, — частый повод обращения к гинекологам и урологам. Состояние требует длительного лечения, первой линией которого специалисты единодушно считают поведенческую терапию [1].
Применение поведенческой терапии при ГМП основано на предположении, что это состояние вызвано утратой выработанного в детстве контроля коры головного мозга над мочеиспускательным рефлексом или наличием патологически сформированного рефлекса. Известно, что больше половины пациенток с ГМП имеют выраженные психические и социальные проблемы, а у 20% из них гиперактивность связана именно с неправильной моделью мочеиспускания. Чтобы восстановить этот контроль, устанавливают определенный ритм мочеиспусканий и постепенно увеличивают интервалы между ними. Перед началом лечения пациентке объясняют, что в норме диурез составляет 1500–2500 мл/сут, средний объем мочеиспускания — 250 мл, функциональная емкость мочевого пузыря — 400–600 мл, допустимое количество мочеиспусканий — в среднем 7–8 раз в сутки. Если этот объем превышает норму, необходимо научить пациентку избегать употребления жидкости без необходимости: пить только во время приема пищи, отказаться от кофе и чая, особенно вечером, ограничить употребление острой пищи и соли, которые вызывают жажду. Исключением являются пациентки, принимающие диуретики. Важно обосновать и необходимость отказа от «вредных» привычек: мочиться «на всякий случай», перед едой или выходом из дома. Целью тренировки мочевого пузыря является постепенное удлинение интервалов между мочеиспусканиями (в начале лечения интервалы между мочеиспусканиями должны быть короткими, например 1 ч, постепенно их доводят до 2,5–3 ч) и увеличение функциональной емкости мочевого пузыря. Таким образом, больная «приучает» свой мочевой пузырь опорожняться только произвольно. Ночью больной разрешается мочиться только в том случае, когда она просыпается из-за позыва на мочеиспускание.
Основным инструментом при таком методе лечения является дневник регистрации мочеиспусканий, в котором должны быть отмечены не только объем выделенной мочи и время мочеиспускания, но и эпизоды недержания мочи (НМ) и смена прокладок. Дневник в обязательном порядке должен изучаться и обсуждаться с врачом на плановых регулярных осмотрах.
Поведенческая терапия особенно эффективна при идиопатической гиперактивности детрузора. Прогноз, безусловно, определяется тем, насколько точно больная следует рекомендациям врача. Высокая эффективность лечения ГМП отмечается при сочетании тренировки мочевого пузыря и медикаментозной терапии.
Упражнения для укрепления мышц тазового дна имеют большое значение не только при стрессовом НМ, когда с их помощью может быть увеличено уретральное давление. Клиническое применение упражнений при ГМП основано на эффекте рефлекторного торможения сокращений детрузора при произвольных и достаточных по силе сокращениях мышц тазового дна [2].
Система выполнения упражнений Кегеля включает поочередное сокращение и расслабление мышц, поднимающих задний проход. Упражнения выполняются 3 раза в сутки. Длительность сокращений постепенно увеличивают: от 1–2 с, 5 с, 10–15 с и от 30 с до 2 мин. Иногда для контроля правильности выполнения упражнений используют перинеометр. Он состоит из баллончика, соединенного с манометром. Больная вводит баллончик во влагалище и определяет силу мышечных сокращений во время упражнений по манометру. «Функциональные» упражнения в дальнейшем предполагают их выполнение не только в позиции релаксации, но и в ситуациях, провоцирующих НМ: при чихании, вставании, прыжках, беге. Несмотря на простоту и широкую известность, упражнения Кегеля в настоящее время применяют редко. Иногда врач советует больной по нескольку раз в день прерывать и возобновлять мочеиспускание. Однако такие упражнения не только устраняют НМ, но и приводят к нарушениям мочеиспускания.
Основное условие эффективности терапии — регулярное выполнение упражнений и врачебный контроль с постоянным наблюдением и обсуждением результатов.
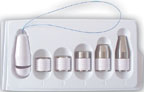 |
| Рисунок 1. Влагалищные конусы |
Пациенткам, которые не могут идентифицировать необходимые группы мышц, вследствие чего оказываются не в состоянии корректно выполнять упражнения, рекомендуется использовать специальные устройства: влагалищные конусы, баллоны и др. (рис. 1). Конусы имеют одинаковый размер и разную массу (от 20 до 100 г). Больная вводит конус наименьшей массы во влагалище и удерживает его в течение 15 мин. Затем используют более тяжелые конусы [3].
По данным различных исследователей, количество пациенток, не способных сокращать m. pubococcygeus, достигает 40% [4]. Это послужило одной из причин широкого использования метода биологической обратной связи (БОС), целью которого является обучение навыкам сокращения специфических групп мышц и обеспечение обратной связи с пациенткой. Эффективность методики обусловлена активной ролью пациенток в процессе лечения путем вовлечения зрительного (картинки, фильмы, анимация) или слухового (голосовая поддержка) анализаторов. Осуществление обратной связи может проводиться моно- и мультиканально путем регистрации активности тазового дна, абдоминального и детрузорного давлений.
 |
| Рисунок 2. Видео-компьютерный комплекс |
Нами накоплен опыт проведения тренировки мышц тазового дна (ТМТД) в режиме БОС на видео-компьютерном комплексе «УРОПРОКТОКОР» (рис. 2), представляющем собой стационарный прибор, оснащенный периферийным оборудованием, необходимым для лечения расстройств функций тазового дна, и обладающий возможностями мотивационного подкрепления.
Технология использования прибора заключается во введении во влагалище специального датчика, измеряющего электромиограмму (ЭМГ) окружающих мышц, который выполнен из фарфора с золотым напылением. Его можно использовать многократно после предварительной стерилизации. ЭМГ-сигнал анализируется компьютером, который производит построение графиков на экране монитора, информируя пациентку о том, как работают мышцы промежности. Пациентка периодически напрягает и расслабляет мышцы тазового дна («втягивание» ануса) по командам прибора. При этом размеры кривых на мониторе увеличиваются и достигают индивидуально установленного порога. Для максимальной эффективности процедуры используют технологию мотивационного подкрепления: каждое правильно выполненное упражнение сопровождается показом фильма, слайдов и т. п. При некачественном выполнении задания все поощряющие факторы минимизируются, что стимулирует пациентку к более активной работе мышц. Курс лечения состоит из 15–20 получасовых сеансов.
