Как вылечить аллергию на пчел
Аллергия на пчел
Последнее обновление: 21.02.2021
Автор статьи: врач-педиатр Валентина Ражева
Аллергия на пчел доставляет человеку сильнейший дискомфорт, а в особо тяжелых случаях провоцирует возникновение анафилактического шока, который может угрожать жизни. Поэтому важно знать, как вести себя при укусе этого пчелы и что делать, если у человека возникает аллергия на него.
Симптомы аллергии на укус пчелы
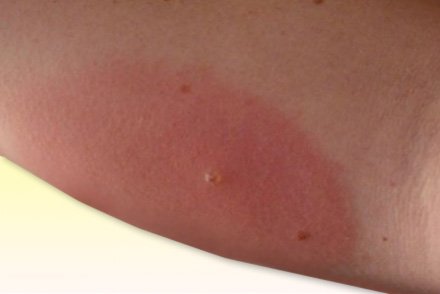
После укуса место, в которое ужалила пчела, становится отечным, появляется припухлость и покраснение. В центре образовавшейся опухлости заметно отверстие, в котором осталось жало. Возможно местное повышение температуры, а также сильные болезненные ощущения.
Описанная выше реакция – нормальный ответ организма на проникновение в него яда пчелы. Если же человек склонен к аллергии, возможно появление более опасных признаков. К симптомам аллергии на укус пчелы относится следующее:
При повышенной чувствительности к пчелиному яду или же в том случае, когда человека ужалило большое количество насекомых, возможна опасность для жизни. Аллергические судороги и понижение артериального давления способны привести к остановке сердца, а сильный отек горла и языка – к проблемам с дыханием.
Первая помощь при укусе пчелы
Чтобы лечение аллергии на укус пчелы было эффективным, необходимо правильно оказать пострадавшему первую помощь.
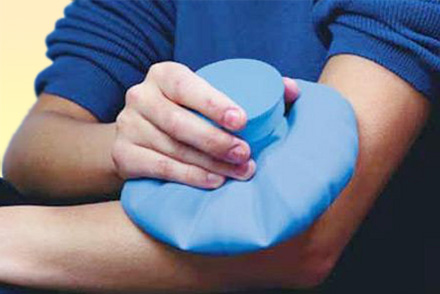
После того, как жало будет извлечено, необходимо обработать ранку. Для этого рекомендуется приложить к ней на 10-15 минут чистую салфетку или бинт, смоченный в медицинском спирте или перекиси водорода. Затем сделайте холодный компресс или приложите завернутый в полотенце кусок льда. Благодаря воздействию холода, болевые ощущения немного притупятся.
Аллергия на пчел: лечение
Чтобы уменьшить выброс при аллергии гистаминов в кровь, рекомендуется прием антигистаминных препаратов. Их назначением занимается врач-аллерголог, поэтому необходимо доставить пострадавшего в медучреждение или вызвать скорую помощь. Часто прописывают лечение аллергии на укусы пчел гидрокортизоновой мазью – однако стоит помнить, что это средство относится к гормональным препаратам, поэтому при его применении нужно взвесить все «за» и «против».
Аллергия на пчел практически всегда сопровождается сильнейшим зудом, который может не ограничиваться местом укуса, а распространяться по всему телу. В таком случае рекомендуется применение мазать зудящие кожные покровы противозудными средствами от аллергии – например, гелем Совентол или бальзамом Gardex Family. Также эффективное противозудное действие оказывает восстанавливающий крем «Ла-Кри» для чувствительной кожи.
В тех случаях, если рана была расчесана, в нее попала инфекция, и началось местное воспаление, стоит мазать ранку Левомеколем или другими местными препаратами антибактериального действия.
Если при аллергии на укус пчелы место укуса сильно болит, рекомендуется принять обезболивающее средство внутрь. Также можно использовать препараты местного действия. Для этой цели подходит гель Фенистил, мази Авантан и Меновазан, раствор Меновазина, крем Пантенол.
Если аллергия на укус пчелы сопровождается отечностью (особенно при отеках слизистых оболочек), могут быть назначены противоотечные медикаменты – Ксилометазолин, Тетризолин.
Профилактика аллергии после укуса пчелы
Если планируется, что в будущем человек будет периодически контактировать с пчелами (например, при их разведении), есть смысл пройти аллерген-специфическую иммунотерапию. Ее суть сводится к тому, что в организм человека в течение длительного времени в малых дозах вводится вещество, вызывающее аллергию. Постепенно количество аллергена увеличивают, в результате чего иммунная система перестает реагировать на него нетипичным образом. Подобный метод лечения аллергии на укус пчелы способен помочь не всем аллергикам, однако в некоторых случаях он оказывается весьма эффективным.
Как помогает крем «Ла-Кри» при аллергии на укус пчелы?
Один из наиболее неприятных симптомов при аллергии на пчел – это сильный зуд в месте укуса. Восстанавливающий крем «Ла-Кри» станет эффективным средством при лечении этого симптома аллергии на пчел, которым можно дополнить назначенные врачом препараты. Содержащиеся в составе крема натуральные компоненты обеспечивают помощь в борьбе с зудом и покраснением, а также оказывают противовоспалительный, противомикробный и регенерирующий эффект.
Крем для чувствительной кожи «Ла-Кри» станет отличным помощником при лечении этого симптома аллергии на пчел, которым можно дополнить назначенные врачом препараты. Содержащиеся в составе крема натуральные компоненты обеспечивают помощь в борьбе с зудом и покраснением, а также оказывают противовоспалительный, противомикробный и регенерирующий эффект.
Клинические исследования
По результатам многочисленных клинических исследований средства «Ла-Кри» рекомендованы Санкт-Петербургским отделением союза педиатров России.
Эффективность, безопасность и переносимость продукции ТМ ««Ла-Кри» для детей и взрослых доказана проведенным клиническим исследованием. Средство подходит в том числе для ежедневного ухода за кожей ребенка с легкой и средней формой атопического дерматита и в период ремиссии, сопровождающегося снижением качества жизни больных. В результате терапии отмечено снижение активности воспалительного процесса, уменьшение сухости, зуда и шелушения.
Клинически доказано, что крем ««Ла-Кри» для чувствительной кожи:
Аллергия на укусы пчел: симптомы и лечение
Может ли быть аллергия на укусы пчел? Конечно же, может, хотя и встречается она достаточно редко всего у 0,5-2% людей. Степень проявления данной реакции варьирует от местного отека и других кожных симптомов до серьезных системных нарушений и даже гибели пострадавшего.
Согласно статистике, пчелы, а также осы и шершни ежегодно забирают вдвое больше жизней, чем ядовитые змеи.
Причины аллергии на укус пчелы
При первом попадании яда в организм аллергическая реакция может быть едва заметной, однако все последующие будут приводить к более серьезным симптомам, так как в крови сохраняются и накапливаются антитела к аллергену.
Почему некоторые люди так чувствительны к пчелиному яду? Ответить на этот вопрос не так просто. Причина кроется в несовершенстве работы иммунной системы, распознающей определенный чужеродный белок (аллерген) как потенциально опасный.
Люди, у которых обнаружена гиперчувствительность к яду, также не переносят мед, воск и другие продукты пчеловодства. Это происходит потому, что все эти вещества содержат примеси ферментов пчел.
В то же время, некоторые люди не могут есть мед, но укусы не вызывают у них каких-либо проявлений, не вписывающихся в норму. В таком случае можно заподозрить, что реакцию гиперчувствительности на мед провоцирует пыльца, содержащаяся в нем в большом количестве.
Как проявляется аллергия на укус пчелы?
У большинства людей однократный укус пчелы или осы вызывает острую боль, продолжающуюся несколько минут. Далее пораженный участок кожи краснеет и отекает; еще 3-12 часов пострадавший чувствует зуд и умеренную боль в месте укуса. В течение 2-4 дней все эти проявления бесследно уходят.
Что же происходит, если у человека аллергия на укус пчелы? Реакция может варьировать от гипертрофированных местных симптомов, выходящих за рамки нормы, до общих нарушений, таких как аритмия, тошнота и т.д. Рассмотрим их подробнее.
Кожные симптомы
Для этого вида проявлений характерны:
Данные симптомы могут наблюдаться как самостоятельно, так и в комплексе с нарушениями работы дыхательной, пищеварительной и нервной систем.
Респираторные симптомы
Если же пчела укусила кожу человека (а не язык, глотку и т.д), респираторные проявления являются частью общего ответа организма на аллерген. В таком случае возможны:
Респираторные проявления аллергических реакций очень опасны. При их возникновении необходимо срочно принять антигистаминный препарат и вызвать врача.
Энтеропатия
Нарушение работы пищеварительной системы одно из первых проявлений аллергии, однако лишь в том случае, если аллерген попал в желудок с едой. Укусы насекомых редко сопровождаются энтеропатией, тем не менее, это возможно. Наиболее распространенный признак тошнота. Реже наблюдается рвота, спазмы мышц живота.
Обратите внимание при укусе насекомого нет смысла промывать желудок и принимать энтеросорбенты, так как заведомо известно, что аллергенов в желудочно-кишечном тракте нет.
Энцефалопатия
Стоит отметить, что энцефалопатии чаще возникают при множественных укусах насекомых в таком случае их причиной является не аллергическая реакция, а интоксикация.
Наиболее опасные осложнения
У особо чувствительных к пчелиному яду даже единичный укус может вызвать ряд серьезных нарушений, вплоть до остановки сердца. При этом аллергическая реакция иногда развивается очень быстро, в считанные минуты. Чтобы не допустить необратимых последствий, необходимо знать, какие симптомы указывают на сильную непереносимость яда. Это поможет вовремя принять антигистаминные и вызвать скорую помощь.
Итак, о сильной аллергии свидетельствуют:
При возникновении таких симптомов следует срочно вызвать врача.
Без медицинской помощи не обойтись, если насекомое ужалило в органы ротовой полости, глаз, либо если укусы множественные. Также к врачу рекомендуется обратиться пострадавшим с астмой, сахарным диабетом и патологиями сердца.
Первая помощь
От того, насколько грамотно проведена первая помощь, зависит самочувствие пострадавшего в будущем, и даже исход аллергической реакции. Что же делать, если вас ужалила пчела? Следуйте таким инструкциям:
Методы лечения
Симптоматическое лечение заключается в снятии отека, боли и других возникших после укуса проявлений аллергии. Такой подход улучшает самочувствие и предотвращает тяжелые осложнения, однако он никак не влияет на чувствительность иммунной системы к яду. Таким образом, при последующих укусах аллергическая реакция будет развиваться вновь.
Десенсибилизирующее лечение (иммунотерапия) направленно на уменьшение чувствительности иммунной системы к белкам-аллергенам. Это достигается путем множественных инъекций микродоз яда больному.
Поговорим об этих подходах подробнее.
Медикаментозные
После того, как больному оказана первая помощь, он должен обратиться к медикам. Если же это невозможно (например, вы на отдыхе вдали от цивилизации), следует приступить к дальнейшим лечебным процедурам самостоятельно.
Симптоматическое лечение заключается в следующем:
После того, как симптомы исчезнут полностью, стоит задуматься о предотвращении подобных реакций. Нужно лечить аллергию, не дожидаясь критических ситуаций в будущем.
Единственным эффективным в долгосрочной перспективе методом лечения аллергии на пчел является иммунотерапия.
Введение микродоз яда приводит к «привыканию» иммунной системы пациента к его компонентам постепенно она перестает реагировать на них как на потенциально опасные вещества. Данный подход хорошо зарекомендовал себя полная десенсибилизация достигается у 75-95% пациентов. Тем не менее, иммунотерапия показана не всем аллергикам вопрос об этом решается врачом после определения титра антител IgG и IgE.
Народные
Народные методы могут уменьшить симптомы у человека, не страдающего гиперчувствительностью к яду. Так, солевой раствор может удалить микробы с пораженного участка кожи, петрушка и алое снять отек, ментоловое масло xоблегчить боль. Тем не менее, не стоит полагаться на силу народных средств при аллергии.
Меры профилактики
Чтобы уменьшить вероятность укусов медоносных насекомых, следует придерживаться таких правил:
Люди, у которых уже проявлялась выраженная аллергия на пчел, должны иметь при себе набор первой помощи антигистаминные и глюкокортикостероиды. Существуют готовые аптечные наборы, содержащие все необходимое.Узнать о подробностях их использования можно у провизора или лечащего врача.
Собака, как и большинство животных, может стать источником аллергии
Методы борьбы с аллергией на хомяков и морских свинок.
Характерные симптомы и методы лечения аллергии на попугаев.
Какую реакцию может вызвать простой укус насекомого.
Укусы насекомых у детей: профилактика и лечение
С наступлением летней жары для большинства родителей стала актуальной проблема профилактики и лечения укусов насекомых.
Быстрый переход
Профилактика на улице
Пока ребенок маленький, его легко накрывать накидкой от комаров прямо в коляске. В некоторых случаях удобно использовать защитную одежду или шатры с антимоскитными сетками. Во всех остальных ситуациях почти единственной мерой защиты становятся репелленты. В современных репеллентах обычно используется один из этих двух основных активных ингредиентов — ДЭТА или пикаридин.
ДЭТА (диэтилтолуамид) — наиболее часто используемый ингредиент широкого спектра действия, который эффективен против комаров, кусающих мух, блох и клещей. В большинстве случаев репеллент с концентрацией ДЭТА до 10 % предотвратит укусы комаров. В районах повышенного риска инфекций, передающихся насекомыми (где встречаются малярия, вирус реки Росс, вирус леса Барма и лихорадка Денге), следует использовать репелленты с концентрацией ДЭТА в 15–30 %.
ДЭТА можно безопасно наносить на хлопок, шерсть и нейлон, но он может повредить спандекс, вискозу, ацетат и одежду из кожи. ДЭТА может растворять пластик и винил (например, оправы для солнцезащитных очков или ремешки для часов).
Пикаридин — новый компонент репеллентов, не имеющий запаха и менее липкий по сравнению с ДЭТА. Может быть более приятным в использовании, не растворяет пластик. Исследования показали, что пикаридин столь же эффективен, как ДЭТА; однако его защита менее долгосрочная, и его нужно будет наносить чаще. Продукты, содержащие 10% пикаридина, предотвратят укусы насекомых в большинстве ситуаций.
Безопасность применения репеллентов у детей
Перед использованием прочтите этикетку, оцените уровень ДЭТА или пикаридина в препарате и используйте репеллент только в соответствии с указаниями производителя.
Следуйте простым правилам:
Физические методы защиты
Комаров привлекают темные цвета, поэтому следует носить светлую одежду, закрывающую запястья и лодыжки, чтобы уменьшить вероятность укусов. Если вы планируете путешествие в районы повышенного риска, рекомендуется получить медицинскую консультацию перед началом поездки; вам могут быть необходимы дополнительные прививки против инфекций и/или препараты для химиопрофилактики малярии.
Застоявшаяся вода привлекает комаров, поэтому держитесь подальше от плотин, прудов, болот и других мест со стоячей водой.
Чтобы препятствовать размножению комаров около вашего дома:
Профилактика в доме
Основой защиты от гнуса в доме являются москитные сетки и фумигаторы. Внимание! Помните, что москитная сетка увеличивает риск падения ребенка из окна, так как создает иллюзию барьера — используйте блокираторы на окна.
Фумигаторы могут работать на пластинах или жидкости, медленно распыляя токсичное для насекомых вещество вокруг себя. Чаще всего в фумигаторах используется вещество эток (оно же праллетрин).
Частый вопрос педиатру является «мой ребенок нашел и сжевал пластину от фумигатора, чем это ему грозит?» В пластине фумигатора содержится около 9 мг праллетрина. Токсическая доза праллетрина для человека через рот составляет 600 мг/кг (LD50). Таким образом, ни поедание этих пластин, ни вдыхание паров от фумигатора обычно не способно нанести серьезный вред ребенку, однако попадания репеллентов и химических веществ для фумигаторов в рот и на слизистые все же следует избегать.
Подробнее об использовании репеллентов и фумигаторов можно прочесть на сайте Роспотребнадзора.
Лечение укусов насекомых
Многие дети (и некоторые взрослые люди) имеют выраженные местные реакции на укусы гнуса (комаров, мошек, слепней): сразу после укуса в радиусе 1–3 см вокруг него образуется уртикарный элемент (как при крапивнице, внутрикожный отек), держится несколько часов и интенсивно зудит. Далее он переходит в папулу, она меньше по размерам, но более стойкая. Поверх этой папулы часто бывают расчесы и кровавые или серозные корочки. Папула проходит обычно в течение нескольких дней, а корочки могут оставаться очень долгое время — если человек расчесывает их ногтями несколько раз в день, сдирает, и они образуются заново. Применение наружных или системных лекарств после укусов насекомых снижает вероятность серьезных расчесов, вторичного инфицирования, уменьшает неприятные симптомы (зуд, отек в месте укуса, жжение и гиперемию) и ускоряет выздоровление. Особенно это важно для детей, которые склонны к более бурным местным реакциям, гораздо хуже могут сдерживать позывы к расчесам места укуса до кровавого струпа.
Сразу после укуса
Как только вы обнаружили на коже ребенка уртикарные следы от свежих укусов (пришли домой с улицы или взяли проснувшегося младенца на руки), нанесите на места укусов охлаждающую противозудную болтушку (Каламин или Циндол). Повторяйте нанесение раз в час в этот день, скорее всего через сутки вы с трудом сможете найти место укуса (все изменения на коже исчезнут).
Если уртикарный элемент все же перешел в папулу или корочку
Если вы не наносили болтушку, или наносили, но папула все же сформировалась и зудит, начните применение на это место стероидного крема низкой степени активности (гидрокортизоновая глазная мазь, Синафлан или Афлодерм). Стероид наносится 1–2 раза в день, на один элемент сыпи требуется объем мази не более половинки рисового зернышка. Курс обычно занимает 2–4 дня, за это время элемент почти полностью пройдет. При сильном зуде или локальном отеке вы можете использовать антигистаминный препарат второго поколения, например Зодак (по инструкции) несколько дней подряд.
Если мошка укусила около глаза или в губу, и развился пугающих размеров отек
В таком случае у ребенка может перестать открываться глаз, могут появиться проблемы с произношением слов (опухшая губа мешает внятно говорить). Чаще всего достаточно лишь подождать, или приложить холод и подождать — и уже через 15–30 минут такой локальный отек начинает спадать, а через час проходит полностью. В тяжелых случаях, или если хочется ускорить выздоровление, можно (помимо холода) использовать антигистаминный препарат внутрь и местный стероид наружно.
Если укусило перепончатокрылое (оса, пчела, шмель, шершень и др.)
Важно: при ужаливании пчелой нужно как можно быстрее удалить жало из раны, оказание помощи начинается с этого шага.
Частое осложнение на укусы насекомых: папулезная крапивница
Папулезная крапивница — сыпь, возникающая в ответ на укусы насекомых в местах, где насекомое не кусало, это такая «медленная аллергия» на укусы. Чаще всего она возникает в ответ на укусы блох (в том числе земляных), клещей и чесоточного зудня, но и простой гнус может к ней приводить. Папулезная крапивница не опасна, но может доставлять неудобства, зуд, косметический дефект и длиться несколько месяцев. Она рано или поздно пройдет и сама, но для облегчения симптомов и ускорения выздоровления бывает полезным длительный курс антигистаминных препаратов и иногда местное лечение. Подробнее можно прочесть тут.
Общие советы
Постарайтесь не давать ребенку чесать место укуса, особенно глаза. Это дает сиюминутное облегчение, но приводит к расчесам, занесению инфекции, и заметно удлиняет время выздоровления.
ЛЕЧЕНИЕ ПОЛЛИНОЗОВ
Поллиноз — классическое аллергическое заболевание, в основе которого лежит аллергическая реакция немедленного типа. Заболевание характеризуется острым аллергическим воспалением слизистых оболочек дыхательных путей, глаз, кожи. Реже в процесс вовлекаются
Поллиноз — классическое аллергическое заболевание, в основе которого лежит аллергическая реакция немедленного типа. Заболевание характеризуется острым аллергическим воспалением слизистых оболочек дыхательных путей, глаз, кожи. Реже в процесс вовлекаются пищеварительная, сердечно-сосудистая, мочеполовая, нервная системы. Заболевание отличается четкой, из года в год повторяющейся сезонностью и совпадает по времени с пылением определенных растений. Ежегодно клинические симптомы поллиноза повторяются в одни и те же месяцы, даже числа, за исключением жаркой или холодной погоды, когда период пыления растений начинается раньше или запаздывает. Характерна четкая связь с пребыванием в определенной местности, где пылят аллергенные растения. Выезд больного из данного региона приводит к исчезновению симптомов поллиноза. Интенсивность клинических проявлений заболевания зависит от концентрации пыльцы в воздухе. Поэтому больные чувствуют себя значительно хуже за городом, в поле, где концентрация пыльцы выше. Дождливая погода благоприятно сказывается на состоянии больных (количество пыльцы уменьшается). Жаркая погода приводит к обильному образованию пыльцы и ведет к нарастанию клинических проявлений.
В разных странах мира поллинозами страдает от 0,2 до 39 % населения. Чаще всего болеют лица от 10 до 40 лет, у детей до 3 лет заболевание поллинозом встречается редко, до 14 лет в 2 раза чаще заболевают мальчики, а возрасте от 15 до 50 лет лица женского пола. Среди горожан заболеваемость выше в 4–6 раз, чем у сельских жителей. Распространенность пыльцевой аллергии зависит от природно-климатических, экологических и этнографических особенностей.
Выделены 3 основные группы аллергенных растений: древесные, злаковые и разнотравье, сорняки.
Первый пик заболеваемости поллинозом — весенний — вызывает пыльца деревьев (с середины апреля до конца мая). Среди деревьев выраженной аллергенной активностью обладает пыльца березы, дуба, орешника, ольхи, клена, ясеня, платана, вяза, тополя.
Второй весенне-летний подъем заболеваемости вызывает цветение злаков с начала июня до конца июля. Наибольшей антигенной активностью обладают дикорастущие (тимофеевка, овсяница луговая, ежа сборная, пырей, мятлик луговой, костер, лисохвост, райграс), культивируемые злаки (рожь, кукуруза).
Третья пыльцевая волна (июль–сентябрь) связана с бурным пылением сорных трав (полынь, лебеда, амброзия, подсолнечник).
Установлено, что в центральной полосе России чаще заболевание связано с сенсибилизацией к пыльце злаковых трав, деревьев, сорных трав. На юге России основные аллергены амброзия, полынь, подсолнечник, кукуруза. В Сибири в спектре сенсибилизации преобладает пыльца деревьев и злаков. В странах центральной Европы ведущая роль в этиологии поллинозов принадлежит злаковым травам и деревьям, в северной Европе — злакам и сорнякам, в южной Европе — деревьям, кустарникам и травам, в США — амброзии.
Известно, что существует сходство между аллергенами различных видов пыльцы. Антигены присутствуют не только в пыльцевых зернах, но и в других частях растений (семена, листья, стебли, плоды). Это является причиной появления у больных поллинозом перекрестной пищевой аллергии и непереносимости препаратов растительного происхождения.
Факторы, способствующие сенсибилизации: наследственность по атопическим заболеваниям; высокий уровень сывороточного IgE; место рождения (зона высокой концентрации пыльцы растений); месяц рождения (дети, рожденные в сезон пыления, имеют большую вероятность заболеть); низкий вес ребенка при рождении; искусственное вскармливание; частые респираторные инфекции; курение; нерациональное питание; загрязнение атмосферного воздуха (промышленные и химические аллергены, ксенобиотики изменяют химический состав пыльцевых зерен, способствуют накоплению токсических компонентов).
Наиболее частыми проявлениями поллиноза являются аллергический ринит (95–98%), аллергический конъюнктивит (91–95%), пыльцевая бронхиальная астма (30 — 40% больных). У ряда пациентов отмечаются кожные проявления поллиноза: крапивница, отек Квинке, дерматит. К редким проявлениям поллиноза относятся поражение урогенитального тракта (вульвовагиниты, уретрит, цистит, нефрит) и желудочно-кишечного тракта (тошнота, рвота, боли в эпигастрии, расстройства стула). Особенностью этих вариантов поражения является сезонность развития симптомов, благоприятное течение, эффект от использования антигистаминных препаратов, присутствие других симптомов поллиноза. Описаны проявления поллиноза в виде пыльцевого аллергического миокардита.
При употреблении в пищу продуктов растительного происхождения или фитопрепаратов, имеющих общие антигенные свойства с пыльцой растений, а также меда могут возникать симптомы аллергического гастроэнтерита, крапивницы, отека Квинке вплоть до анафилактического шока. Такие реакции возможны и вне пыльцевого сезона. Непереносимость пищевых продуктов и лекарственных растений подробно указана в таблице 1.
Для диагностики поллинозов используют данные аллергологического анамнеза, результаты специфического обследования (кожные пробы, провокационные тесты) и лабораторные методы исследования.
Первичная профилактика поллиноза направлена на предупреждение развития пыльцевой аллергии.
Вторичная — предупреждает ухудшение состояния у тех лиц, которые уже страдают поллинозом.
Основные принципы лечения аллергических заболеваний используются и в лечении поллиноза: элиминация аллергенов, предсезонная аллергенспецифическая иммунотерапия и фармакотерапия в период обострения.
Наиболее эффективным методом специфического лечения является полная элиминация аллергенов.
Больным рекомендуется: не выезжать за город и в зеленую зону, ограничение прогулок; смена одежды после прогулок; ношение темных очков на улице; душ после пребывания на улице; кондиционирование воздуха в помещении; исключение продуктов с перекрестными аллергенными свойствами и фитотерапии.
В настоящее время для лечения больных с тяжелыми проявлениями поллиноза сконструированы безаллергенные палаты, снабженные системой тонкой очистки воздуха, позволяющей задерживать пыльцу.
Много лет с успехом применяется аллергенспецифическая иммунотерапия (АСИТ) или специфическая аллерговакцинация.
В процессе АСИТ: снижается тканевая чувствительность к аллергенам; уменьшается неспецифическая гиперреактивность тканей к различным медиаторам; уменьшаются признаки аллергического воспаления.
АСИТ тормозит прирост специфического IgE, а после повторных курсов нарастает его снижение. АСИТ отличает от фармакотерапии длительное сохранение клинического эффекта после завершения курсов лечения. Чем раньше начата АСИТ на ранних этапах заболевания, тем эффективнее ее лечебное действие. Своевременно проведенное специфическое лечение предупреждает переход заболевания из легких форм в более тяжелые. Стойкий клинический эффект достигается при завершении 3–5 курсов АСИТ. Для АСИТ выбирают аллергены, элиминировать которые невозможно. Определяется индивидуальная чувствительность пациентов к лечебным формам аллергенов. Существуют различные схемы проведения АСИТ (классическая, ускоренная, «молниеносная», лечение модифицированными аллергенами). Внедрены в практику неинъекционные методы АСИТ (пероральный, сублингвальный, интраназальный, эндобронхальный)
Фармакотерапия поллинозов состоит в использовании фармакологических средств, направленных на устранение основных симптомов ринита, конъюнктивита, бронхиальной астмы. Гистамин — главный медиатор, участвующий в развитии симптомов ринита и конъюнктивита. Антигистаминные препараты — основная патогенетическая терапия поллинозов в период обострения. Их действие связано с блокадой Н1-гистаминовых рецепторов. Принято разделять антигистаминные препараты на: седативные, или I поколения (классические), и неседативные, или II поколения (табл. 2).
Фармакологические эффекты антигистаминных лекарственных средств (АГЛС) I поколения: антигистаминное действие (блокада Н1-гистаминных рецепторов и устранение эффектов гистамина); антихолиргическое действие (уменьшение экзокринной секреции, повышение вязкости секретов); центральная холинолитическая активность (седативное, снотворное действие); усиление действия депрессантов ЦНС; потенцирование эффектов катехоламинов (колебание АД); местно-анестезирующее действие.
Антагонисты Н1-рецепторов I поколения имеют следующие недостатки: неполная связь с Н1-рецепторами (необходимы относительно высокие дозы); кратковременный эффект; блокирование М-холинорецепторов, α-адренорецепторов, кокаиноподобное и хинидиноподобное дейсствие; из-за развития тахифилаксии необходимо чередование АГЛС разных групп каждые 2-3 нед.
Широкое применение в лечении поллинозов нашли АГЛС II поколения (акривастин, астемизол, цетиризин, эбастин, лоратадин, фексофенадин, дезлоратадин). Они эффективны для купирования зуда, чихания и ринореи, но не действуют на заложенность носа. При пероральном приеме антигистаминные препараты оказывают выраженное действие также на конъюнктивит и сыпь. За исключением акривастина, все АГЛС II поколения используются 1 раз/сут.
Акривастин, астемизол, лоратадин и терфенадин трансформируются в активные метаболиты с помощью системы цитохрома Р450 в печени. Цетиризин и фексофенадин не метаболизируются в печени и выводятся в неизменном виде с мочой и калом. Дезлоратадин (эриус) представляет собой активный метаболит лоратадина и не связан с Р450. Система цитохрома Р450 отвечает за метаболизм и других лекарственных препаратов, обладающих конкурентным действием. Одновременное назначение терфенадина и астемизола с противогрибковыми препаратами (кетоконазол), макролидными антибиотиками (эритромицин), грейпфрутовым соком приводит к кардиотоксическому эффекту, в связи с чем эти препараты исключены из продажи на территории России. У остальных препаратов II поколения отсутствуют клинические данные, позволяющие связать развитие осложнений с приемом данных препаратов. II поколение антигистаминных препаратов вызывает заметно меньше нежелательных кардиотоксических и холинергических эффектов, чем их предшественники I поколения.
Лоратадин— противоаллергический эффект развивается в течение первого часа после приема внутрь и сохраняется 24 ч. Препарат не проникает через гематоэнцефалический барьер, следовательно, не влияет на ЦНС и не оказывает седативного действия; лишен антихолинергической активности. Прием пищи не влияет на абсорбцию лоратадина. Возраст, нарушение функции печени, почек не влияет на показатели фармакокинетики. Лоратадин характеризуется высоким профилем безопасности, редко встречаются жалобы на утомляемость, головную боль, сухость во рту, тошноту, сердцебиения. Возможно повышение концентрации лоратадина в плазме при сочетании с эритромицином, кетоконазолом, циметидином без изменений на ЭКГ и клинических проявлений.
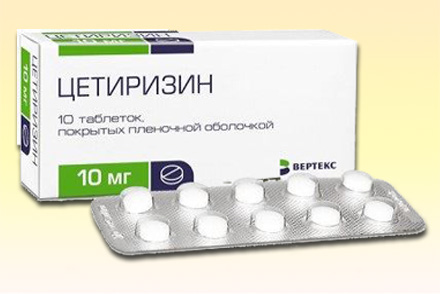
Цетиризин — метаболит гидроксизина, в терапевтических дозах не вызывает антихолинергического и антисеротонинового эффекта, не усиливает действие алкоголя. В основном, цетиризин выводится в неизмененном виде почками, небольшое количество метаболизируется в печени. У пациентов с нарушением функции почек общий клиренс цетиризина уменьшается, в связи с этим необходимо снижение дозы в 2 раза. При применении цетиризина в терапевтических дозах не выявлено клинических нарушений способности концентрации внимания и быстроты психомоторных реакций, редко встречаются сухость во рту, диспептические расстройства, преходящая сонливость, головная боль, утомляемость. Препарат не усиливает действие алкоголя. Препарат разрешен к применению у детей с 2-летнего возраста. Взаимодействия с другими ЛС не установлены.
Акривастин — терапевтический эффект наступает через 20–30 мин после приема, поэтому акривастин может быть рекомендован как средство неотложной помощи при острой крапивнице и отеке Квинке. Кроме того, возможен гибкий режим дозирования и прием «по необходимости». При применении акривастина необходимость корригировать дозу пожилым людям, пациентам с заболеваниями печени, сердечно-сосудистой системы отсутствует. Препарат экскретируется, в основном, почками, в связи с чем противопоказан при почечной недостаточности. При одновременном назначении со средствами, угнетающими ЦНС, алкоголем снижаются внимание и быстрота реакций.
Эбастин — начало действия препарата в течение первого часа после приема. Эбастин почти полностью метаболизируется в печени, поэтому противопоказано назначение препарата при тяжелой печеночной недостаточности. При почечной недостаточности период полувыведения препарата возрастает. В терапевтических дозах эбастин, зарегистрированный в России в дозировках 10 и 20 мг, не влияет на быстроту реакции. При применении препарата редко возникают головная боль, сухость во рту, сонливость. Препарат не следует назначать одновременно вместе с кетоконазолом и эритромицином.
Фексофенадин — первый примененный в клинике метаболит антигистаминных препаратов II поколения. Фексофенадин — активный метаболит терфенадина, характеризуется высокой селективностью к H1-гистаминовым рецепторам и отсутствием антихолинергических и антиадренергических свойств. Фексофенадин не проникает через гематоэнцефалический барьер, клинически эффективен в неизмененном виде, без предшествующего метаболизма. Фексофенадин не блокирует медленные калиевые каналы, следовательно, не вызывает изменение интервала Q-T. Препарат быстро всасывается при приеме внутрь, максимальная концентрация в плазме достигается через 1–3 ч, а длительность действия составляет 24 ч. Возможно совместное назначение с противогрибковыми препаратами и макролидами без корректировки дозы. Прием пищи не снижает абсорбции препарата, при длительном использовании нет эффекта кумуляции.
Дезлоратадин — активный метаболит лоратадина. Препарат обладает сходными фармакологическимим свойствами, однако по активности превосходит лоратадин. Дезлоратадин ингибирует многие цитокины, хемокины, молекулы адгезии. Препарат назначается 1 раз/сут, безопасен при нарушении функции печени. Не вызывает сонливости и удлинения интервала Q-T на ЭКГ. Прием пищи не оказывает влияния на всасывание ЛС. Изучается антигистаминное, противоастматическое и противовоспалительное действие препарата.
Топические АГЛС: азеластин и левокобастин. Препараты используются в виде глазных капель и назального спрея. Базисная терапия левокобастином и азеластином рекомендована при легких формах заболевания аллергического ринита, конъюнктивита. Возможно назначение «по потребности» в комбинации с другими препаратами. Очевидным преимуществом АГЛС является исключение побочных эффектов, которые могут возникать при применении препаратов системного действия, легкое достижение достаточно высоких местных концентраций препарата и быстрое начало терапевтического эффекта (через 15 мин после применения). Левокобастин всасывается медленно, концентрации в плазме малы. 70% выводится в неизмененном виде с мочой, что требует осторожного назначения при нарушении функции почек. Возможно появление горечи во рту при лечении азеластином в форме глазных капель. Редко отмечается сухость и раздражение слизистых оболочек. Не рекомендовано использование контактных линз при применении глазных форм местных АГЛС. Для местных АГЛС взаимодействий с другими ЛС не отмечено.
Топические глюкокортикостероиды-ГКС (беклометазон, будесонид, флунизолид, флютиказон, мометазон, триамцинолон) являются наиболее эффективными препаратами для контроля местных симптомов при поллинозах, особенно при выраженной ринорее и пыльцевой бронхиальной астме. Регулярное профилактическое использование топических ГКС у взрослых и детей эффективно уменьшает заложенность носа, ринорею, чихание и зуд и предотвращает развитие приступов удушья. Топические ГКС уменьшают назальную и бронхиальную гиперреактивность, активно уменьшают воспаление слизистой; эффект проявляется через 6–12 ч и достигает максимума через несколько дней. Кроме того, использование топических глюкокортикостероидов позволяет снизить курсовую стоимость лечения.
Системные ГКС применяются при неэффективности других препаратов и притяжелых проявлениях поллиноза. Как правило, назначают короткие курсы ( 10 дней) использование препаратов может приводить к тахифилаксии, рикошетному отеку слизистой оболочки носа и развитию медикаментозного ринита, поэтому продолжительность применения должна быть ограничена 10 днями. Не рекомендуется применение у детей младше 1 года и у взрослых старше 60 лет, беременных; при гипертензии и кардиопатии, при гипертиреозе, гипертрофии простаты, глаукоме, психических заболеваниях, при приеме α-блокаторов или ингибиторов моноаминооксидазы.
При пыльцевых ринитах используют и антихолинергические препараты. Ипратропиум бромид эффективен в лечении заболеваний, сопровождающихся ринореей, но он не действует на чихание и заложенность носа. Действие препарата наступает через 15–30 мин. Характерно дозозависимое побочное антихолинергическое действие. Эти препараты могут применяться в комплексе с другими средствами.
Лечение бронхиальной астмы следует проводить в соответствии с рекомендациями GINA 2002 г. Для купирования приступов удушья используют β2-агонисты; для базисной терапии применяют кромоны, топические ГКС.
Безопасность топических ГКС убедительно доказана при пыльцевых рините и астме. В больших дозах они могут давать побочные эффекты. При одновременном применении назальных и ингаляционных ГКС возможно суммирование побочных эффектов.
Объем терапии поллиноза зависит от степени тяжести процесса. У больных с интермиттирующим и легким персистирующим течением используют: топические АГЛС или препараты кромогликата натрия, при неэффективности местной терапии — АГЛС II поколения. При среднетяжелым течении — топические ГКС в сочетании с АГЛС II поколения. В качестве дополнительной терапии возможно применение глазных капель кромогликата натрия, ГКС, деконгестантов. При тяжелом течении поллиноза к данной терапии при крайней необходимости возможно назначение системных ГКС. Для лечения пыльцевой аллергии рассматривается возможность использования антилейкотриеновых ЛС.
Таким образом, основными принципами лечения поллиноза являются элиминация аллергена, АСИТ, фармакотерапия. АСИТ назначает и проводит только врач-аллерголог, в связи с чем все больные с пыльцевой аллергией должны находиться на диспансерном учете в аллергологическом кабинете.
Л. А. Горячкина, профессор, доктор медицинских наук
Е. В. Передкова, доцент, кандидат медицинских наук.
Е. Р. Бжедугова РМАПО, ГКБ №52, г. Москва