Как выглядит остеопороз на мрт
Как выглядит остеопороз на мрт
1. Аббревиатуры:
• Двухэнергетическая рентгеновская абсорбциометрия (ДЭРА)
• Минеральная плотность кости (МПК)
2. Синонимы:
• К первичному остеопорозу относятся постменопаузальный (тип I) и сенильный (тип II) остеопороз:
о Другие термины: возрастной или инволюционный
1. Общая характеристика:
• Лучший диагностический критерий:
о Изменения при ДЭРА
• Локализация:
о Генерализованный процесс, поражающий осевой и добавочный скелет
о Наиболее подвержены переломам и имеют наибольшее соотношение губчатого и компактного вещества: бедренная кость, позвонки и дистальный отдел лучевой кости
• Морфология:
о Истончение компактного вещества кости; уменьшение числа трабекул, толщина которых меньше, чем в норме
3. Рентгенография при первичном остеопорозе:
• Диффузная остеопения:
о Недостоверный признак
о Ее могут имитировать неправильная техника исследования или отсутствие вышележащих мягких тканей
• Осложнения:
о Стрессовые переломы: крестец, ветви лобковых костей, подвздошная кость выше вертлужной впадины, верхнелатеральная поверхность шейки бедренной кости, проксимальная медиальная поверхность большеберцовой кости о Компрессионные переломы позвонков: грудные и поясничные:
— Клиновидные: уменьшение высоты в переднем отделе > в заднем
— Двояковогнутые: уменьшение высоты в центре
— Взрывные: общая потеря высоты
о Патологические переломы: тела позвонков, шейка бедренной кости, дистальный отдел лучевой кости (перелом Коллиса)
4. КТ при первичном остеопорозе:
• Количественная КТ:
о Преимущество заключается в раздельном измерении плотности компактного и губчатого вещества
о Не так широко распространена, как ДЭРА
5. МРТ при первичном остеопорозе:
• Не имеет клинического значения в диагностике остеопороза:
о Исследования направлены на использование различных техник оценки архитектуры кости
• Играет важнейшую роль в диагностике переломов:
о Трубчатые кости:
— Отек костного мозга (↓ Т1ВИ, ↑ жидкость-чувствительные последовательности) стандартной локализации
— Линия перелома не всегда четко визуализируется; при визуализации будет видна в любой последовательности и не будет видна сразу в каждой последовательности
о Тело позвонка:
— Острый: различная степень/распространенность отека костного мозга ± уменьшение высоты
— Подострый: уменьшение отека в сравнении с предыдущим исследованием, в иных случаях трудно диагностировать подострую стадию
— Хронический или отдаленный: уменьшение высоты тела позвонка, отсутствие отека костного мозга
— В подострой и хронической стадиях могут формироваться щель или псевдоартроз:
Полость, заполненная жидкостью, параллельна замыкательной пластинке, обычно в верхнем или центральном отделе тела позвонка
Может расширяться при разгибании в позвоночнике
6. УЗИ при первичном остеопорозе:
• Количественное УЗИ; пяточная кость:
о Низкая стоимость, отсутствие ионизирующего излучения
о Достоверный метод, распространен меньше, чем ДЭРА
в) Дифференциальная диагностика первичного остеопороза:
1. Вторичный остеопороз:
• Стероидоиндуцированный, алкоголизм, множественная миелома
2. Неверные результаты ДЭРА:
• Неправильная техника
• Литический очаг или локализованный остеопороз
1. Общая характеристика:
• Этиология:
о Нарушения формирования и/или резорбция костной ткани:
— Постменопаузальный: снижение уровня эстрогенов приводит к усилению резорбции костной ткани
— Сенильный остеопороз: возрастное нарушение равновесия между формированием и резорбцией костной ткани, сопровождающееся потерей костной ткани
о Сопутствующие факторы:
— Уменьшение физических нагрузок: для достижения и поддержания нормальной МПК кость должна подвергаться стрессу
— Недостаточное питание приводит к снижению образования костной ткани:
Недостаточное потребление кальция
Дефицит витамина D
Избыточное потребление кофеина или алкоголя
Курение
— Погранично нормальная костная масса: для развития остеопороза требуется меньшее снижение объема костной ткани
2. Стадирование и классификации:
• По классификации ВОЗ остеопороз разделяется на первичный и вторичный:
о К первичному остеопорозу относятся состояния, развивающиеся в результате нормального процесса старения
• Оценка деформаций при компрессии позвонков: полуколичественный визуальный метод Генанта
3. Микроскопия:
• Истончение компактного вещества
• Уменьшение числа и толщины трабекул
• Нарушение нормального строения трабекул:
о Микропереломы через отдельные трабекулы
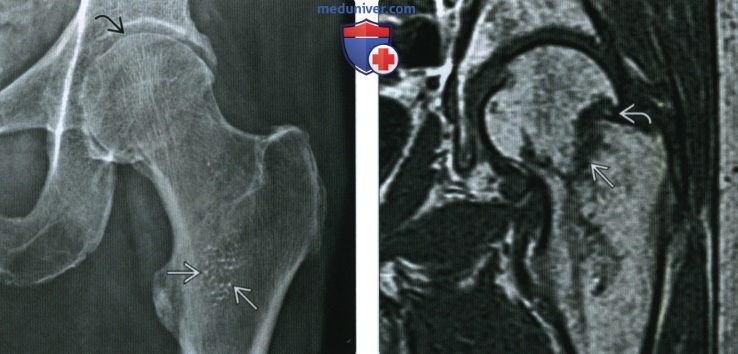
(Справа) На фронтальной Т1ВИ МР-томограмме определяется субкапитальный перелом бедренной кости. Согласно одной из теорий, стрессовые переломы бедренной кости, возникающие в верхнелатеральном отделе, прогрессируют до полного, что приводит к падению, а не падение приводит к перелому.
д) Клинические особенности:
1. Проявления:
• Типичные признаки/симптомы:
о Сам по себе остеопороз протекает бессимптомно
о Симптомы обусловлены развитием осложнений:
— Как правило, болевой синдром при переломе
• Другие симптомы:
о Компрессионные переломы позвонков:
— Затруднения дыхания вследствие ↓ объема грудной клетки
— Раннее насыщение в результате ↓ внутрибрюшного объема
— Повышенный риск последующих переломов
о Переломы шейки бедренной кости:
— Высокий уровень смертности в течение года
2. Демография:
• Возраст:
о Повышение заболеваемости с возрастом
• Пол:
о М азиаты > латиноамериканцы > афроамериканцы
— Низкая масса тела
— Менструальный анамнез: позднее начало (после 15 лет), периоды аменореи, преждевременное наступление менопаузы
3. Течение и прогноз:
• Прогрессирующее заболевание:
о Постоянное уменьшение МПК
о Увеличение риска перелома при уменьшении МПК
о Переломы приводят к значительной инвалидизации и увеличению смертности
4. Лечение первичного остеопороза:
• Лекарственные препараты:
о Лечение, направленное на снижение степени резорбции кости: бисфосфонаты, селективные модуляторы рецепторов эстрогена:
— В некоторых исследованиях показано, что, хотя бисфосфонаты ↑ плотность костной ткани, они снижают риск переломов
о Лечение, направленное на повышение скорости образования костной ткани: не применяется в рутинной практике
• Аугментация позвонков для лечения болезненных компрессионных переломов:
о Вертебропластика, кифопластика, сакропластика
5. Перспективы:
• Архитектура кости служит определяющим фактором прочности кости, не связанным с МПК (прочность кости имеет более важное значение, чем плотность):
о Может стать более точным оценочным параметром
е) Диагностическая памятка:
1. Советы по интерпретации изображений:
• Необходимо уточнить характер компрессионного перелома позвонка при его визуализации, в том числе на рентгенограмме органов грудной клетки
2. Рекомендации по отчетности:
• ДЭРА: не позволяет разделить остеопению или остеопороз по степени тяжести
ж) Список использованной литературы:
1. Marques A et al: The accuracy of osteoporotic fracture risk prediction tools: a systematic review and meta-analysis. Ann Rheum Dis. 74(11): 1958-67, 2015
2. Krappinger D et al: Preoperative assessment of the cancellous bone mineral density of the proximal humerus using CT data. Skeletal Radiol. 41 (3):299-304, 2012
3. Adams JE: Quantitative computed tomography. EurJ Radiol. 71 (3):415-24, 2009
4. Bauer JS et al: Advances in osteoporosis imaging. Euri Radiol. 71(3):440-9, 2009
5. Krestan C et al: Imaging of insufficiency fractures. EurJ Radiol. 71(3):398-405, 2009
— Вернуться в оглавление раздела «Лучевая медицина»
Редактор: Искандер Милевски. Дата публикации: 28.6.2021
Как выглядит остеопороз на мрт
а) Терминология:
• Заболевание костной системы, характеризующееся снижением прочности костей и увеличением риска переломов
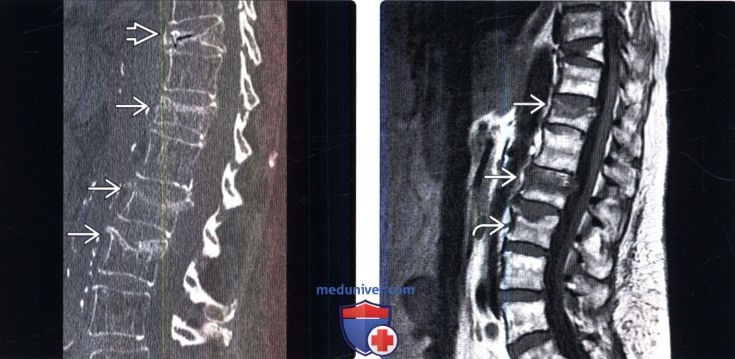
(Справа) На сагиттальном Т1-ВИ определяется компрессионный перелом L3 позвонка, который, судя по жировой перестройке костного мозга, является старым. Переломы L2 и Т12 позвонков свежие и характеризуются снижением интенсивности сигнала верхних замыкательных пластинок. 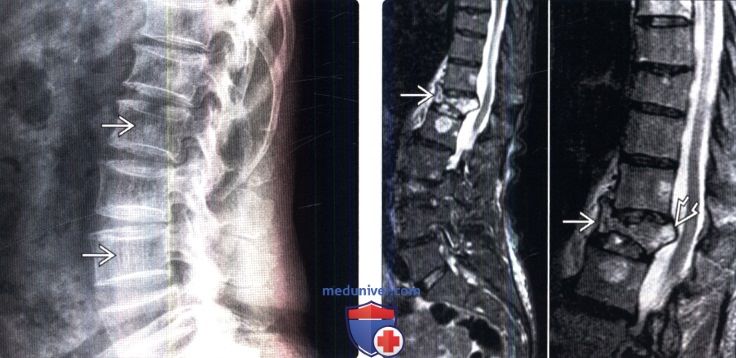
(Справа) Сагиттальный срез, STIR МР-И: доброкачественный остеопоротический перелом тела Т12 позвонка с задней дислокацией задней покровной пластинки. МР-признаки перелома на фоне метастатического поражения включают выпуклость задней покровной пластинки, патологические изменения сигнала корней дуги или задних элементов позвонка, эпидуральный или паравертебральный мягкотканный компонент и наличие метастазов других локализаций.
в) Дифференциальная диагностика:
• Литические или бластические костные метастазы
• Множественная миелома
• Гиперпаратиреоз
г) Патология:
• Факторы риска:
о Возраст
о Постменопауза
о Прием глюкокортикостероидов
• Первичное системное заболевание → вторичный остеопороз
• Патологические переломы вследствие недостаточности костной ткани
д) Клинические особенности:
• Бессимптомное снижение плотности костной ткани
• Встречается примерно у 40% женщин в постменопаузе
Редактор: Искандер Милевски. Дата публикации: 7.9.2019
Магнитно-резонансная томография (МРТ) в Санкт-Петербурге
Запишитесь на МРТ по телефону (812) 493-39-22 или заполните форму
Расписание приема МРТ:
ЦМРТ «Нарвский»
(812) 493-39-22
в четверг прием с 8-00 до 23-00
и воскресенье прием с 8-00 до 23-00
ул. Ивана Черных,29
МРТ аппарат 1,5 Тл
суббота :
ЦМРТ «Старая деревня»
(812) 493-39-22
прием 8-00 до 23-00
ул. Дибуновская,45
МРТ аппарат 1,5 Тл
Прием в “РНХИ им. проф. А.Л. Поленова” прекращен по техническим причинам и
перенесен в ЦМРТ
МРТ диагностика при остеопорозе
Остеопороз относится к нарушениям костного метаболизма и проявляется снижением костной плотности. Собственных клинических проявлений у остеопороза нет, его осложнением является компрессионный перелом позвонка, либо другие патологические переломы. Остеопороз может быть локальным и диффузным. Выделяют первичный остеопороз, связанный с возрастными изменениями (постменопаузальный, сенильный, ювенильный) и вторичный, связанный с различными заболеваниями.
На обычных рентгенограммах остеопороз проявляется при потере 30-50% кальция в виде разрежения трабекул, истончения кортикального слоя (особенно тел позвонков). Рентгенологические методы выявления остеопороза показывают позднюю стадию заболевания, поэтому прибегают к денситометрии – способу количественного определения гидроксиапатита. Денситометрия бывает рентгеновская ( в том числе КТ-денситометрия), гамма-лучевая и ультразвуковая. По рекомендации ВОЗ (2004) степень остеопороза оценивается в баллах методом двухэнергетической рентгеновской абсорбциометрии. При этом референтная шкала (то есть норма) отличается для разных стран и групп населения. Для постменопаузальных женщин используется Т-шкала. Для других групп населения применяется Z-шкала.
МРТ не является стандартным методом исследования при остеопорозе. Однако замечено, что при остеопорозе изменению подвержен костный мозг. Наиболее удобным для его оценки служит МРТ позвоночника. На Т1-взвешенных МРТ при остеопорозе уменьшается количество жировой ткани и появляется неоднородность сигнала от тела позвонка с очаговыми гипоинтенсивными участками (“бычий глаз”), либо диффузное однородное снижение сигнала. Т2-взвешенные МРТ менее чувствительны к потере жировой ткани, однако при одновременном подавлении сигнала от жира они показывают отек костного мозга, который может быть ранним проявлением компрессионного перелома. Применение диффузионно-взвешенных МРТ играет роль уже на поздних стадиях процесса для дифференциальной диагностики компрессионного перелома на фоне остеопороза и патологического компрессионного перелома. Для оценки остеопороза предлагались различные варианты МРТ последовательностей – внефазная, динамическое контрастирование, спектроскопия, но они не показали каких-либо преимуществ перед стандартной Т1-взвешенной МРТ.
МРТ поясничного отдела позвоночника. Т1-взвешенная сагиттальная МРТ. Очаговое исчезновение жировой ткани в костном мозге тел позвонков.
Таким образом, при МРТ можно видеть некоторые признаки остеопороза, однако они не подлежат количественной оценке и не заменяют денситометрию. При МРТ в СПб в наших клиниках мы ориентируемся на сравнение МРТ картины с показателями денситометрии.
Остеопороз позвоночника
Специалисты ЦМРТ более 15 лет специализируются на диагностике и лечении заболеваний позвоночника. Читайте подробнее на странице Лечение позвоночника.
Остеопороз позвоночника — серьезное хроническое заболевание, сопровождающееся уменьшением минеральной плотности кости. Вследствие чего развиваются патологические/компрессионные переломы при низкоэнергетической (минимальной) травматизации или в покое. Лечение остеопороза позвоночника консервативное, при вторичной форме зависит от патогенетического фактора.
Рассказывает специалист ЦМРТ
Дата публикации: 19 Мая 2021 года
Дата проверки: 30 Ноября 2021 года
Содержание статьи
Причины остеопороза позвоночника
Медиками выявлен ряд причин, влияющих на развития остеофитов: Основная причина остеопороза позвоночника — нарушение минерализации и резорбции костной ткани. Состояние может быть первичным (постменопаузальная, сенильная, ювенильная формы) и вторичным. Иногда причину установить невозможно, и говорят об идиопатической патологии. В 80-85% диагностируют первичный остеопороз позвоночника поясничного отдела у женщин: потеря костной массы ускоряется и достигает 25% от общей после наступления менопаузы. У мужчин из-за тестостерона плотность костной ткани выше, но к 75-80 годам практически у всех присутствует разряжение и ячеистость костных структур — сенильный остеопороз.
Вторичный остеопороз позвоночника (симптомы) рассматривают следствием нарушения кальциевого обмена на фоне:
Симптомы остеопороза
Снижение минеральной плотности кости без развития перелома протекает бессимптомно, поэтому остеопороз называют “безмолвной болезнью”. При внимательном к себе отношении можно заметить уменьшение роста более 4 см, формирование кифоза при остеопорозе грудного отдела позвоночника, соприкосновение ребер с тазом и другие деформации скелета.
Компрессионные переломы, сопровождающиеся уменьшением высоты тел позвонков более, чем 20%, чаще регистрируют в нижнегрудном и верхнепоясничном сегментах позвоночника. Появляются локальные боли после резкого скручивания, низкоэнергетической травмы, усиливаются при надавливании на остистые отростки пострадавшего позвонка. Остеопороз поясничного отдела позвоночника могут сопровождать тупая боль в спине, скованность движений. Некоторые возрастные пациенты жалуются на болевые ощущения в тазобедренных суставах, крестце, шее; определить, с чем связаны последние не всегда возможно. После 50-60 лет дегенеративно-дистрофические заболевания опорно-двигательного аппарата, межпозвонковые грыжи часто обнаруживают на снимках МРТ и КТ.
Стадии развития остеопороза позвоночника
На основании двухэнергетической рентгеновской денситометрии выделяют три стадии изменения плотности кости по данным Всемирной Организации Здравоохранения:
О тяжелой форме патологии свидетельствуют один или несколько переломов.
Как диагностировать
Для определения диагноза имеет значение анамнез — врачи используют опросник FRAX (fracture risk assessment tool), где перечислены состояния, способствующие остеопорозу позвоночника.
Лабораторная диагностика направлена на подтверждение соматической патологии, протекающей с метаболическими нарушениями скелета — гипогонадизма, сахарного диабета, тиреотоксикоза, генетических заболеваний и пр. При подозрении на остеопороз назначают определение:
Тесты визуализации включают:
Современные подходы к диагностике и лечению остеопороза
Рисунок 1. Микроархитектоника здоровой (слева) и остеопоретической (справа) трабекулярной кости. Методы диагностики остеопороза Денситометрия. Ультразвуковая сонография. Рентгенография. Исследование биохимических маркеров костного метаболи
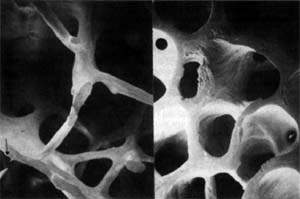 |
| Рисунок 1. Микроархитектоника здоровой (слева) и остеопоретической (справа) трабекулярной кости. |
Методы диагностики остеопороза Денситометрия. Ультразвуковая сонография. Рентгенография. Исследование биохимических маркеров костного метаболизма.
Остеопороз — это системное заболевание скелета, характеризующееся снижением костной массы и нарушением микроархитектоники костной ткани, ведущими к повышенной хрупкости костей с последующим увеличением риска их переломов (рис. 1). Помимо наиболее распространенного постменопаузального остеопороза, в настоящее время в цивилизованных странах в связи с растущей продолжительностью жизни все чаще встречается сенильный остеопороз, а также вторичный остеопороз, обусловленный различными заболеваниями (эндокринная патология, ревматические болезни, заболевания желудочно-кишечного тракта и пр.) или связанный с длительным приемом некоторых лекарственных препаратов, например кортикостероидов.
В настоящее время для диагностики остеопороза используются преимущественно неинвазивные методы, которые легковыполнимы, безопасны и могут повторяться неоднократно у одного и того же больного. К таким методам относятся рентгенографическое исследование, костная денситометрия и исследование биохимических маркеров костного метаболизма. Каждый из этих методов занимает свою нишу в диагностике заболе-вания.
С целью ранней диагностики остеопороза применяются различные технологии, объединенные под общим названием «костная денситометрия», с ее помощью можно определить минимальную плотность костной ткани (МПК), являющуюся главным критерием прочности кости. В настоящее время выделяют четыре типа и два подтипа технологий для измерения МПК:
В данном перечне отсутствует фотонная денситометрия — предшественница рентгеновской денситометрии, в последнее время используемая весьма редко.
 |
| Рисунок 2 |
Системы DXA являются наиболее изученными и широко применяются в клинической практике (рис. 2). DXA позволяет измерять МПК в центральных отделах скелета: в поясничном отделе позвоночника и в проксимальном отделе бедренной кости. В этих участках происходят наиболее тяжелые переломы. Кроме того, многие из этих приборов снабжены программой «все тело», позволяющей определить содержание минералов во всем скелете, а также исследовать мягкие ткани — мышечную и жировую. В новых модификациях приборов DXA имеется возможность латерального сканирования и морфометрического измерения позвонков,что значительно повышает информативность этого метода. Метод DXA также адаптирован для оценки состояния МПК в области периферических участков скелета, в частности в области предплечья и пяточной кости (рис. 3).
Радиографическая абсорбциометрия используется редко, поскольку требует специально оборудованного центра, где при помощи микроденситометра производится сканирование рентгеновских снимков фаланг и определяется их оптическая плотность.
 |
| Рисунок 3 |
Для определения МПК позвоночника можно использовать и QCT, которая является единственным методом, представляющим результаты исследования в трехмерном измерении. Возможность проведения измерений в поперечном сечении, заложенная в QCT, позволяет выделить этот метод среди других, так как он дает возможность дифференцированно оценивать МПК в трабекулярной и кортикальной костной ткани, фиксируя истинные значения МПК в г/см3 [1]. В отличие от DXA при QCT нет искажений МПК, связанных с тучностью пациента, а также вызванных сопутствующей патологией, например спондилоартритом и остеофитами, обызвествлением стенки аорты или участками остеосклероза, развивающимися в результате дегенеративных заболеваний или переломов позвонков. Но большие дозы облучения при QCT, а также высокая стоимость обследования ограничивают широкое применение этой технологии в диагностике остеопороза, использование ее оправданно лишь в ситуациях, требующих дифференциальной диагностики (рис. 4).
 |
| Рисунок 4 |
В последние годы активно развивается ультразвуковая сонография, которая, в отличие от рентгеновской денситометрии, позволяет обследовать другие характеристики костной ткани: SOS — скорость распространения ультразвука в кости и BUA — широковолновое рассеивание (затухание) ультразвуковой волны в исследуемом участке скелета. Эти параметры, по данным многих исследователей, отражают степень эластичности и прочности костной ткани и достаточно высоко коррелируют с МПК позвоночника и шейки бедра [2]. В настоящее время многие специалисты высказывают мнение о том, что с помощью ультразвуковой денситометрии можно предсказывать риск переломов, тем самым обосновывая ее значение как метода для скрининга. Вопрос о возможности применения этих приборов в диагностике остеопороза и оценке эффективности терапии продолжает дискутироваться.
Рентгенография довольно активно используется для диагностики остеопороза и его осложнений. Однако ее нельзя отнести к методам ранней диагностики, поскольку рентгенологические признаки остеопороза появляются тогда, когда 20 — 30% костной массы уже потеряно [3]. Наиболее сложно оценить выраженность остеопороза в позвоночнике, поскольку ни один из его рентгенологических признаков не является специфичным. Часто рентгенография позволяет выявить остеопороз лишь на поздней стадии, когда уже имеются остеопоретические переломы. Для объективной оценки степени снижения минерализации костей разработаны так называемые полуколичественные методы. В основе их лежит вычисление вертебральных, феморальных и метакарпальных индексов. Но они также не могут претендовать на достаточную точность и чувствительность при выявлении ранней стадии заболевания (остеопении), хотя успешно применяются при эпидемиологических исследованиях распространенности остеопороза в популяции [4, 5]. Таким образом, основной функцией ренгенографического метода в диагностике остеопороза является обнаружение переломов, динамическое наблюдение за появлением новых переломов и дифференциальная диагностика остеопоретических переломов от других типов деформаций позвоночника.
С помощью методов «костной денситометрии» можно судить об основных параметрах прочности костной ткани, однако эти методы не дают никакой информации об уровне костного метаболизма. Уровень формирования и резорбции костной ткани может быть оценен несколькими способами: путем измерения ферментной активности костных клеток (остеобластов и остеокластов) или определения продуктов деградации костного матрикса, которые высвобождаются в циркуляцию в процессе костного обмена (табл. 1).
Таблица 1. Биохимические маркеры костного метаболизма
маркеры
мочи
Представленные в таблице костные маркеры являются предикторами потери костной массы, переломов костей скелета и используются для мониторинга антиостеопоретической терапии. По этим биохимическим показателям можно судить об эффективности терапии, об адекватности дозы препарата и о его переносимости. Особенно полезны костные маркеры для оценки эффективности терапии в сравнительно короткие промежутки времени, когда денситометрическое исследование еще не информативно (полагают, что повторные денситометрические исследования надо выполнять не чаще одного раза в год). Уровень маркеров костного метаболизма изучался в основном у женщин постменопаузального периода. Оказалось, что уровень почти всех маркеров, за исключением IPCP, повышен и коррелирует со снижением МПК [6]. Полагают, что сочетание денситометрии и исследования биохимических маркеров костного метаболизма позволит получить более полную информацию о риске развития постменопаузального остеопороза. По мнению P. Delmas (1996) увеличение скорости костной резорбции (по оценке уровней биохимических маркеров) существенно повышает риск развития переломов независимо от исходной костной массы пациентов [7]. Это связано с тем, что хрупкость кости при остеопорозе зависит не только от МПК, но и от нарушения микроархитектоники костной ткани, выраженность которой можно оценить с помощью биохимических маркеров костной резорбции. Это предположение подтверждается данными P. Garnero et al. (1996), полученными в рамках исследования EPIDOS [6]. Доказано, что увеличение уровня СТх или свободного диоксипиридинолина на 1SD от нормы ассоциировалось с 1,3- и 1,4-кратным увеличением риска переломов шейки бедра (рис. 5).
 |
| Рисунок 5. Комбинированная оценка МПК и скрытой костной резорбции для определения риска перелома шейки бедра у пожилых. МПК определялась по критериям ВОЗ с учетом показателей ниже 2,5 SD от нормальных показателей МПК у молодых здоровых женщин (Ts core |
При этом снижение МПК шейки бедра и увеличение маркеров костной резорбции, независимо друг от друга, связаны с высоким риском переломов шейки бедра. Для оценки эффективности проводимой терапии рекомендуется исследовать биохимические маркеры через каждые три месяца после начала лечения. При исследовании биохимических маркеров необходимо принимать во внимание факторы, влияющие на воспроизводимость результатов: диета, условия хранения материала, биологические факторы (циркадные и сезонные колебания, менструальный цикл, возраст, пол, наличие сопутствующих заболеваний и т. д.).
Многолетний опыт изучения остеопороза за рубежом показывает, что ни один из существующих в настоящее время лекарственных препаратов не может надежно восстановить количество и качество кости, поэтому основной мерой в борьбе с этим заболеванием является профилактика. Профилактику остеопороза надо начинать рано и уделять особое внимание средовым факторам, влияющим на достижение пика костной массы, который наступает примерно к тридцати годам. В числе этих факторов — питание и физическая активность, адекватное поступление в организм витамина D и инсоляция. К наиболее важным периодам относятся период роста кости (юношество), беременность, лактация и перименопауза. Пик костной массы может быть значительно улучшен за счет включения в рацион продуктов с повышенным содержанием кальция (прежде всего молочные и рыбные продукты). Суточное потребление кальция должно составлять в среднем 1000 — 1500 мг, предпочтительно с пищей. Регулярные физические упражнения с весовой нагрузкой в период роста кости приводят к увеличению пика костной массы. У взрослых после достижения пика костной массы адекватное потребление кальция, постоянная физическая нагрузка и наличие регулярного менструального цикла также способствует сохранению костной массы. Профилактику остеопороза среди взрослого населения нужно проводить в «группах риска».
Проблема лечения остеопороза за рубежом изучается давно, причем особенно активно в последнее десятилетие, что связано с введением денситометрии. Однако до настоящего времени не разработаны общепринятые терапевтические программы и режимы лечения этого заболевания, что, по-видимому объясняется его многофакторной природой и сложным патогенезом. Основная цель лечебных мероприятий — сбалансирование процессов костного метаболизма и сохранение или улучшение качества жизни пациента. Для этого необходимо добиться замедления или прекращения потери костной массы; уменьшить болевой синдром в позвоночнике и периферических костях; улучшить функциональное состояние больного и предотвратить возможные падения; восстановить трудоспособность и психоэмоциональное состояние. Наряду с этиопатогенетической терапией препаратами, направленными на нормализацию процессов ремоделирования костной ткани и на сохранение минерального гомеостаза, применяется и симптоматическая терапия, включающая в себя диету с повышенным содержанием солей кальция и фосфора, нестероидные противовоспалительные средства, анальгетики, миорелаксанты, которые позволяют уменьшить болевой синдром, мышечное напряжение и тем самым расширить двигательную активность пациента и ускорить начало реабилитационных мероприятий.
Реабилитация подразумевает лечебную физкультуру, ношение корсетов, плавание, курсы легкого массажа.
Все препараты для лечения остеопороза можно разделить на три группы:
В этиопатогенетической терапии остеопороза предпочтение отдается группе препаратов, подавляющих резорбцию костной ткани, вследствие их более высокой эффективности и сравнительно небольшого побочного действия.
В целом терапия остеопороза должна быть комплексной и проводить ее следует длительно в виде непрерывного или курсового лечения. Поскольку в настоящее время нет идеального препарата для лечения остеопороза, перспективна комбинированная терапия, в которой сочетаются препараты с различным механизмом действия, что позволяет потенцировать их антиостеопоретическое действие, снизить частоту и выраженность побочных эффектов.
| Профилактика остеопороза заключается в сбалансированном питании, физической активности, и адекватном поступлении в организм витамина D |
При комбинированной терапии лекарственные средства назначают одновременно или последовательно. Их выбор осуществляется индивидуально для каждого больного в зависимости от формы остеопороза, скорости костного обмена, тяжести клинического течения, сопутствующих заболеваний. Основным критерием эффективности любого антиостеопоретического средства является снижение частоты переломов, однако в каждом конкретном случае надо ориентироваться в первую очередь на показатели МПК по данным костной денситометрии и на биохимические маркеры костного обмена. Увеличение МПК более чем на 1% и нормализация биохимических показателей, если они были изменены, свидетельствуют об эффективности проводимой терапии. Учитываться должна и положительная динамика клинической картины: уменьшение болевого синдрома, повышение функциональной активности.
Таким образом, в настоящее время имеется довольно большой выбор диагностических методов, позволяющих установить диагноз остеопороза на разных стадиях, а также эффективных лекарственных препаратов, влияющих на различные звенья патогенеза остеопороза, способных уменьшить или купировать клинически выраженные симптомы заболевания, а также предупредить развитие переломов.