Как выглядит лимфома на узи
Как выглядит лимфома на узи
1. Аббревиатуры:
• Лимфома Ходжкина (ЛХ):
о Классическая лимфома Ходжкина (КЛХ)
о Нодулярная лимфома Ходжкина с преобладанием лимфоцитов (НЛХ)
2. Синоним:
• Болезнь Ходжкина
3. Определения:
• Лимфома Ходжкина: классическая или нодулярная с преобладанием лимфоцитов:
о Характеризуется наличием клеток Рид-Штернберга
• Классическая лимфома Ходжкина: наиболее распространенная форма
1. Общая характеристика:
• Лучший диагностический критерий:
о Молодой пациент с лихорадкой и шейной лимфаденопатией
• Локализация:
о Чаще всего поражены лимфоузлы шеи и средостения:
— Поражаются смежные группы лимфоузлов
о В редких случаях поражается кольцо Пирогова-Вальдейера или другие части шеи (внеузловая локализация 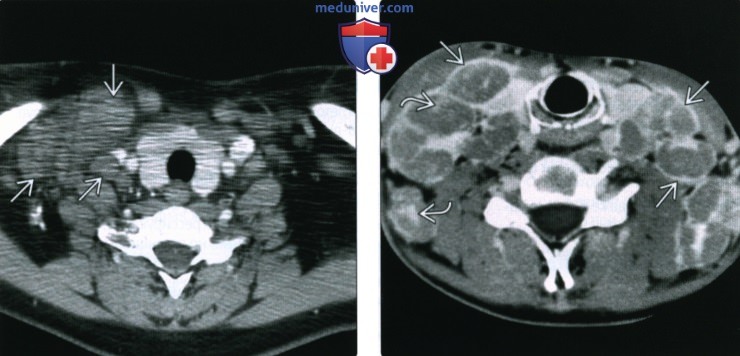
(Справа) КТ с КУ, аксиальная проекция, другой пациент. Множественное увеличение шейных лимфоузлов с обеих сторон. Узлы изоинтенсивны мышечной ткани, тем не менее, имеется необычное накопление контраста по периферии с умеренным накоплением контраста в центре узла.
2. КТ при ходжкинской лимфоме лимфатических узлов:
• КТ без контрастирования:
о Однородные дольчатые округлые образования
о Кальцификаты встречаются редко (за исключением уже пролеченных больных)
• КТ с контрастированием:
о Накопление контраста вариабельно
о Возможно наличие участков некроза (центр узла с низкой плотностью)
3. МРТ при ходжкинской лимфоме лимфатических узлов:
• Т1ВИ:
о Увеличенные лимфоузлы с изо- или гипоинтенсивным сигналом
• Т2ВИ:
о Гиперинтенсивный относительно мышц сигнал
• Т1ВИ с контрастированием:
о Вариабельно накапливают контраст, обычно равномерно
4. УЗИ при ходжкинской лимфоме лимфатических узлов:
• Серошкальное УЗИ:
о Крупные лимфоузлы с четкими контурами с однородным гипоэхогенным сигналом
• Энергетическая допплерография:
о Повышение кровотока в центре и по периферии
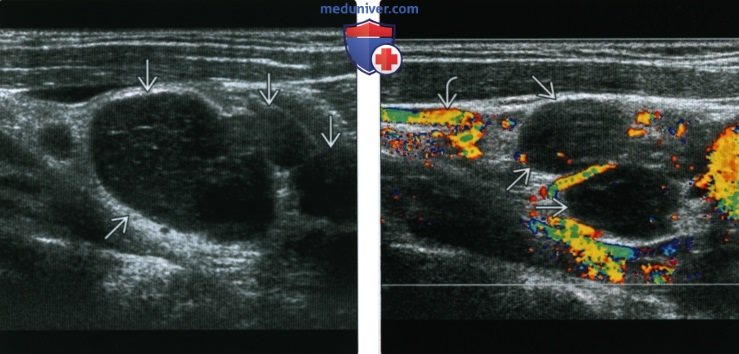
(Справа) Энергетическая допплерография, частичное сдавливание вен со снижением в них кровотока. Лимфоузлы увеличены, округлые, солидные. 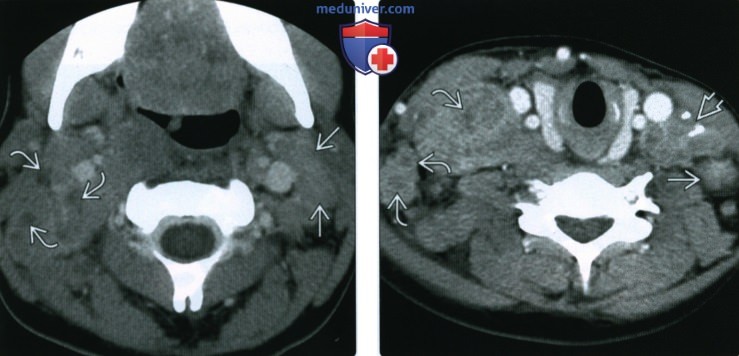
(Справа) КТ с КУ, аксиальный срез уровнем ниже. Дополнительные однородные и неоднородные солидные лимфоузлы. Локальные кальцификаты для лимфомы Ходжкина нехарактерны. Вероятно, они расположены на месте лимфоузлов, по поводу которых пациенту проводилась химиолучевая терапия 18 месяцами ранее.
в) Дифференциальная диагностика ходжкинской лимфомы лимфатических узлов:
1. Реактивная аденопатия:
• Множественные узлы, не такие крупные, как при неходжкинской лимфоме
2. Метастазы дифференцированного рака щитовидной железы:
• Чаще в нижней части шеи и в верхнем средостении
• Лимфоузлы средостения обычно не достигают больших размеров
3. Неходжкинская лифмома лимфоузлов:
• Только по данным визуализации дифференцировать ходжкинскую лимфому от неходжкинской невозможно
• Для неходжкинской лимфомы более характерно внеузловое распространение (30%)
4. Метастазы плоскоклеточного рака:
• Центральный некроз, внеузловое распространение
• Первичный очаг обычно уже известен
1. Общая характеристика:
• Этиология:
о Неизвестна
о До 50% положительны на вирус Эпштейна-Барр (+):
— Почти 100% ВИЧ-ассоциированных лимфом положительны на вирус Эппштейн-Барр
• Генетика:
о Наследственность:
— Риск у братьев и сестер выше в 2-9 раз
• Сопутствующие нарушения:
о Встречаемость выше у ВИЧ-положительных лиц, тем не менее, не обязательно встречается у больных со СПИД:
— Более агрессивная, прогноз неблагоприятный
2. Стадирование, классификация ходжкинской лимфомы лимфатических узлов:
• Оптимально использование классификации (ВОЗ):
о Основана на патоморфологическом исследовании
о Лимфома Ходжкина подразделяется на классическую (95%) или узелковую с преобладанием лимфоцитов (5%)
• Система Анн-Арбор используется для клинического стадирования, определения тактики лечения и прогноза:
о Основана на локализации и клинике
3. Макроскопические и хирургические особенности:
• Узлы плотные, эластичные
• Для постановки диагноза используется навигируемая толстоигольная биопсия, которая также позволяет избежать лимфаденэктомии
4. Микроскопия:
• Клетки Рид-Штернберга = многоядерные гигантские клетки; опухолевая пролиферация клеток из клона В-лимфоцитов:
о Крупные лимфоциты с более чем однм ядром
• Большую часть опухоли составляют реактивные воспалительные клетки, а не опухолевые
• Узелковая форма:
о Клеток Рид-Штернберга мало или нет, лимфоциты и гистиоциты в виде «попкорна»
д) Клинические особенности:
1. Проявления:
• Типичные признаки/симптомы:
о Безболезненные, крупные, «каучуковые» лимфоузлы
о У 25-40% имеются В-симптомы
— Лихорадка, ночной гипергидроз, > 10% потеря веса
о При узелковой форме В-симптомы или экстранодальное распространение встречаются редко
— Обычно обнаруживается на ранней стадии (I, II)
• Другие признаки/симптомы: о Утомляемость, зуд, анемия
о При поражении лимфоузлов средостения пациента могут беспокоить кашель, одышка, боли в грудной клетке
о У 25% больных отмечается лихорадка Пеля-Эбштейна:
1-2 недели высокой лихорадки, 1-2 недели нормальной температуры
о У 10% больных прием алкоголя сопровождается болью в пораженных лимфоузлах:
— Редкий симптом, патогномоничный для лимфомы Ходжкина
• Клиническая картина:
о Пациент 20 лет с увеличивающимися в размерах болезненными образованиями на шее ± симптомы группы В
2. Демография:
• Возраст:
о Медианный возраст = 27 лет
о Классическая лимфома: пик 20-24 года; второй меньший пик >50 лет
о Нодулярная лимфома: чаще всего в детском возрасте и на четвертом десятилетии жизни
• Пол:
о М>Ж
• Национальность:
о 14% всех лимфом
о Вирус Эпштейна-Барр и мононуклеоз несколько повышают риск возникновения лимфомы Ходжкина
3. Течение и прогноз:
• Потенциально излечимое заболевание:
о Большинство рецидивов происходят в течение трех лет после лечения
• Пятилетняя выживаемость: стадия I-III (>85%)
• Пятилетняя выживаемость: стадия IV (80%)
• Общая 15-летняя выживаемость (68%)
• Неблагоприятные прогностические факторы:
о Крупные узлы в средостении, возраст старше 50 лет, повышение СОЭ, лейкоцитоз, эритропения, > 4 пораженных участков
• Узелковая форма обычно обнаруживается на I, II стадиях, ведет себя как неходжкинская лимфома низкой степени злокачественности
4. Лечение:
• Химиотерапия, лучевая терапия, их сочетание
• Для снижения долгосрочной токсичности разрабатываются новые схемы лечения:
о Поскольку клеток Рид-Штернберга относительно немного, их возможно поражать прицельно
• Химиотерапия:
о Стандартная схема АБВД (адриамицин, блеомицин, винбластин, дакарбазин)
• Лучевая терапия:
о 30-45 Гр на пораженные узлы и смежные цепи
• Ранняя стадия классической лимфомы: Химиолучевая терапия (АБВД + лучевая терапия)
• Ранняя стадия узелковой лимфомы: лучевая терапия
• Поздние стадии классической лимфомы: высокие дозы химиотерапии + лучевая терапия
• Рецидивы: высокие дозы химиотерапии + трансплантация костного мозга
е) Диагностическая памятка:
1. Следует учесть:
• Остаточные образования, сохраняющиеся после лечения, далеко не всегда говорят о наличии активной формы заболевания:
о ПЭТ позволяет дифференцировать неактивный рубец, появившийся после лечения, от остаточной опухоли
2. Советы по интерпретации изображений:
• КТ и ПЭТ являются основными методами стадирования при лимфоме Ходжкина
о После биопсии лимфоузла ± биопсии костного мозга
• При помощи одних методов визуализации дифференцировать лимфому Ходжкина от неходжкинской лимфомы невозможно: о Шейная лимфаденопатия часто встречается при обоих заболеваниях
о Лимфома Ходжкина встречается реже, внеузловое распространение не характерно
о Лимфома Ходжкина чаще встречается у лиц молодого возраста
ж) Список использованной литературы:
1. Skelton Е et al: Image-guided core needle biopsy in the diagnosis of malignant lymphoma. EurJ Surg Oncol. 41(7):852-8, 2015
2. Chiaravalloti A et al: Initial staging of Hodgkin’s disease: role of contrastenhanced 18F FDG PET/CT. Medicine (Baltimore). 93(8):e50, 2014
Редактор: Искандер Милевски. Дата публикации: 20.1.2021
Что такое лимфома? Причины возникновения, диагностику и методы лечения разберем в статье доктора Михайличенко В. Ю., хирурга со стажем в 20 лет.
Определение болезни. Причины заболевания
Лимфомы — это заболевания, для которых характерен первичный локальный злокачественный опухолевый рост, исходящий преимущественно из внекостномозговой лимфоидной ткани. В отличие от лейкозов с первичным поражением костного мозга и лейкемическими нарушениями периферической крови, лимфомы возникают в лимфатических узлах и проникают в окружающие ткани. При этом в костном мозге долгое время опухолевые клетки не образуются.
Краткое содержание статьи — в видео:
Лимфомы подразделяются на две большие группы:
Ходжкинские лимфомы встречаются в 40 % случаев, а неходжкинские — в 60 %. Единственный достоверный дифференциальный признак ходжкинских лимфом в отличие от неходжкинских — морфологическое исследование, при котором находят специфические для болезни Ходжкина клетки Березовского — Штернберга — Рида. В дальнейшем для уточнения диагноза проводят иммуногистохимическое исследование.
В структуре онкологических заболеваний Российской Федерации лимфома Ходжкина занимает 9-10 место. Мужчины болеют чаще женщин, городские жители — чаще сельских.
Отмечено два пика заболеваемость лимфомой Ходжкина у взрослых:
Вероятно, первый пик связан с увеличением пролиферативного потенциала клеток (способностью к делению), а второй пик — с ослаблением иммунного контроля.
Причины появления лимфом до конца не изучены, существуют особенности течения заболевания у детей и на фоне иммунодефицита (например, ВИЧ).
Симптомы лимфомы
Первые симптомы заболевания:
Первые признаки заболевания совпадают с клинической картиной ОРВИ или ОРЗ.
В течение нескольких недель происходят следующие изменения:
Как правило, увеличенные лимфатические узлы воспалительного характера болезненные при пальпации, плотно-эластичные, часто спаянные с гиперемированной кожей. Напротив, лимфоузлы при лимфоме плотные и абсолютно безболезненные.
При онкологическом заболевании увеличенный лимфатический узел может быть проявлением метастаза. Учитывая, что лимфатический узел является фильтром, который «вылавливает» инфекцию или опухолевые клетки, его увеличение сигнализирует о присутствии патологии и требует внимательного отношения со стороны больного. Изначально может увеличиваться один лимфатический узел и группа регионарных, но может и присутствовать и генерализованное увеличение лимфатических узлов.
Обширное разрастание опухоли в забрюшинном пространстве и брыжейке кишки приводит к кишечной непроходимости, отсутствию мочи с развитием гидронефроза. Соответственно локализация опухолевых клеток в селезёнке приведёт к увеличению селезёнки в размерах и боли в левом подреберье за счёт перерастяжения капсулы селезёнки.
Патогенез лимфомы
Патогенез лимфомы Ходжкина и неходжкинских лимфом различаются. При лимфоме Ходжкина лимфоидное новообразование появляется в одном лимфатическом узле или в цепочке лимфоузлов и изначально распространяется в пределах смежных лимфатических узлов. Неходжкинские лимфомы, как правило, возникают вне узлов и распространяются непредсказуемо.
Патогенез лимфомы Ходжкина
Выдвигаются различные теории происхождения лимфомы Ходжкина, основные из них:
Патогенез неходжкинской лимфомы
Доказанной теории возникновения НХЛ нет. Отмечается повышенное число заболевших среди следующих пациентов:
Таким образом, лимфомы возникают после сильной встряски иммунной системы с последующим её дисбалансом в виде бласттрансформации. При бласттрансформации по неизвестным причинам не происходит трансформация клеток во взрослый фенотип. Это приводит к большому неконтролируемому образованию бластов, что и является началом опухолевого роста.
Классификация и стадии развития лимфомы
Стадия I. Характеризуется поражением опухолевыми клетками лимфатических узлов одного региона (регионарное поражение). Допускается поражение одного лимфатического узла из другой регионарной группы, тогда к стадии I добавляется литера «Е».
Стадия II. Для второй стадии характерно поражение не менее двух лимфатических зон выше или ниже диафрагмы — это могут быть поражённые лимфатические узлы разных регионов, например шейных и подмышечных, узлов средостения и шейных и т. д. Добавление в классификации литеры «Е» происходит при поражении экстралимфатических тканей (печени, селезёнки, костного мозга) и/или органа по ту же сторону диафрагмы.
Стадия III. Поражение лимфатических узлов по обе стороны диафрагмы, например паховых и шейных, паховых и лимфатических узлов средостения. Номенклатура опухоли подразумевает чёткое определение экстранодальных поражений (поражение опухолевыми клетками вне лимфатических узлов):
Стадия IV. Множественное поражение лимфатических узлов в различных зонах организма человека или поражение экстралимфатических органов (одного или несколько). При этом лимфатические узлы могут быть как поражены, так нет.
Обязательным в классификации является оценка общего состояния пациента:
Осложнения лимфомы
| Статус | Определение |
|---|---|
| 0 | Физическая активность больного не отличается от активности до заболевания, пациент ведёт себя как абсолютно здоровый человек |
| 1 | Физическая активность снижена, но пациент сам передвигается и в состоянии выполнять не интенсивные физические нагрузки и заниматься лёгкими видами физической работы и умственным трудом |
| 2 | Физическая активность снижена, появляется утомляемость, но пациент способен самостоятельно передвигаться и обслуживать себя. Усталость компенсируется постельным режимом, которое занимает не более половины светлого времени суток |
| 3 | Физическая активность значительно снижена, пациент не способен полностью обслуживать себя в домашних условиях. Утомляемость вынуждает пациента более половины суток проводить в постели |
| 4 | Самая тяжёлая категория больных, они полностью обездвижены и постоянно находятся в постели или в сидячем положении, не могут себя обслуживать. Минимальная физическая нагрузка моментально истощает их, с пациентами невозможна длительная продуктивная коммуникация |
Осложнения при лимфоме Ходжкина:
Осложнения при неходжкинской лимфоме схожи, но есть некоторые особенности:
Диагностика лимфомы
Как правило, при отсутствии системных проявлений заболевания и увеличении одного или нескольких лимфатических узлов применяют антибиотики. Если картина не меняется, необходимо выполнить ряд дополнительных обследований (рентген грудной клетки, КТ, УЗИ) и пункционную биопсию. Достоверный диагноз лимфомы можно поставить только на основании гистологии, полученной при биопсии лимфатического узла. Наиболее информативный способ — это забор изменённого лимфатического узла. Для определения подвида лимфомы и назначения химиотерапии необходимо провести полное морфологическое исследование с обязательным иммуногистохимическим анализом.
Перед взятием биопсии, помимо стандартного клинического обследования, необходимо исключить следующие факторы, влияющие на изменение лимфоузлов:
Диагноз ставится только по результатам гистологического исследования поражённого лимфатического узла. Анализ проводят методом аспирационной биопсии (забор взвеси клеток). Для этого под новокаином трепан-иглой (режущая игла, оснащённая пункционным пистолетом) берут столбик ткани поражённого органа, затем окрашивают и изучают под микроскопом.
Для постановки диагноза пользуются последней версией МКБ (Международная классификация болезней) с учётом стадийности, которая оценивает не только распространение опухоли по лимфатическим узлам и тканям за пределами лимфатической системы, но и общее состояние больного.
Также для диагностики лимфом применяют лучевые методы:
Визуализация лимфатических узлов и интерпретация полученных результатов во многом зависят от оборудования и специалиста, который проводит обследование. Для оценки динамики лечения лучше наблюдаться в одном медицинском центре и у того же специалиста. Это поможет уменьшить погрешность техники и влияние человеческого фактора.
Лечение лимфомы
При увеличенных лимфатических узлах категорически запрещено заниматься самолечением. Прогревать лимфоузлы нельзя, так как это может привести к распространению инфекции или генерализации опухолевого процесса. Также нельзя прикладывать лёд — это только усилит воспаление и ухудшит общее состояние пациента.
В настоящее время разрабатываются молекулярно-генетические исследования опухолевых клеток, типирование, создание специфических сывороток и вакцин против каждого вида опухоли индивидуально для каждого пациента, но это медицина будущего и доступна пока единичным медицинским центрам.
Клинические рекомендации по определению эффективности лечения [4] [5]
Эффективность лечения следует оценивать после 2-3 курсов химиотерапии при сохранении стабильной клинической картины не менее двух недель. С помощью УЗИ, КТ, МРТ или ПЭТ оценивают:
Также проводят иммуногистохимическое исследование костного мозга для верификации опухолевых клеток. В зависимости от полученных данных, эффективность лечения расценивают как:
Эффективность терапии также оценивают в середине лечения с учётом размеров лимфатических узлов, количество поражённых лимфоузлов, размеров селезёнки, результата пункции костного мозга.
В литературе последних лет [11] [12] появились исследования о прогностическом значении микроРНК (малые некодирующие молекулы РНК) и других маркеров, позволяющих на ранних стадиях и после курса лечения определить возможность рецидива. Эти современные маркеры являются наиболее чувствительными методами, но пока находятся на стадии клинических испытаний.
Прогноз. Профилактика
Прогноз при лимфоме Ходжкина зависит от формы и стадии заболевания:
Хорошо выздоравливают молодые пациенты, особенно на ранних стадиях заболевания.
Неходжкинские лимфомы на ранних стадиях имеют относительно хороший прогноз. Современная терапия позволяет добиться более чем десятилетней выживаемости на ранних стадиях, но поздние стадии заболевания фактически не лечатся и приводят к смерти.
| Международный прогностический индекс (МПИ): | ||
|---|---|---|
| Параметр | Благоприятный | Неблагоприятный |
| Возраст, годы | ≤60 | >60 |
| Общее состояние по шкале ECOG | 0-1 | 2-4 |
| Уровень ЛДГ в сыворотке | Нормальный | Повышен |
| Число экстранодальных очагов поражения | ≤1 | >1 |
| Стадия Ann Arbor | I-II | III-IV |
В правой колонке таблицы представлены значения, характерные для неблагоприятного течения заболевания. Если каждый параметр принять за единицу, то рассчитывается МПИ следующим образом:
При достижении полной ремиссии регулярно проводится осмотр и опрос пациента, лабораторные исследования, рентгенологический контроль органов грудной клетки, УЗИ брюшной полости и периферических лимфатических коллекторов. Частота обследования:
После проведённой химио- и лучевой терапии необходимо проверять функции щитовидной и молочных желёз.
Методов профилактики лимфомы в настоящее время не существует, поскольку до конца не изучены этиологические факторы, ведущие к развитию заболевания.
Ультразвуковая диагностика злокачественного поражения периферических лимфатических узлов
Н.А. САВЕЛЬЕВА
Казанская государственная медицинская академия МЗ РФ, 420012, г. Казань, ул. Бутлерова, д. 36
Республиканский клинический онкологический диспансер МЗ РТ, 420029, г. Казань, ул. Сибирский Тракт, д. 29
Савельева Наталия Александровна — кандидат медицинских наук, ассистент кафедры ультразвуковой диагностики КГМА, заведующая отделением ультразвуковой диагностики РКОД МЗ РТ, тел. (843) 525-72-12, e-mail: n_savelieva@mail.ru
В статье представлены результаты ультразвукового исследования 152 пациентов с подозрением на злокачественные и метастатические процессы в регионарных лимфатических узлах. Описаны ультразвуковые признаки злокачественных и метастатических изменений в лимфоузлах, а также ультразвуковая картина, наблюдаемая при лимфаденитах и исследовании неизмененных лимфоузлов. Произведена оценка возможностей ультразвукового метода диагностики в выявлении злокачественных процессов в регионарных лимфоузлах, определены его роль и место в диагностическом алгоритме.
Ключевые слова: ультразвуковое исследование, лимфоузлы, онкология, метастазы.
N.A. SAVELYEVA
Kazan State Medical Academy, 36 Butlerova St., Kazan, Russian Federation 420012
Republican Clinical Oncologic Dispensary of the Ministry of Health of the Republic of Tatarstan, 29 Sibirskiy Trakt St., Kazan, Russian Federation 420029
Ultrasound diagnosis of malignant lesion of peripheral lymph nodes
Savelyeva N.A. — Candidate of Medical Science, Assistant of the Department of Ultrasound Diagnosis of Kazan State Medical Academy, Head of the Department of Ultrasound Diagnosis of Republican Clinical Oncologic Dispensary, tel. (843) 525-72-12, e-mail: n_savelieva@mail.ru
The article gives the results of the ultrasound investigation of 152 patients with suspected malignant and metastatic processes in regional lymph nodes. Ultrasound signs of malignant and metastatic changes in the lymph nodes are described, as well as ultrasound picture observed in case of lymphadenitis and in the study of unmodified lymph nodes. There was made appraisal of capabilities of ultrasound diagnostic method in identifying malignant processes in regional lymph nodes, defined its role and place in the diagnostic algorithm.
Key words: ultrasound investigation, lymph nodes, oncology, metastases.
При определении лечебной тактики и прогноза течения заболевания у онкологических больных решающее значение имеет оценка состояния зон регионального оттока. Целенаправленный поиск метастатически измененных лимфатических узлов (ЛУ) при злокачественных новообразованиях различных локализаций требует знаний о путях лимфооттока. Информация о локализации и количестве измененных ЛУ позволяет определить стадию опухолевого процесса [1].
Выявить метастатически измененные периферические ЛУ пальпаторно не всегда возможно. Также не всегда пальпируются пораженные ЛУ при злокачественных лимфопролиферативных заболеваниях (лимфогранулематоз, лимфомы, лейкемия). Одним из ведущих методов диагностики патологии лимфатических узлов является ультразвуковое исследование (УЗИ). Точность УЗИ в выявлении измененных ЛУ различна, она во многом зависит от локализации ЛУ, качества аппаратуры, а также опыта исследователя. Для окончательного определения природы увеличения ЛУ необходимо получение цитологического и гистологического заключений.
Несмотря на то, что с помощью УЗИ невозможно получить морфологическую верификацию, на основании ряда ультразвуковых признаков можно заподозрить наличие метастазов и злокачественных процессов в регионарных ЛУ, планировать дальнейшие диагностические и лечебные мероприятия.
Проблема дифференциальной диагностики лимфаденопатий в настоящее время является весьма актуальной, но еще далека от разрешения. Актуальность данной темы исследования обусловлена многообразием нозологических форм, сопровождающихся лимфопролиферативным синдромом, а также сложностью дифференциальной диагностики доброкачественных и злокачественных лимфаденопатий [2].
Цель работы — оценка возможностей ультразвукового метода диагностики в выявлении злокачественных процессов в регионарных ЛУ с определением его роли и места в диагностическом алгоритме.
Материалы и методы
Были обследованы 152 пациентов в возрасте от 18 до 79 лет на догоспитальном этапе, с подозрением на метастатические и злокачественные процессы в периферических лимфатических узлах. УЗИ периферических лимфоузлов проводилось с использованием высокочастотных линейных датчиков с частотой 7,5-12 МГц. Крупные конгломераты лимфоузлов оценивались с применением конвексных датчиков с частотой 3-5 МГц.
Проводились исследования лимфатических узлов области головы и шеи (глубокие шейные, заднего треугольника, надключичные, подбородочные, подчелюстные, околоушные), подмышечных и пахово-бедренных областей. Исследование периферических узлов начиналось в стандартном В-режиме. Затем в режиме цветового и энергетического допплеровского картирования (ЦДК и ЭД) оценивался характер кровотока в лимфатических узлах.
Рисунок 1.
Неизмененный паховый лимфатический узел
Ультразвуковыми критериями нормального (неизмененного) состояния лимфоузлов (рис. 1) считались 4:
Заключения ультразвуковых исследований сопоставлялись с результатами операционных вмешательств, данными цитологических и гистологических исследований.
Результаты исследования
У 127 (83,6%) пациентов при проведении ультразвуковых исследований были выявлены подозрительные на злокачественное поражение лимфатические узлы. В 69 (45,4%) случаях подозревалась злокачественная лимфома. Визуализировались множественные увеличенные периферические лимфатические узлы нескольких зон, многие из них были спаяны между собой (рис. 2).
Рисунок 2.
Лимфоузлы шеи при лимфогранулематозе

Преобладала округлая форма лимфоузлов, П/ПЗ 2,0; 17,3% — неправильную форму в виде конгломератов. У 24 (41,4%) пациентов были выявлены единичные измененные лимфоузлы; у 34 (58,6%) — множественные. У 79,3% лимфоузлов отсутствовала дифференциация на кору и ворота; у 20,7% — ворота определялись в виде мелкого гиперэхогенного включения. 70,8% лимфатических узлов были гипоэхогенными (рис. 3); 12% — анэхогенными; 17,2% — неоднородную структуру с участками повышенной и пониженной эхогенности, с жидкостными включениями и кальцинатами (рис. 4).
Рисунок 3.
Метастазы в лимфоузлы шеи при раке щитовидной железы
Рисунок 4.
Метастатаз солидно-жидкостного строения в лимфоузле шеи
В 31% случаев лимфатические узлы имели неровные, размытые контуры, что расценивалось как признак инвазии в окружающие ткани. В режиме цветового допплеровского картирования в 17,2% случаев визуализировались проникающие сосуды, выходящие за пределы пораженного лимфатического узла в окружающие ткани, что расценивалось как дополнительный признак инвазии. В 10,3% случаев была заподозрена инвазия в прилежащие сосуды, так как отсутствовала граница между сосудистой стенкой и пораженным лимфатическим узлом. При оценке кровотока в 75,9% пораженных ЛУ регистрировался смешанный тип.
В 25 (16,4%) случаях по данным эхографии злокачественное поражение ЛУ отсутствовало. У 24 пациентов увеличенные ЛУ имели овальную форму, П/ПЗ>2,0, структура их была не изменена, сохранена дифференциация на кору и ворота, эхоструктура была однородной, отсутствовали признаки инвазии (рис. 5). В допплеровских режимах в 76% случаев определялся интенсивный кровоток в области ворот. Гиперплазия ЛУ при отсутствии их структурных изменений трактовалась как реактивный лимфаденит.
Рисунок 5.
Гиперплазированный паховый лимфатический узел
У одного пациента в подмышечной области визуализировался конгломерат ЛУ с размытыми контурами, неправильной формы, дифференциация на кору и ворота отсутствовала. По данным УЗИ, данный конгломерат напоминал метастатические ЛУ с инфильтрацией окружающей клетчатки. Однако кожа над конгломератом была гиперемирована, повышенной температуры, болезненная при пальпации, клинические исследования указывали на наличие воспалительного процесса. Поэтому, опираясь на клинические признаки, был заподозрен острый лимфаденит с развитием периаденита (рис. 6). В результате адекватной противовоспалительной терапии он благополучно разрешился.
Рисунок 6.
Острый лимфаденит с развитием периаденита подмышечной области
При сравнении с результатами операций и патоморфологических исследований, точные ультразвуковые данные составили 91,5%. 4 случая были ложноотрицательными (не было выявлено злокачественное поражение), 7 — ложноположительными (ошибочное заключение о злокачественном поражении). В двух случаях было установлено ошибочное заключение о наличии инвазии в сосуды шеи.
Обсуждение
Таким образом, с помощью ультразвукового метода диагностики в большинстве случаев (139 из 152) удалось правильно определить наличие или отсутствие злокачественных и метастатических изменений ЛУ, дифференцировать злокачественные и воспалительные процессы, выявить признаки инвазии. Однако без учета клинических показателей, не всегда возможно было дать верное ультразвуковое заключение. В 13 случаях ультразвуковое заключение было ошибочным. Поэтому все данные ультразвуковых исследований периферических ЛУ должны сопоставляться с клинической картиной и подтверждаться морфологическими исследованиями.
Заключение
Ультразвуковое исследование является высокоинформативным диагностическим методом скрининга на наличие патологии периферических ЛУ, в большинстве случаев позволяющим предположить наличие в них злокачественных и метастатических процессов. Ввиду своей доступности и безвредности ультразвуковой метод может многократно использоваться при наблюдении за состоянием ЛУ в динамике при проведении дифференциальной диагностики между злокачественными и доброкачественными лимфаденопатиями. Выявление при проведении ультразвукового исследования подозрительных на злокачественное и метастатическое поражение ЛУ является показанием к проведению инвазивных методов диагностики с морфологическими исследованиями.
1. Трофимова Е.Ю. Ультразвуковое исследование лимфатических узлов // SonoAce-Ultrasound. — 2008. — № 18. — P. 59-64.
2. Аббасова Е.В. Роль эхографии в дифференциальной диагностике злокачественных и доброкачественных лимфаденопатий: автореф. дис. … канд. мед. наук. — М., 2005. — 32 с.
3. Хайт Г.Я., Сохач А.Я., Павлюк Н.Н. Ультразвуковое исследование при заболеваниях органов брюшной полости и забрюшинного пространства. Методическое пособие. — Ставрополь: СтГМА, 2006. — 223 с.
4. Чиссов В.И., Трофимова Е.Ю. Ультразвуковое исследование лимфатических узлов в онкологии. Практическое руководство. — М.: Стром, 2003. — 109 с.
5. Esen G. Ultrasound of superficial lymph nodes // Eur J Radiology. — 2006. — Vol. 58, Issue 3. — P. 345-359.
1. Trofimova E.Yu. Ultrasound examination of lymph nodes. SonoAce-Ultrasound, 2008, no. 18, pp. 59-64 (in Russ.).
2. Abbasova E.V. Rol’ ekhografii v differentsial’noy diagnostike zlokachestvennykh i dobrokachestvennykh limfadenopatiy: avtoref. dis. … kand. med. nauk [The role of sonography in the differential diagnosis of malignant and benign lymphadenopathy. Synopsis of diss. PhD med. sci.]. Moscow, 2005. 32 p.
3. Khayt G.Ya., Sokhach A.Ya., Pavlyuk N.N. Ul’trazvukovoe issledovanie pri zabolevaniyakh organov bryushnoy polosti i zabryushinnogo prostranstva. Metodicheskoe posobie [Ultrasound examination in diseases of the abdominal cavity and retroperitoneal space. Toolkit]. Stavropol: StGMA, 2006. 223 p.
4. Chissov V.I., Trofimova E.Yu. Ul’trazvukovoe issledovanie limfaticheskikh uzlov v onkologii. Prakticheskoe rukovodstvo [Ultrasound examination of the lymph nodes in oncology. A practical guide]. Moscow: Strom, 2003. 109 p.
5. Esen G. Ultrasound of superficial lymph nodes. Eur J Radiology, 2006, vol. 58, issue 3, pp. 345-359.










