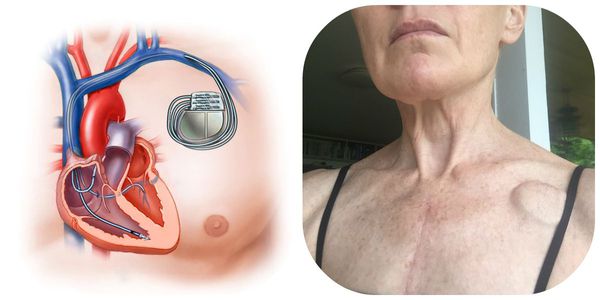
Как выглядит блокада на экг
Как выглядит блокада на экг
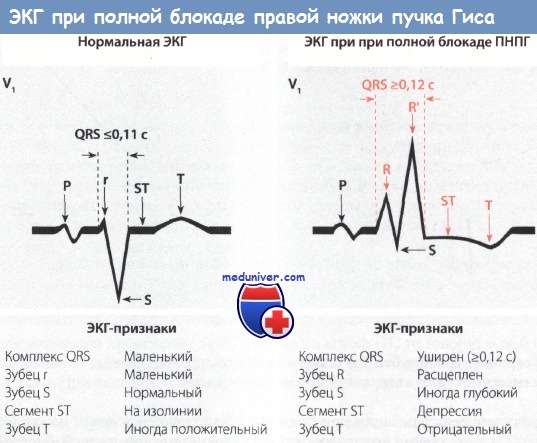
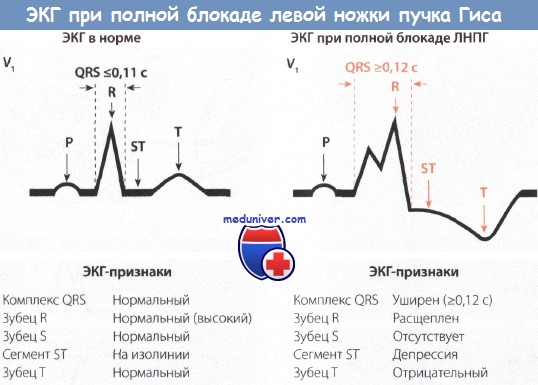
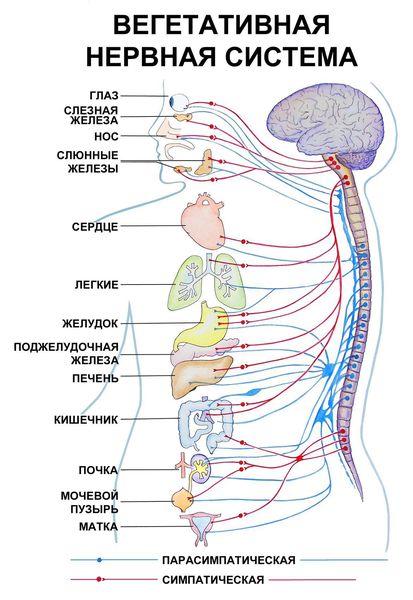
Вслед за возбуждением предсердий происходит возбуждение желудочков. Из-за незначительной задержки его в АВ-узле желудочки сокращаются не одновременно с предсердиями, а после небольшого интервала. Желудочки сокращаются в результате проведения возбуждения к ним через правую и левую ножки пучка Гиса (ПГ) (левый и правый пучки Тавары). Процесс распространения возбуждения в норме длится 0,07-0,1 с и не превышает 0,11 с.
При блокаде ножки пучка Гиса (ПГ) на ЭКГ отмечается, прежде всего, уширение комплекса QRS (более 0,11 с), так как возбуждение желудочков в этом случае длится дольше, чем в норме.
Если нарушено проведение возбуждения по ножке пучка Гиса (ПГ), то говорят о ее блокаде. Однако полное нарушение проведения по ножке при блокаде необязательно. При частичном поражении ножки пучка Гиса (ПГ) блокада является неполной.
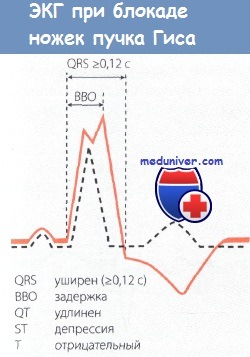
сплошная красная линия: ЭКГ при блокаде ножки ПГ.
Блокада пучка Гиса (ПГ) представляет собой феномен, который можно выявить только при помощи электрокардиографии. К наиболее часто наблюдаемым типам блокады ножек пучка Гиса (ПГ), которые необходимо уметь диагностировать, относятся полная блокада правой ножки пучка Гиса (ПНПГ) (блокада Вильсона), неполная блокада правой ножки пучка Гиса (ПНПГ) и полная блокада левой ножки пучка Гиса (ЛНПГ).
Другие типы блокады, в частности неполная блокада левой ножки пучка Гиса (ЛНПГ), будут кратко рассмотрены в конце главы, так как они встречаются редко и клиническое значение их невелико.
При полной блокаде ножек пучка Гиса (ПГ) на ЭКГ выявляют следующие изменения:
• Реполяризация желудочков оказывается нарушенной, что проявляется депрессией сегмента ST и отрицательным зубцом Т. Это связано с тем, что удлинение времени распространения возбуждения вызывает вторичное нарушение реполяризации, на ЭКГ появляются депрессия сегмента ST и отрицательный зубец Т в левых или правых прекордиальных отведениях в зависимости от того, какая ножка блокирована.
Нарушение реполяризации при полной блокаде правой и левой ножек пучка Гиса (ПГ) на ЭКГ существенно различается: ЭКГ-изменения при полной блокаде ЛНПГ более выражены, чем при блокаде ПНПГ, что объясняется большей толщиной миокарда ЛЖ.
В принципе диагностика гипертрофии ЛЖ или ПЖ на фоне полной блокады ЛНПГ или ПНПГ затруднительна.
Учебное видео ЭКГ при блокаде ножки пучка Гиса
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Как выглядит блокада на экг
СА-блокада I степени: неразличима на поверхностной ЭКГ.
СА-блокада II степени:
• Тип I: постепенное укорочение интервала PR приводящее к выпадению зубца Р и комплекса QRS
• Тип II: повторные выпадения зубцов Р и комплексов QRS
СА-блокада III степени: последовательное выпадение сразу нескольких зубцов Р и комплексов QRS
Синоатриальная блокада является относительно редким нарушением ритма сердца. Для нее характерно нарушение проведения между синусовым узлом и предсердием. Как и в случае с АВ-блокадой, выделяют 3 типа СА-блокады.
I. СА-блокада I степени
Время проведения возбуждения от синусового узла к предсердиям удлинено. Однако это удлинение на поверхностной ЭКГ не видно, а сама блокада не имеет клинического значения.
II. СА-блокада II степени
СА-блокада II степени, тип I (СА-периодика Венкебаха). Наблюдается редко. Аналогично АВ-блокаде II степени (периодике Венкебаха) по мере постепенного нарастания времени синоатриального проведения происходит выпадение сердечного комплекса (зубца Р и комплекса QRS). Пауза, которая при этом возникает, короче двойного интервала PP.
СА-блокада II степени, тип II. Характерно появляющееся иногда выпадение синоатриального проведения. На ЭКГ это проявляется выпадением зубца Р и соответствующего ему комплекса QRS.
Синоатриальная блокада II степени (тип II) иногда сочетается с другим нарушением ритма, в частности с синусовой аритмией, что затрудняет интерпретацию ЭКГ. При значительном снижении частоты сокращений желудочков необходимо обсудить вопрос об имплантации электрокардиостимулятора.
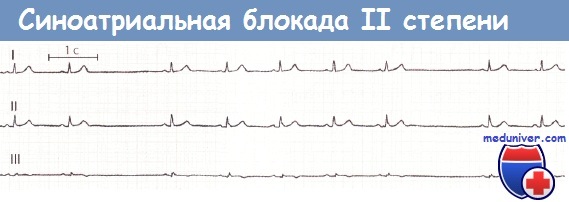
Первые 2 комплекса соответствуют синусовому ритму, затем отмечается внезапное выпадение целого предсердно-желудочкового комплекса, после чего сердце вновь сокращается в синусовом ритме.
После 5-го сердечного комплекса вновь отмечается выпадение целого предсердно-желудочкового комплекса. Скорость движения ленты 25 мм/с.
III. СА-блокада III степени (полная СА-блокада)
Синоатриальную блокаду III степени называют также полной СА-блокадой. При анализе ЭКГ отмечается выпадение в течение какого-то времени зубца Р и комплекса QRS; в этот промежуток времени происходит остановка кровообращения. Характерным для СА-блокады III степени является перемежающееся появление пауз после выпадения синусового комплекса, т.е. короткой асистолии желудочков. Этим обусловлены жалобы больных на головокружение. В этих случаях также показана имплантация электрокардиостимулятора.
Остановку синусового узла часто бывает невозможно отличить от полной СА-блокады.
Причинами СА-блокады часто бывают ИБС, пороки сердца, миокардит и синдром слабости синусового узла (дисфункция синусового узла, проявляющаяся резко выраженной синусовой брадикардией и СА-блокадой).
Видео урок синоатриальной блокады на ЭКГ (СА блокады)
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Блокада сердца
Автор: врач, научный директор АО «Видаль Рус», Жучкова Т. В., t.zhutchkova@vidal.ru
Блокада сердца представляет собой замедление или полное прекращение прохождения импульсов возбуждения по проводящей системе сердца. Замедление проведения импульса является неполной блокадой, а прекращение его проведения — полной.
Причины возникновения блокады сердца
Блокады сердца могут возникать при:
Симптомы блокады сердца
Существует несколько вариантов классификации блокад сердца.
По участку сердца, который не проводит сигнал: выход из синусового узла, АВ-узел, отдельные ветви проводящей системы.
По времени блокады бывают:
По степени тяжести выделяют:
Все блокады могут быть стойкими (существуют постоянно) и преходящими (возникают лишь в некоторые моменты).
Клинически все блокады сердца проявляются замедлением ритма сокращений. При снижении пульса развиваются обращают на себя внимания периодические обморочные состояния, связанные с недостаточностью кровообращения мозга. Пациенты могут жаловаться на перебои в работе сердца, головную боль и одышку.
Для полной блокаде сердца (пульс ниже 40 ударов в минуту) развивается синдром Морганьи-Эдемса-Стокса, который проявляется судорогами и потерей сознания.
Полная поперечная блокада сердца вызывает быстрое развитие сердечной недостаточности и может привести к смертельному исходу.
Диагностика блокады сердца
При нарушении сердечного ритма нужно обратиться на консультацию к кардиологу, который назначит полное обследование и консультацию врача-аритмолога.
Электрокардиограмма может помочь диагностировать проблему только в момент блокады, что бывает периодически. Именно поэтому в таких случаях рекомендована не обычная ЭКГ, а холтеровское мониторирование и тредмилл-тест. Для уточнения диагноза доктор так же может назначить эхокардиографию
Что можете сделать Вы
При возникновении ощущений перебоев в работе сердца рекомендуется незамедлительно обратиться за консультацией к врачу-кардиологу.
Что может сделать врач
Блокады отдельных ветвей проводящей системы, как правило, не требуют лечения. Однако они могут указывать на наличие какого-либо заболевания сердца, которое нуждается в терапии.
Ряд видов блокад сердца устраняется медикаментозно. Полные блокады чаще всего требуют вживления искусственного водителя ритма и применения временной или постоянной желудочковой электростимуляции.
Блокады сердца на ЭКГ
Блокады сердца — это снижение проводимости импульса между его отделами. В результате такого явления нарушается процесс автоматического сокращения желудочков и предсердий. Признаки при блокировании импульса могут отличаться. На начальной степени патология протекает бессимптомно. Наиболее достоверный способ диагностировать ее и оценить состояние пациента — это электрокардиография. Блокады сердца на ЭКГ визуализируются точно, что позволяет отличить их разновидности и назначить лечение.
Что такое блокада?
В основе работы сердца лежит его способность к проведению электрических импульсов. Они вызывают сокращение мышечной оболочки, в результате чего происходит движение крови. Из левого желудочка она выходит в большой круг кровообращения через аорту, затем впадает в правое предсердие, из которого движется в правый желудочек. Отсюда начинается малый круг кровообращения, в результате чего жидкость попадает в левое предсердие. Благодаря работе клапанного аппарата, она попадает в левый желудочек, и процесс повторяется.
Автоматизм сердца возможен, благодаря особому механизму сокращения его структур. Сначала сокращаются предсердия, затем желудочки (эти две фазы представляют собой систолу), а одновременное расслабление всех мышц носит название диастола. Электрические импульсы, которые обуславливают сокращение мышечной ткани, образуются в следующих структурах:
Причины нарушения проводимости
Здоровое сердце работает без остановок, а электрические импульсы в нем вырабатываются постоянно. Незначительные нарушения проводимости, которые не проявляются клинически, могут быть вариантом нормы у лиц, которые испытывают серьезные физические нагрузки, а также при врожденных аномалиях клапанного аппарата. Более серьезные патологии связаны с органическими повреждениями ткани миокарда.
К заболеваниям, которые могут провоцировать блокады, относятся:
СПРАВКА! Исследование методом ЭКГ позволяет оценить степень проводимости сердца, но не указывает на причину нарушений. При подозрении на хронические заболевания сердечно-сосудистой системы назначается дополнительный комплекс анализов.
Разновидности блокад
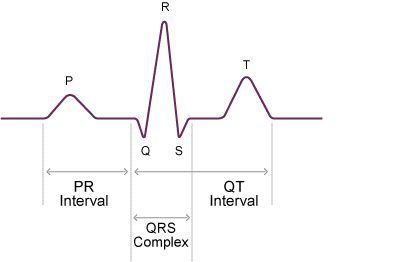
Блокады на ЭКГ представляют собой нарушение нормального ритма сокращений миокарда, удлинение промежутков между зубцами и другие признаки. Для диагностики проводимости к пациенту подключают электроды, которые трансформируют электрические сигналы в импульс для работы самописца. С его помощью на постоянно движущейся бумаге получается изображение сердечного ритма. Для расшифровки кардиограммы в ней выделяют зубцы и интервалы между ними. Зубцы представляют собой моменты сокращения сердца — самописец приходит в движение и рисует резкую или плавную волну. Промежутки покоя (прямые) на ЭКГ — это отдых миокарда.
Всего выделяют несколько объектов, важных для диагностики блокад:
В зависимости от того, на каком этапе проявляются нарушения на ЭКГ, выделяют несколько типов блокад. Самая распространенная из них — атриовентрикулярная. Также различают синоатриальную, внутрипредсердную и блокаду ножек пуска Гисса.
Синоатриальная (синоаурикулярная) блокада
Синоатриальная блокада происходит при поражении узла, который находится на уровне ушка правого предсердия. В результате таких изменений в нормальном ритме сердца выпадают полные циклы сокращения миокарда. Интервалы между последовательными сокращениями могут превышать нормальные показатели в 2 раза. Такое явление происходит постоянно или периодически, в связи с чем диагностика методом ЭКГ может быть затруднена.
Синоаурикулярная блокада чаще встречается у женщин старше 50-ти лет. К патологиям, которые могут становиться ее причиной, относятся:
СА блокада на ЭКГ просматривается как длительные паузы между сокращениями миокарда, то есть увеличение периода диастолы. Различают блокады 1 и 2 степени, а также полное нарушение проводимости. На первом этапе болезнь протекает бессимптомно. При 2 степени тяжести пациента беспокоят перебои в работе сердечного мускула и нарушения работы вестибулярного аппарата. При полной блокаде есть риск внезапных обмороков и даже летального исхода.
Атриовентрикулярные блокады
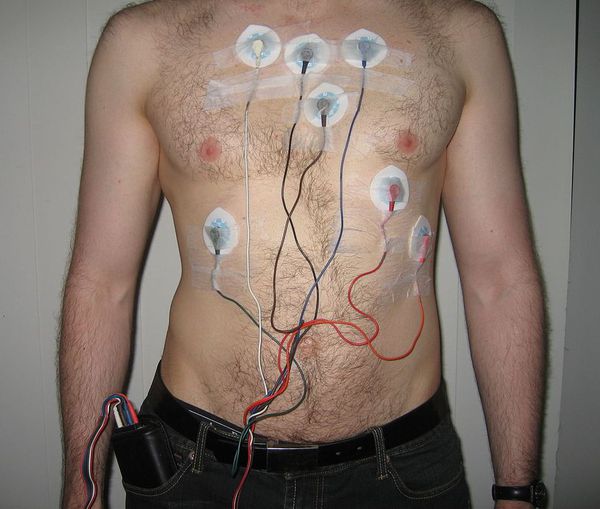
Атриовентрикулярная (АВ) блокада — это нарушение проведение электрического импульса между предсердиями и желудочками. Ее также называют предсердножелудочковой. Она может быть частичной или полной, постоянной или возникать спонтанно. Наиболее достоверный способ ее диагностики — это суточный мониторинг по Холтеру. При такой процедуре датчики закрепляются на груди больного на сутки. В этот период противопоказаны физические нагрузки, но умеренная активность разрешается. Таким образом, можно отследить работу сердца в зависимости от времени суток и интенсивности нагрузок.
1 степень
Атриовентрикулярная блокада 1 степени представлена замедлением распространения импульса с предсердий до желудочков. Если в норме это время составляет от 0,15 до 0,18 секунд, то при блокаде первой степени оно увеличивается до 0,2 секунд. На ЭКГ визуализируется увеличение интервала PQ.
АВ блокада 1 степени может быть хронической или сопровождать острое течение некоторых болезней. Так, она проявляется в период обострения ревматизма и проходит после стабилизации состояния пациента. Однако при ряде заболеваний она диагностируется постоянно. К ним относятся:
На начальной стадии патология протекает бессимптомно. Ее чаще обнаруживают на плановом ЭКГ или во время диагностики основного заболевания.
2 степень
Атриовентрикулярная блокада 2-й степени возникает при ухудшении проводимости между предсердиями и желудочками, по сравнению с 1-й стадией. На ЭКГ можно отметить выпадение отдельных сокращений желудочков. Такое явление проявляется на каждое 3-е, 4-е или 5-е сокращение и называется периодами Самойлова-Венкербаха.
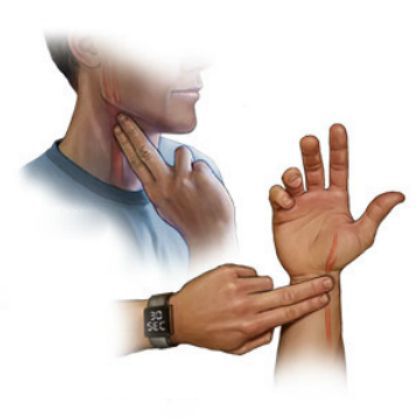
Еще один признак АВ блокады второй степени можно обнаружить на первичном осмотре, без ЭКГ. Во время аускультации (прослушивании) сердца необходимо одновременно держать руку на пульсе. Так можно выявить выпадение отдельных сокращений.
3 степень
АВ блокада 3 степени называется полной. В таком случае проведение электрических импульсов между предсердиями и желудочками становится невозможным. Это состояние угрожает жизни пациента, поскольку изменения могут быть необратимыми. Полная АВ блокада обнаруживается нечасто — ее можно выявить менее, чем в 1% случав всех проведенных ЭКГ.
Симптомы атриовентрикулярной блокады
Клинические признаки АВ блокады отличаются в зависимости от ее степени. На начальных этапах, при незначительном нарушении проводимости, патология не проявляется, а обнаружить ее можно только на плановом ЭКГ. В дальнейшем возникает характерный комплекс симптомов:
Такие симптомы характерны для тяжелой степени нарушения проводимости. Приступы могут периодически возникать у пациентов, при этом не обязательно будет проявляться полный комплекс клинических признаков. При легком течении патологии больной жалуется на головокружение, ощущение шума в ушах и потерю чувствительности конечностей. При средней тяжести возможны также обмороки.
Признаки на ЭКГ
Наиболее достоверный метод диагностики атриовентрикулярных блокад — электрокардиография. Расшифровкой результатов занимается врач-кардиолог. Типичными симптомами, которые указывают на развитие АВ блокады, становятся:
Внутрипредсердная блокада
Внутрипредсердная блокада представляет собой нарушение проводимости между левым и правым предсердиями. Она часто сопровождается фибрилляцией предсердий. Основная ее причина — органические изменения мышечной оболочки сердца (миокарда) в области предсердий. В большинстве случаев она протекает бессимптомно, а обнаружить ее можно на плановом ЭКГ. Как и другие типы блокад, она может быть частичной или полной.
Внутрижелудочковая блокада
Внутрижелудочковая блокада — это нарушение проведения импульса по ножкам, пучкам и мелким ответвлениям внутрижелудочковой проводящей системы сердца. В зависимости от структуры, которая была повреждена, можно выделить несколько ее разновидностей:
Блокада ножек пучка Гиса может быть полной или неполной, постоянной или кратковременной, проявляться только с одной стороны или быть двусторонней. Выделяют несколько типов нарушений:
На практике чаще встречается блокада левой ножки. При таком нарушении активируются компенсаторные механизмы: импульс проходит по неповрежденной ножке и распространяется между желудочками. На ЭКГ можно отметить изменение направления зубца Т, а также расширение периода сокращения желудочков.
Методы лечения
Схема лечения подбирается индивидуально и зависит от основного заболевания, которое стало причиной блокады. В некоторых случаях лечение не назначается, если нет опасности гипоксии и развития сердечной недостаточности. Если терапия необходима, она может включать следующие этапы:
Электрокардиография — один из основных методов диагностики работы сердца. Она позволяет определить различные нарушения проводимости на начальных этапах, а также проводить мониторинг эффективности лечения. На основании ЭКГ поставить диагноз невозможно — она представляет собой исключительно способ оценки проведения импульса, проводимости и автоматизма сердечной мышцы.
Что такое ав блокада (атриовентрикулярная блокада)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Колесниченко Ирины Вячеславовны, кардиолога со стажем в 24 года.
Определение болезни. Причины заболевания
Атриовентрикулярная (АВ) блокада — это нарушение работы проводящей системы сердца, при котором проведение электрических импульсов, стимулирующих сердечную мышцу, замедляется или полностью прекращается. Приводит к нарушению сердечного ритма.
Такой тип блокады может протекать без симптомов или сопровождаться брадикардией (урежением ударов сердца до 60 раз в минуту и менее), слабостью и головокружением. В 17 % случаев он приводит к внезапной сердечной смерти.
АВ блокада может возникнуть не только у пожилых, но и у молодых людей, причём с возрастом распространённость этой патологии увеличивается. Она может быть как врождённой, так и приобретённой.
Причинами врождённой АВ блокады могут быть наличие аутоантител у матери при системных заболеваниях — системной красной волчанки, дерматомиозите и др. Эти аутоантитела могут проникать через плацентарный барьер и повреждать проводящую систему плода, отвечающую за стимуляцию работы сердца.
При сочетании АВ блокады с врождёнными пороками сердца (например пороками клапанов) значительную роль в её формировании играют воспалительные изменения в сердечной мышце при внутриутробных инфекциях плода, вызванных вирусами краснухи, Коксаки или цитомегаловирусом.
Причины приобретённой АВ блокады можно разделить на две группы:
1. Экстракардиальные причины, т. е. не связанные с заболеваниями сердца:
2. Кардиальные причины:
Симптомы АВ блокады
Симптомы АВ блокады зависят от частоты сокращений желудочков сердца и степени поражения сердечной мышцы.
АВ блокада с замедлением передачи импульсов протекает бессимптомно и часто обнаруживается при проведении электрокардиограммы. Возникающие жалобы связаны с основным заболеванием, на фоне которого развилась блокада: вегетососудистой дистонией, язвенной болезнью желудка, повышенного внутричерепного давления, гипертонии, ишемической болезни сердца.
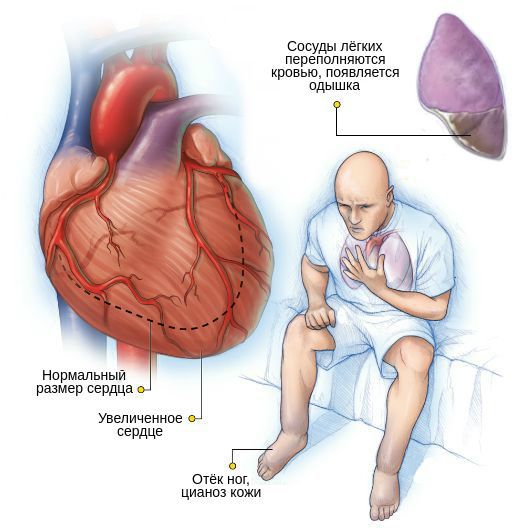
При частичной блокаде импульсов жалобы пациента зависят от частоты сокращений желудочков. В случае больших пауз, возникающих во время выпадения каждого второго или третьего сокращения желудочков, особенно при атеросклерозе, могут появиться признаки недостаточного кровоснабжения мозга: головокружение, слабость, круги перед глазами, внезапные эпизодические обмороки. Без сознания пациент находится обычно 1-2 минуты, перед этим кожа резко бледнеет, а после — краснеет. Также могут возникнуть симптомы застойной сердечной недостаточности: одышка, отёки ног, резкое снижение переносимости физической нагрузки.
Приступы потери сознания возникают у 25-60 % больных. Боли в области сердца отмечаются часто, но они несильные, чаще ноющие, могут быть сжимающими. У некоторых больных со стенокардией после появления полной АВ блокады приступы боли становятся более редкими из-за ограничения физической активности и невозможности ускорения ритма.
Патогенез АВ блокады
Сердечная мышца состоит из мышечной ткани двух видов. Один из них — это рабочий миокард, который сокращается, выполняя функцию «насоса». Другой вид — это специализированный миокард, который состоит из проводящих клеток, образующих центры, в которых с автоматической регулярностью возникают электрические импульсы. Данные импульсы распространяются через проводящую систему — координатор работы отделов сердца.
Первым импульс автоматически вырабатывает синусовый узел, расположенный в правом предсердии. Его называют центром автоматизма первого порядка. Он функционирует автономно, генерируя импульс возбуждения с частотой около 60-80 ударов в минуту. Далее проводящая система переводит возникший импульс в АВ узел — центр автоматизма второго порядка. В нём импульс задерживается и проходит дальше по проводящей системе — пучку Гиса и волокнам Пуркинье (центрам автоматизма третьего порядка).
АВ блокада с замедленной передачей импульса чаще является функциональной, т. е. зависит от вегетативной нервной системы. Частичное или полное выпадение импульсов, как правило, является следствием тяжёлого заболевания миокарда и сопровождается значительными нарушениями кровоснабжения. Наследственные АВ блокады обусловлены диффузным пропитыванием клеток миокарда и проводящей системы сердца липидными, белковыми или полисахаридными комплексами.
Классификация и стадии развития АВ блокады
По причинам АВ блокады подразделяются на две группы:
В зависимости от места нарушения проведения импульса выделяют три формы АВ блокад:
По течению АВ блокады бывают:
АВ блокады подразделяются на полную, когда ни один импульс из предсердий не проходит к желудочкам, и неполные. При этом выделяют три степени неполных АВ блокад:
1. Первая степень — абсолютно все импульсы достигают желудочков, но скорость распространения импульса снижена. Каких-либо характерных клинических симптомов нет, на ЭКГ интервал PQ удлинён до 0,21-0,35 секунд.
2. Вторая степень — блокируется один импульс из предсердий, не достигая желудочков. На ЭКГ появляется пауза, равная двум интервалам RR, число предсердных комплексов P больше, чем желудочковых QRS. Блокады второй степени бывают двух типов:
3. Третья степень — выпадает каждый второй или третий желудочковый комплекс (блокада 2:1 или 3:1), иногда выпадает несколько комплексов QRS подряд. На ЭКГ регистрируются частые паузы с предсердными зубцами P.
При полной АВ блокаде ни один импульс не проходит к желудочкам, из-за чего сердце сокращается всего 20-45 раз в минуту. На ЭКГ ритм желудочков значительно реже предсердного ритма, что недостаточно для обеспечения нормального кровообращения.
Осложнения АВ блокады
Полная АВ блокада может стать причиной следующих осложнений:
Диагностика АВ блокады
Для постановки диагноза «АВ блокада» необходимо:
Жалобы пациента зависят от степени АВ блокады и наличия сопутствующего заболевания. При I степени нарушения симптомы могут отсутствовать, а в случае III степени или при полной блокаде признаки патологии будут наиболее яркими.
Во время объективного обследования врач выслушивает пульс на артерии запястья и шейных венах: определяет ритм сердца, частоту сердечных сокращений. Пульс, как правило, замедлен, хорошо наполнен, но есть разница в частоте пульсаций вен шеи и пульса на запястье. Первый тон временами усиливается. При АВ блокаде I степени первый тон может быть ослабленным, более тихим. Ритм сердца нарушается, очень часто наблюдается брадикардия — редкий ритм.
Важными признаками АВ блокады являются слабые пульсации шейных вен во время расслабления желудочков, а также отдельные сильные пульсации вен шеи, совпадающие с усиленным первым тоном сердца. Эти изменения возникают тогда, когда предсердия и желудочки работают независимо друг от друга. Также для АВ блокады характерно одновременное повышение систолического (верхнего) и понижение диастолического (нижнего) артериального давления.
Кровообращение при врождённой и приобретённой полной АВ блокаде сильно отличается. В случае врождённой полной АВ блокады минутный объём остаётся в норме как в покое, так и при физических усилиях. Это объясняется отсутствием органического поражения сердца. При патологическом изменении миокарда полная АВ блокада провоцирует развитие или прогрессирование уже имеющейся недостаточности сердца.
ЭКГ позволяет определить степень АВ блокады. Внимание доктора во время оценки кардиограммы приковано к волнам P, интервалам PQ и комплексам QRS. Изменение расположения P, длины PQ и выпадение желудочковых комплексов (QRS) будет указывать на наличие АВ блокады.
Функциональные пробы помогают увидеть и проанализировать реакцию организма пациента на те или иные нагрузки. Существует несколько вариантов таких проб. Чаще всего при подозрении на АВ блокаду используется проба с атропином, который вводят через вену в дозе 0,04 мг/кг. Препарат позволяет снизить тонус блуждающего нерва и усилить работу симпатической нервной системы. В результате ритм сердца учащается, проводимость пучка Гиса повышается, а удлинённый интервал PQ становится короче.
Также проводятся функциональные пробы, направленные на тонус парасимпатической нервной системы, которые вызывают противоположный эффект. К таким пробам относят:
Важное значение в подтверждении диагноза АВ блокады имеет суточное мониторирование по Холтеру. Оно в обязательном порядке должно проводиться всем пациентам. ЭКГ-мониторирование позволяет:
ЭФИ позволяет уточнить локализацию АВ блокады и оценить необходимость проведения операции. Дополнительно врач может назначить эхокардиографию, МСКТ или МРТ сердца. Они требуются для выявления сопутствующей кардиопатологии. При наличии других состояний или заболеваний показаны дополнительные лабораторные исследования: проверяется кровь на наличие в ней антиаритмиков в случае передозировки ими, уровень электролитов (например, повышение калия), активность ферментов в случае инфаркта миокарда.
Лечение АВ блокады
Лечение АВ блокады зависит от её степени и наличия сопутствующих заболеваний.
АВ блокада II степени (прежде всего I типа) при отсутствии симптомов и признаков острой сердечной патологии обычно не требует активного лечения, так как нет объективных признаков нарушения кровообращения.
Особое медикаментозное лечение необходимо при АВ-блокаде II степени с замедленной работой сердца, вызывающей нарушения кровообращения и различные симптомы. Также фармакотерапия показана во всех случаях с острым инфарктом миокарда. Лечение начинается с назначения атропина и изопреналина, повышающих проведение импульсов в пучке Гиса. Исключение составляют случаи, когда из-за очень редкого ритма и нарушенного кровоснабжения необходима срочная постановка искусственного кардиостимулятора. Лечение указанными средствами проводится только врачом.
Для определения тактики лечения полную АВ блокаду можно распределить на три группы:
1. Полная АВ блокада без симптомов. Лечение не требуется. Такая форма возникает у небольшой группы людей с врождённой или приобретённой в молодом возрасте АВ блокадой с частотой сокращений желудочков сердца 50-60 ударов в минуту. Эти пациенты должны наблюдаться, посещать кардиолога и делать ЭКГ с периодичностью 1 раз в 6 месяцев. При ухудшении состояния и появлении жалоб обязательно нужно обратиться к врачу. Если желудочки сокращаются меньше 40 раз в минуту и комплексы QRS становятся шире, необходимо установить постоянный искусственный электрокардиостимулятор, даже при отсутствии симптомов. Это позволить предупредить наступление внезапной сердечной смерти.
2. Полная АВ блокада с нарушением кровообращения в мозге или сердце. При нарушении мозгового кровообращения наблюдаются обмороки. Основным способом лечения является постановка электрокардиостимулятора. Показанием для его установки большинство врачей считают даже единичный обморок, так как каждый приступ может быть последним и привести к смерти больного. Медикаментозная терапия проводится при неэффективности электрокардиостимулятора или во время подготовки к его использованию. Наиболее подходящими препаратами являются симпатомиметики — орципреналин (алупент), изопреналин (изопротеренол, протернол, савентрин). Они не могут устранить полную АВ блокаду, но способны повысить автоматизм замещающего желудочкового центра и поддерживать частоту сокращений желудочков в пределах 50-60 ударам в минуту. Дозировка препарата подбирается индивидуально в разные периоды лечения.
Нарушение сердечного кровообращения связано с сердечной недостаточностью. Если обмороков не наблюдается, лечение полной блокады АВ проводится препаратами наперстянки и салуретиками. Для увеличения частоты сокращений желудочков и минутного объёма показана длительная терапия изопреналином, орципреналином или эфедрином. Если медикаментозное лечение не уменьшает сердечную недостаточность, необходима постановка электрокардиостимулятора.
3. Полная АВ блокада острой, преходящей формы при свежем инфаркте миокарда, интоксикации сердечными гликозидами, миокардите, после операций на сердце. Эффективным средством лечения такой блокады являют кортикостероиды. Они ускоряют рассасывание отёка и останавливают процесс воспаления в области АВ системы. Внутривенно вводится гидрокортизон, или применяется преднизолон в форме таблеток.
Роль салуретиков в лечении полной АВ блокады ещё уточняется. Влияя на выведение соли из организма, они снижают уровень калия в сыворотке на 1 мэкв/л. Это может улучшить АВ проводимость, увеличить количество сокращений желудочков, прекратить или снизить частоту обмороков. Принимать салуретики необходимо долгое время, обязательно контролируя уровень калия в крови.
Прогноз. Профилактика
Чем раньше будет установлен электрокардиостимулятор, тем дольше и лучше будет продолжительность и качество жизни пациентов. Показаниями к установке постоянного кардиостимулятора являются:
Профилактика АВ блокады направлена на устранение причинных факторов: лечение сердечной патологии, исключение бесконтрольного приёма препаратов, которые могут привести к развитию АВ блокады, и т. д.
Диетические рекомендации. Для улучшения проводимости в АВ-узле необходимо, чтобы в рационе питания были продукты с достаточным содержанием калия, магния и кальция: семечки, мёд, сухофрукты, бананы, печёный в кожуре картофель, молочные продукты (творог, сметана, сыр), морепродукты, свежие фрукты и овощи, морская рыба. Важно ограничить или полностью исключить из питания сало, мясо с жиром, консервы и маринады, приправы и соусы с острым перцем, сильно солёные продукты, шоколад, кофе, какао, чёрный чай, алкогольные напитки.
Физические нагрузки. Людям с АВ блокадой не рекомендуется заниматься тяжёлыми силовыми видами спорта: тяжёлой атлетикой, борьбой, бодибилдингом и пр. Полезны такие виды нагрузки, как плавание, ходьба, катание на лыжах, коньках, велосипеде и т. д. Умеренные, хорошо переносимые физические нагрузки необходимы для укрепления сердечной мышцы и снижения массы тела.