Как выглядит аллергия на синтетику
Симптомы и лечение аллергии на синтетику
Причины
Факторы, запускающие процесс развития аллергического ответа, могут быть:
Выявление причины аллергии и ее устранение – первый шаг к избавлению от проблемы.
Даже если раздражитель очевиден и после исключения контакта с ним состояние нормализовалось, лучше обратиться к специалисту и пройти полную диагностику. Это позволит убедиться в непереносимости конкретного аллергена и установить возможные дополнительные негативные факторы, что важно для проведения эффективной профилактики рецидивов.
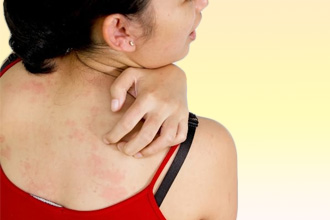
Симптомы
В случае с негативным ответом организма на синтетику клиническая картина нередко развивается постепенно. Человек может даже не подозревать, что у него непереносимость какой-то ткани, если неподходящие для себя вещи он носит недолго или редко.
Симптомы аллергии на синтетику могут быть разными:
Некоторые люди замечают у себя симптомы, но в силу их слабой выраженности не обращают на них особого внимания. Однако игнорирование признаков повышенной реактивности организма чревато развитием серьезных осложнений.
Возможные осложнения
Анафилактический шок
Отек Квинке
Гнойные поражения кожи
Диагностика
Кожные пробы
Анализ крови на IgE
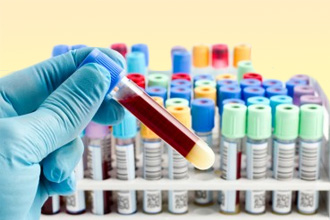
Нормальные показатели иммуноглобулина Е в зависимости от возраста:
По значению полученных цифр аллерголог может не только подтвердить наличие проблем, но и установить тип раздражителя. Под влиянием ряда внешних или внутренних факторов исходные данные могут меняться, но лишь незначительно.
Лечение
Элиминационная терапия
Лечение аллергии на синтетику начинается с исключения контакта пациента с раздражителем.
По возможности рекомендуется отказаться от ношения не только того изделия или типа ткани, которые вызывают негативный ответ, а вообще от искусственных материалов. Как минимум, следует убедиться в том, что потенциально опасные вещи не соприкасаются с кожей. Использование нательного белья из натуральных волокон, которые не подвергались дополнительной обработке, может избавить от многих проблем. Новые вещи перед ноской необходимо стирать, чтобы они перестали представлять опасность для аллергика.
Медикаментозное лечение
Купирование симптомов аллергии проводится с помощью антигистаминных препаратов. Дополнительно может потребоваться прием или наружное применение вспомогательных медикаментов. Только если лечить болезнь комплексно, можно рассчитывать на быстрый и стойкий эффект от терапии.
При аллергии на синтетику могут использоваться такие лекарства:
Методы народной медицины
Нередко аллергологи и дерматологи рекомендуют своим пациентам применение средств народной медицины при борьбе с проявлениями патологической реактивности организма. Перед началом подобной терапии надо получить разрешение лечащего врача на использование конкретной методики.
В лечении кожных проявлений аллергии на искусственные ткани хорошо себя зарекомендовали такие процедуры:
Перечисленные подходы эффективны, но это не значит, что ими можно ограничиться. Народная медицина должна быть использована лишь в качестве вспомогательного средства. Она не отменяет необходимости проведения обязательных традиционных манипуляций.
Способы профилактики рецидивов
После выздоровления человеку с аллергическим статусом не стоит расслабляться. Неприятные симптомы могут вернуться при очередном контакте с раздражителем или в случае повышения реактивности организма. Чтобы минимизировать вероятность влияния этих двух факторов, надо выучить несколько простых правил профилактики рецидивов аллергии.
Чтобы снизить риск возобновления болезни, нужно:
Синтетические материалы широко используются при производстве штор, обивки мебели, ковров, скатертей и других бытовых предметов. При покупке перечисленных изделий тоже следует проявлять осторожность, ведь контактировать с ними приходится постоянно.
Аллергия на ткань: в каких случаях одежда может стать причиной аллергии?
Содержание
Какие ткани чаще провоцируют кожные реакции?
Если после ношения тесной одежды на вашей коже возникает покраснение, или если одежда из шерсти вызывает зуд, а из полиэстера – провоцирует сыпь, может быть у вас – аллергия на тот или иной вид ткани. Ее еще называют текстильным дерматитом. Последний является формой контактного дерматита. Он возникает, когда кожа негативно реагирует на саму ткань или химические вещества, которые применяются в процессе изготовления или обработки одежды.
Различают натуральные (хлопок, лен, шелк, шерсть), синтетические (вискоза, полиэстер, каучук, нейлон, стеклопластик и спандекс) и комбинированные ткани. Реакции на натуральные ткани считаются более редкими. В частности, есть данные, что на сегодня отсутствуют доказательства, подтверждающие аллергию (гиперчувствительность I и IV типов) к шерстяным волокнам. Вместе с тем, большой диаметр этого волокна может способствовать возникновению раздражения на коже, тогда как тонкая пряжа переносится лучше.
Редки также аллергические реакции на хлопок. Хотя такая одежда тоже может вызвать появление зуда и покраснения, но это, как правило, происходит из-за раздражения кожи.
Несколько неоднозначная ситуация с шелком. С одной стороны, по некоторым данным, шелк может даже облегчать симптомы дерматита, с другой – существуют единичные данные об иммунологической контактной крапивнице, которая возникала после ношения одежды из шелка.
Гораздо чаще возникает реакция на одежду из-за аллергии на полиэфир (полиэстер) и латекс. Именно они являются одними из самых распространенных причин текстильного дерматита. Среди других виновников реакции – вискоза, нейлон, спандекс и каучук. По сравнению с натуральными волокнами, которые, как правило, хорошо пропускают воздух, эти ткани более плотно прилегают, вызывая больше потоотделения, которое, как правило, усиливает негативную реакцию.
Например, известно, что 6% населения имеет аллергию на латекс или спандекс.
Кроме того, контактный дерматит могут вызвать хром, кобальт и резина, входящие в состав некоторых текстильных изделий.
Хотя резина и придает ткани эластичность, в ее состав входит ряд опасных в аллергическом плане веществ: тиурам, черный каучук, меркаптобензотиазол соединения карбина и меркаптосоединения. Лодыжки, запястья и ступни – распространенные места проявления реакции на резину.
Аллергию также могут провоцировать и отдельные элементы одежды, например, никелевые пуговицы или застежки. Предполагается, что аллергия на никель является одной из самых распространенных причин реакций, связанных с одеждой.
Что еще вызывает реакцию на одежду?
Текстильный аллергический контактный дерматит, в основном, возникает не из-за самой ткани, а из-за веществ, которые используются для придания материалу определенных качеств или характеристик.
Во-первых, речь идет о так называемых биоцидах, которые используются для защиты одежды и тканей при их производстве или транспортировке. К таковым относятся триклозан, дихлороктилизотиазолинон, диметилфумарат и частицы серебра.
К веществам-лидерам по способности вызывать кожные аллергические реакции через одежду принадлежит формальдегид. Его смолы делают ткани устойчивыми к появлению складок (то есть, ткань не так мнется), а вот кожа от их воздействия может покраснеть и начать чесаться.
Формальдегид является консервантом, которым обрабатываются плотные прессованные ткани. Сыпь, вызванная формальдегидом, как правило, появляется на участках, тесно прилегающих к телу. То есть, там, где может возникнуть чрезмерное трение: на спине, боках, на талии, на шее, и бедрах.
С формальдегидом и хроматами ассоциирована основная часть профессиональных дерматитов среди тех, кто работает в кожевенной и красильной промышленности.
Реакцию также могут вызвать антипирены (дибромпропил, фосфат, дибром-крезилглицидиловий эфир). Эти вещества обладают антисептическими и огнестойкими свойствами и могут использоваться в производстве детских пижам, постельного белья и плюшевых игрушек. Они могут вызвать контактный дерматит, а некоторые из них могут быть токсичными и иметь пагубное влияние на здоровье в будущем.
На одежде могут также оставаться различные красители. Как-то бензантрон и сульфиты (последние используются при отбеливании).
По разным данным, показатели заболеваемости аллергическим контактным дерматитом, вызванные текстильными красителями, колеблются от 0,05 до 15,9% от общего числа жителей той или иной страны.
Для синтетических и для натуральных волокон используются разные цвета. Общая скорость сенсибилизации к реакционных красителей, используемых для окрашивания природных волокон, весьма невелика. По результатам одного из исследований, среди пациентов, прошедших специальное тестирование, только у 18 из 1813 (0,99%) обнаружились положительные реакции на них в течение 1 года.
Другое дело с дисперсными красителями, которые используются для окрашивания синтетического текстиля, полиэфира, нейлона и волоконных смесей.
Они изготавливаются на основе азо- и антрахинона. Эти красители придают ткани насыщенные темные (синие, коричневые, зеленые) оттенки. Некоторые из этих веществ связаны с аллергией на краску для волос из фенилендиамина. Поэтому люди, которые реагируют на краситель для волос, могут реагировать и на одежду насыщенных цветов.
Дисперсные красители составляют более 20% всех красителей, которые производятся в мире.
Примерно 60% всех дисперсных красителей составляют азокрасители. Они дешевы и просты в применении и могут передать всю гамму цветов.
С азокрасителями ассоциируются большинство профессиональных дерматитов у рабочих текстильных фабрик.
Около 25% дисперсных красителей – это антрахиноновые красители. Остальное приходится на хинофталон, метин, нафталимид, нафтохинон и нитрокрасители.
Практически все дисперсные красители частично связываются с текстильными волокнами. Следовательно, мелкие липофильные молекулы могут легко мигрировать на кожу. В пределах ЕС некоторые дисперсные красители (в основном, азокрасители) классифицируются как аллергенные, и их использование ограничено.
Распространенность контактной аллергии на дисперсные красители различается в зависимости от страны и типа вещества. По некоторым данным, показатели распространенности колеблются от 0,4 до 6,7%.
Аллергическую реакцию также могут провоцировать пара-фенилендиамины, которые применяются для окраски тканей и меха.
Кроме того, различные клеи, стиральные порошки и духи также могут вызывать аллергическую реакцию у некоторых людей.
Симптомы аллергии на ткань
Чаще других от различных реакций на одежду страдают женщины, которые любят облегающую одежду, а также люди с экземой или склонностью к чрезмерной потливости. Этому могут способствовать особенности условий труда, например, работа на кухнях, в пекарнях, прачечных и проч.
Текстильный контактный дерматит, как правило, характеризуется замедленными реакциями. Теми, что проявляются через покраснение и шелушение кожи.
Кроме того, контактный дерматит вызывает очень зудящую сыпь, которая может приводить к образованию небольших красных бугорков и даже пузырей.
Симптомы могут проявляться в течение нескольких часов после контакта с материалом, но иногда реакция может наблюдаться только через несколько дней.
Как правило, аллергические реакции возникают в местах, которые чаще всего и тесно контактируют с одеждой: на руках, ягодицах, затылке, в области подмышек и проч.
В некоторых ситуациях сыпь может вторично инфицироваться грибками или бактериальными организмами.
Но, в основном, симптоматика текстильного дерматита похожа на экзему: кожа становится красной, сухой, начинает шелушиться и чесаться.
В большинстве случаев эти проявления являются временными, то есть, могут проходить самостоятельно. Вместе с тем, иногда реакция может распространяться не только на кожу. Другие симптомы аллергической реакции на ткань включают:
У некоторых людей может развиться более тяжелая системная реакция, которая называется анафилаксией.
Симптомы анафилаксии включают:
При возникновении подобных симптомов нужно немедленно вызвать скорую помощь.
Профилактика
Лучший способ избежать нежелательной реакции на ткань – это избегать тех ее типов, которые могут вызвать реакцию. И дело не только в одежде – ковры, простыни и даже игрушки также могут вызывать дерматит.
Диагностика
Аллергия на ткани диагностируется путем проведения специальных патч-тестов. Они предусматривают тестирование чувствительности к ряду различных химических веществ-потенциальных аллергенов, которые могут присутствовать в ткани. Впрочем, точно определить причину чувствительности бывает очень трудно, поскольку текстиль могут изготавливать с применением «коктейля» из красителей, смол и других веществ. Кроме того, одежда не маркируется с учетом перечня химических веществ, которые она может содержать.
Для лечения текстильного контактного дерматита, в частности, для контроля зуда, отека и покраснения, обычно используются мягкие местные стероиды, такие как гидрокортизон 0,5-2,5%.
Также могут быть рекомендованы антигистаминные препараты, поскольку это один из самых эффективных способов избавиться от общих симптомов аллергии.
В более тяжелых случаях могут применяться более сильные средства, а в случае бактериального инфицирования – и антибиотики.
Текстильная аллергия. Интервью с д-ром С. Плешка, экспертом Немецкого объединения специалистов по проблемам аллергии и астмы
Текстильные изделия могут вызывать контактную аллергию (контактный дерматит, экзему), которую условно называют «текстильной аллергией» или «текстильным дерматитом». Ниже приведено интервью с д-ром Сильвия Плешка (Dr. Silvia Pleschka, эксперт Немецкого объединения специалистов по проблемам аллергии и астмы) по вопросам текстильной аллергии.
Что является инициатором этой аллергии: материал нитей или вещества для обработки тканей?
Почти всегда причиной текстильной аллергии являются химические вещества, используемые на различных стадиях производства текстильных изделий. Для них даже принят жаргонный термин «химический коктейль». По информации Немецкого Федерального института оценки рисков (Bundesinstitut fur Risikobewertung) одних только красителей для текстильных изделий используется более 4 тыс. наименований. Сюда же, в зависимости от необходимых конечных свойств изделий, можно добавить вещества-стабилизаторы, огнезащитные составы, протекторы от УФ-излучения и вещества биологической защиты – список очень большой.
Какие из этих веществ вызывают наибольшие подозрения?
К наиболее активным контактным аллергенам относят красители, а некоторые из них вообще находятся под запретом. Например, азокрасители, которые выделяют канцерогенные амины. Но эти же красители могут быть инициаторами контактной аллергии. К сожалению, запрет действует только в европейских странах, и нет гарантии, что он соблюдается в других странах. Но и другие красители потенциально могут вызывать контактный дерматит. К контактным аллергенам можно отнести формальдегид, который используется для уменьшения сминаемости ткани.
Есть ли у Вас ощущение, что производители стараются использовать меньше аллергенных и потенциально опасных веществ?
Я думаю, что это происходит только после накопления критических замечаний потребителей. Но некоторые производители уже маркируют свои текстильные изделия, как не содержащие, например, формальдегид или запрещенных красителей. Кроме того, имеются успехи в развитии технологий производства практически безвредных текстильных материалов, т.н. «биотекстиля».
Как часто встречается аллергия на текстиль?
В среднем она встречается реже, чем другие контактные дерматиты, например, на косметические средства. По мнению врачей дерматологов и аллергологов, одна из причин – удаление многих веществ-аллергенов из текстильных изделий после повторных стирок. Но полностью их удалить невозможно, тем более что об их содержании в изделии, к сожалению, часто нет информации от производителя. Но если, например, есть аллергия на формальдегид в косметических средствах, то она проявится с той же частотой и для недавно приобретенных текстильных изделий с формальдегидом.
Есть ли у Вас претензии к маркировке текстильных изделий?
Немецкое объединение специалистов по проблемам аллергии и астмы рекомендует указание по возможности полного состава текстильных изделий и веществ, использованных при их производстве, а также публикацию таких списков в интернете. Для изделий, ввозимых из других стран в европейские страны необходим тщательный контроль на содержание вредных или потенциально вредных компонентов.
Какие советы можно дать потребителям?
При покупке текстильных изделий желательно ориентироваться на специальные европейские или национальные экологические и текстильные стандарты, которые (но далеко не всегда) отражаются в ярлыке, этикете, вкладыше. В отношении одежды следует обязательно соблюдать правило: не носить ее до первой стирки. Но при стирке окрашенных изделий с маркировкой «Стирать отдельно» следует соблюдать осторожность – вымывающийся краситель может попасть на кожу, и вызвать дерматит.
gormed.su
Синтетические материалы, опасные для здоровья
Заказать звонок
Какими критериями мы руководствуемся, подбирая себе предметы гардероба? Естественно, одежда должна быть элегантной, удобной и модной. Но часто мы не учитываем еще один важный показатель – безопасность материала. А это опрометчивый поступок, поскольку некоторые виды тканей негативно влияют на нашу кожу, вызывая общее ухудшение здоровья и самочувствия.
Синтетическая одежда: носить или нет
Еще несколько десятков лет назад было принято считать, что носить синтетические вещи вредно для здоровья, поскольку кожа в них «не дышит». Предпочтение следует отдавать одежде, сшитой из натурального материала:
В последние годы ситуация кардинально изменилась, поскольку в продаже появились инновационные синтетические материалы, которые «дышат» и отлично впитывают влагу. Например, мембранная ткань, из которой изготавливают одежду для спортивных занятий.
Но все-таки некачественные синтетические ткани могут навредить здоровью. Рассмотрим некоторые из них.
Синтетические материалы, вредные для кожи
Нейлон
Нейлон производят из полимера. Этот синтетический материал удобен в носке, поскольку прочен, не мнется и не нуждается в особом уходе. Но эта ткань не пропускает влагу и не «дышит». Человек, носящий рубашки и нижнее белье из нейлона, постоянно перегревается, что провоцирует аллергическую реакцию и распространение грибковой инфекции на кожных покровах.
Акрил
Данный синтетический материал получают из газа (природного). Из этого материала изготавливают яркую теплую одежду, напоминающую изделия из шерсти.
Но акрил не «дышит» и не пропускает пот, к тому же он сильно электризуется.
Полиэстер
Широко применяемый материал, из которого изготавливают нижнее белье и другие предметы гардероба, получают из продуктов переработки нефти.
В носке одежда из полиэстера очень комфортна, поскольку приятна к телу и держит форму.
Но ткань электризуется, поэтому собирает грязь и липнет к коже. Кроме того, в полиэстере содержатся молекулы мономеры, которые, взаимодействуя с водой или воздухом, выделяют токсины.
Вискоза
Вискоза – это не совсем синтетическая ткань, поскольку она изготавливается из природного материала (целлюлозы), но при ее производстве используют химические соединения.
Из вискозы изготавливают нижнее белье, одежду для детей и другие предметы гардероба.
Чтобы придать материалу износостойкость, при его производстве используют химические соединения. Последние могут вызвать аллергическую реакцию, раздражение кожных покровов и другие неприятные явления.
Бамбук
Предметы гардероба, изготовленные из бамбука, на отечественном рынке появились недавно.
С первого взгляда кажется, что бамбук – это полностью натуральный материал, безопасный для здоровья. Но это не совсем так.
Поскольку волокно из бамбука жесткое, его обрабатывают химикатами. А последние могут оказать негативное влияние на здоровье.
Если при ношении одежды у вас возникла аллергическая сыпь или другие негативные явления, необходимо сдать тест на аллергены и определить источник.
Аллергический контактный дерматит: основные подходы к диагностике, лечению и профилактике
Аллергический контактный дерматит является классической формой реакции гиперчувствительности замедленного типа, опосредованной сенсибилизированными лимфоцитами. По данным ряда авторов, этой патологией страдает от 1% до 2% населения различны
Аллергический контактный дерматит является классической формой реакции гиперчувствительности замедленного типа, опосредованной сенсибилизированными лимфоцитами. По данным ряда авторов, этой патологией страдает от 1% до 2% населения различных регионов. Распространенность заболевания выше в промышленно развитых странах. Она возрастает по мере введения в обиход все новых химических веществ, входящих в состав лекарств, косметических продуктов, медицинских имплантов, средств бытовой химии, промышленных реагентов.
В отличие от простого контактного дерматита, при котором раздражитель у всех людей при воздействии на кожу вызывает воспаление, аллергический дерматит возникает только у сенсибилизированных лиц, то есть у людей, имеющих специфичные к данному веществу иммунные клетки — Т-лимфоциты. Часто причиной контактного дерматита являются безвредные химические вещества, которые в обычных условиях у здоровых людей не вызывают никаких клинических проявлений. Но известны и аллергические дерматиты при контакте с агрессивными агентами — компонентами красок для волос, средствами для роста волос, красителями для тканей, меха и кожи, моющими средствами, медикаментами, соком ядовитых растений.
Классический пример аллергического контактного дерматита — дерматит, вызываемый растениями рода сумах (в частности, сумахом ядоносным — Rhus toxicodendron), при котором высыпания часто имеют линейную форму и располагаются на открытых участках тела.
В основе патогенеза аллергического контактного дерматита лежит туберкулиноподобная реакция гиперчувствительности замедленного (клеточного) типа, индуктивная фаза которой начинается с местного воздействия на кожу низкомолекулярных химических веществ органической или неорганической природы. Их сенсибилизирующие (аллергизирующие) свойства зависят от способности проникать в кожу и образовывать стабильные ковалентные связи с белками организма-хозяина. Так, динитрохлорбензол образует в эпидермисе комплексы с белками, содержащими много лизина и цистеина. Также роль адъюванта могут выполнять липиды кожи.
В формировании гиперчувствительности ведущую роль играют профессиональные макрофаги эпидермиса — многоотростчатые клетки Лангерганса. Формирующаяся замедленная гиперчувствительность направлена не только на само химическое вещество, но и на белок-носитель.
Обычно с момента контакта кожи с аллергеном до развития первых клинических проявлений проходит не менее 10–14 дней. Продолжительность периода сенсибилизации, как правило, бывает более короткой для агрессивных химических веществ. Так, по нашим наблюдениям, лекарственные аллергены при аппликации на кожу могут вызывать проявления контактного дерматита уже на 7–8 сутки. Наиболее частыми медикаментами-аллергенами являются местные формы антибактериальных препаратов, реже наблюдаются контактные аллергические реакции на местные анестетики, антисептики и латекс.
Место и конфигурация очага поражения определяется причинным фактором. Наиболее распространенная форма заболевания — экзематозный дерматит. Заболевание несложно диагностируется и, как правило, характеризуется благоприятным течением. Высыпания исчезают при прекращении воздействия патогенного фактора. Для ускорения регрессии клинических проявлений можно применять местно противовоспалительные средства, преимущественно топические глюкокортикостероиды.
Этиология
По нашим наблюдениям, самой частой причиной аллергического контактного дерматита являются нержавеющие металлические сплавы, из которых изготавливаются бытовые изделия — предметы кухонной утвари, украшения, часы, джинсовые заклепки, застежки-молнии, ключи, а также предметы медицинского назначения — зубные коронки, брекет-системы, устройства для очагового и внеочагового остеосинтеза. Так, проанализировав 208 случаев аллергического контактного дерматита, встретившихся нам в практике в период с 1999 по 2009 год, мы пришли к выводу, что металлы никель, кобальт и хром, входящие в состав нержавеющих сплавов, явились причиной воспаления у 184 (88,5%) пациентов.
Перечень наиболее распространенных, по нашим данным, причин аллергического контактного дерматита приведен в табл. 1.
Патогенез
Аллергический контактный дерматит — это аллергическая реакция замедленного типа. Попавший на кожу аллерген связывается с тканевыми белками, образуя соединение, способное вызвать аллергию, — антиген. Клетки Лангерганса поглощают антиген в составе мембранных молекул главного комплекса гистосовместимости 2-го класса Т-лимфоцитами. Активированные Т-лимфоциты и клетки Лангерганса вырабатывают гамма-интерферон, интерлейкины 1 и 2, усиливающие иммунный ответ и воспалительную реакцию. Активированные Т-лимфоциты мигрируют по лимфатическим сосудам в паракортикальную зону регионарных лимфатических узлов. В лимфоузлах они проходят антигензависимую пролиферацию и дифференцировку. Часть «специализированных» Т-лимфоцитов принимает участие в иммунном ответе, а остальные превращаются в клетки памяти. Они обуславливают появление быстрого выраженного ответа после повторного контакта с аллергеном. После первого контакта с аллергеном происходит накопление распознающих его Т-лимфоцитов, которое длится обычно 10–14 суток. После этого Т-лимфоциты выходят из регионарных лимфоузлов в кровь и заселяют все периферические органы иммунной системы. При повторном контакте с аллергеном происходит активация клеток памяти и быстрое накопление клеток-эффекторов аллергической реакции замедленного типа — макрофагов и лимфоцитов.
Гистологическая картина
Для гистологической картины аллергического контактного дерматита характерна инфильтрация дермы мононуклеарными клетками, прежде всего, вблизи кровеносных сосудов и потовых желез. Эпидермис гиперплазирован и также инфильтрирован мононуклеарами. Типично образование в эпидермисе пузырьков, соединяющихся с образованием булл. Заполняющая их серозная жидкость содержит гранулоциты и мононуклеары.
Клинические проявления
Заболевание, по нашим данным, чаще встречается у людей молодого и среднего возраста. Тем не менее, возможны и исключения. Так, из обследованных нами людей младшей была полуторагодовалая девочка с аллергией на кобальт, а самым пожилым пациентом — восьмидесятилетний мужчина, сенсибилизированный к хрому и никелю.
В клинике аллергического контактного дерматита различают острую, подострую и хроническую формы, а также легкое, средней тяжести и тяжелое течение.
Интервал от первичного воздействия аллергена до формирования кожной гиперчувствительности может быть различным: от сравнительно короткого (2–3 дня при воздействии сильного сенсибилизатора, например, урушиола из сока растений рода сумах) до весьма длительного (несколько месяцев или лет в случае слабого сенсибилизатора, например, солей хромовой кислоты или хлорметилизотиазолинона). Как правило, в уже сенсибилизированном организме заболевание развивается остро через 12–72 часа после воздействия аллергена и проявляется зудом, яркой гиперемией и отечностью кожи в месте контакта, на фоне которых видны папулы, мелкие пузырьки или пузыри, вскрывающиеся и оставляющие мокнущие эрозии (мокнутие). Иногда встречается некроз кожи.
Затухающее воспаление оставляет корки и чешуйки. При хроническом течении появляются шелушение и лихенизация.
Для острого аллергического контактного дерматита характерны следующие стадии развития высыпаний: эритема => папулы => везикулы => эрозии => корки => шелушение. Для хронического течения: папулы => шелушение => лихенизация => экскориации.
При тяжелом аллергическом контактном дерматите (например, вызванном ядом сумаха) пациента могут беспокоить симптомы интоксикации — головная боль, озноб, слабость и лихорадка.
Локализация дерматита может быть любой и зависит от места контакта с аллергеном. Так, профессиональные аллергены чаще формируют очаги воспаления на ладонной и боковых поверхностях кистей и пальцев рук, предплечьях, а металлы-аллергены сенсибилизируют кожу и слизистые оболочки в местах контакта с кольцами, браслетами, застежками-молниями, джинсовыми заклепками («болезнь джинсовых заклепок»), металлическими зубными коронками.
Различные участки кожи характеризует неодинаковая подверженность аллергическому дерматиту. Воспаленные и инфицированные ткани сенсибилизируются чаще. Способствуют формированию аллергии трение, сдавливание, мацерация и повышенное потоотделение. В этой связи чаще сенсибилизируется кожа век, шеи, промежности, передней брюшной стенки в области соприкосновения с застежками и пряжками. Часто пациенты не отдают себе отчет в том, что страдают аллергией, считая, что просто «натерли» кожу в области воспаления.
Аллергический контактный дерматит всегда начинается с участка воздействия аллергена. Поэтому в начале заболевания очаг поражения четко отграничен, хотя зачастую выходит за пределы соприкасавшегося с аллергеном участка кожи. У сенсибилизированных больных поражение может распространяться на другие участки тела или становиться генерализованным.
При однократном контакте заболевание длится несколько дней или недель. При частых и регулярных контактах — месяцы и годы.
Диагностика
По локализации кожных поражений, как правило, можно предположить возможные причинные аллергены. В дальнейшем их роль в патологическом процессе определяют при постановке аппликационных кожных тестов. Для проведения аппликационного теста исследуемый материал накладывают на кожу на 48–72 часа, а затем оценивают размеры вызванной аллергеном реакции.
Поскольку аллергия — это всегда системный процесс, кожа и слизистые всего организма являются сенсибилизированными. Следовательно, воспаление развивается при нанесении аллергена на любой участок кожи. Тем не менее, технически удобнее проводить аппликационные кожные пробы в межлопаточной области, наружной поверхности плеча и внутренней поверхности предплечья, при фиксации материала на которых пациент на протяжении исследования чувствует себя наиболее комфортно.
На обработанную спиртом сухую кожу накладывают тестируемые материалы, покрывая их кусочками марли и прикрепляя затем лентой лейкопластыря (поэтому проба называется «пластырной»). Удобно использовать стандартную тест-систему с уже нанесенными на клеящуюся основу стандартизованными аллергенами. Так, в России зарегистрирована система «Аллертест» для диагностики аллергического контактного дерматита к 24 реагентам. Она продается в аптеке и позволяет проводить диагностику контактной аллергии к сульфату никеля, ланолину, неомицина сульфату, дихромату калия, смеси местных анестетиков — производных каинов, смеси ароматизирующих веществ, канифоли, эпоксидной смоле, смеси хинолинов, перуанскому бальзаму, этилендиамина дигидрохлориду, хлориду кобальта, р-терт-бутилфенола формальдегиду, парабенам, смеси карбаматов, смеси черных резин, хлорметилизотиазолинону, квотерниуму 15, меркаптобензотиазолу, парафенилендиамину, формальдегиду, смеси меркаптанов, тиомерсалу и смеси производных тиурама. Это простая и полностью готовая для использования система аппликационного кожного исследования. Аллергены включены в гидрофильный гель, из которого при размачивании его потом выделяется аллерген. «Аллертест» содержит две клеящиеся на кожу пластины, на каждую из которых нанесено по 12 аллергенов. Можно одновременно тестировать все 24 антигена или же требуемый аллерген можно вырезать из пластины ножницами и применить самостоятельно.
Через 48–72 часа от начала постановки лоскуты снимают, выжидают 20–30 минут для стихания неспецифического механического раздражения и учитывают выраженность реакции. Количественно учитывают изменения в месте контакта кожи с аллергеном. Градация положительного результата проводится следующим образом: (+) — эритема; (++) — эритема и папулы; (+++) — эритема, папулы, пузырьки; (++++) — эритема, папулы, пузырьки и сильный отек.
Истинная аллергическая реакция сохраняется 3–7 дней, тогда как реакция, вызванная раздражением кожи, исчезает в течение нескольких часов. Поэтому в сомнительных случаях следует оценить повторно выраженность реакции на следующий день.
Н1-блокаторы на результаты аппликационных проб не влияют. Местное применение кортикостероидов на участке кожи, выбранном для проведения пробы, должно быть прекращено не менее чем за неделю до исследования. Прием системных кортикостероидов в суточной дозе, превышающей 15 мг преднизолона, может подавлять даже резко положительные реакции, поэтому аппликационные кожные пробы проводят не ранее чем через 7 дней после отмены иммуносупрессивной терапии. В редких случаях больным, постоянно принимающим кортикостероиды, кожные пробы проводят, если доза преднизолона не превышает 15 мг/сут. Однако следует иметь в виду, что в этом случае существует риск получения ложноотрицательных результатов теста.
Проводя пластырный тест, следует помнить, что сама по себе процедура может вызвать сенсибилизацию у пациента. Среди веществ, которые обладают способностью вызвать сенсибилизацию уже при первом контакте, стоит отметить растительные смолы, парафенилендиамин, метилсалицилат. Поэтому проведение аппликационной пробы должно быть обосновано. Кроме того, проводя тест, необходимо исключать возможность неспецифического воспаления — первичного раздражения кожи тестируемыми веществами. Для этого тестируемые материалы, если они не входят в стандартную тест-систему, должны использоваться в концентрациях, не вызывающих раздражения у большинства здоровых людей (в контрольной группе). Тест не следует проводить при остром или обширном контактном дерматите, так как повышенная реактивность кожи может привести к получению ложноположительного результата. Кроме того, тестирование с причинным аллергеном может вызвать резкое обострение кожного процесса. Поэтому перед проведением исследования больного необходимо подробно проинструктировать, обратив его внимание на то, что при появлении сильного раздражения он должен удалить повязку с аллергеном и связаться с доктором.
При получении положительного результата аппликационной кожной пробы необходимо помнить, что он указывает лишь на сенсибилизацию к исследуемому веществу, но не является абсолютным доказательством того, что именно этот аллерген послужил причиной дерматита, потому что всегда сохраняется возможность длительной и поливалентной сенсибилизации. Иными словами, причиной аллергии может служить и другой, неисследованный вами антиген. Поэтому при установлении диагноза необходимо также учитывать данные анамнеза и физикального исследования.
Дифференциальная диагностика
Аллергический контактный дерматит приходится дифференцировать с простым контактным дерматитом, себорейным и атопическим дерматитом.
Простой контактный дерматит может развиться вследствие повреждения эпидермиса раздражающими химическими веществами (кротоновое масло, керосин, фенол, органические растворители, детергенты, едкий натр, известь, кислоты и др.) или физического воздействия (перегревания, сдавливания, сжатия). Первичное сенсибилизирующее воздействие при этом отсутствует. Симптомы воспаления возникают сразу после воздействия раздражителя, а не через 12–48 часов, как при аллергическом контактном дерматите. Наличие папул при остром контактном дерматите означает его аллергическую природу. Профессиональный простой контактный дерматит по внешнему виду схож с аллергическим. Пластырный тест позволяет дифференцировать эти состояния.
К отличительным признакам себорейного дерматита относится жирная кожа, а также другие признаки себореи и типичная локализация — волосистая часть головы и носогубные складки. Пораженные участки покрыты сальными корками, обильно шелушатся; зуд, как правило, не характерен.
Атопический дерматит обычно начинается в раннем детском возрасте. Кожа сухая. Характерен зуд, появляющийся до высыпаний, а не после них, как при аллергическом контактном дерматите. Наиболее часто симметрично поражены сгибательные поверхности. Края пораженных участков нечеткие; не наблюдается последовательного развития элементов высыпаний: эритема => папула => везикула.
В нашей практике встречались комбинированные поражения кожи, когда аллергический контактный дерматит развивался на мази и другие топические лекарственные формы для лечения дерматозов. Так, у 45-летней женщины, страдающей микробной экземой, обостряющейся на фоне применения Зинерита (эритромицин, цинка ацетат), нами была выявлена сенсибилизация к эритромицину, антибиотику из группы макролидов. Через 3 суток после отмены этого лекарства симптомы обострения прошли.
Трое из обследованных нами пациентов, длительно получавшие местно Целестодерм-В с гарамицином, жаловались на отсутствие терапевтического эффекта от применения этого медикамента. То есть, несмотря на применение противовоспалительного средства, зуд и интенсивность высыпаний не только не уменьшались, но иногда усиливались через некоторое время после нанесения лекарства. Во время аллергологического обследования методом аппликационного тестирования была установлена сенсибилизация — лекарственная аллергия на антибиотик гентамицин (Гарамицин), входящий в состав препарата. Замена средства на топический глюкокортикостероид Элоком через несколько дней привела к полной регрессии симптомов дерматита у всех троих пациентов.
Проводя дифференциальную диагностику, необходимо также помнить о фотоконтактном, фототоксическом и истинном фотоаллергическом дерматите.
Фотоконтактный дерматит вызывается взаимодействием в коже химического вещества и ультрафиолета. При нем высыпания появляются только на открытых, подвергшихся инсоляции участках тела. Сенсибилизирующим агентом чаще всего являются лекарства (тетрациклины, сульфосоединения, гризеофульфин, гормональные контрацептивы) или местно применяемые смолистые экстракты. При фототоксическом дерматите повреждение кожи вызвано действием веществ (например, соком борщевика), приобретающих токсические местно-раздражающие свойства под действием ультрафиолетовых лучей. При истинном фотоаллергическом дерматите сенсибилизирующий аллерген подвергается химическим изменениям под влиянием ультрафиолетовых лучей. В отсутствие инсоляции он безвреден для организма больного.
Одним из редких вариантов контактной аллергии является контактная крапивница. В зависимости от патогенеза выделяют аллергическую, неиммунную и комбинированную формы этого заболевания. Неиммунная форма развивается вследствие прямого воздействия на кожу или слизистые оболочки агента, чаще всего крапивы, ведущего к выбросу медиаторов из тучных клеток. Аллергическая контактная крапивница обусловлена выработкой специфических IgE-антител и относится по механизму развития к гиперчувствительности 1 типа. Чаще всего ее вызывают пищевые продукты (рыба, молоко, арахис и др.), аллергены домашних животных (слюна, шерсть, эпителий) и антибиотики пенициллинового ряда. О комбинированной форме контактной крапивницы, обусловленной влияниям как иммунных, так и неспецифических факторов, известно мало. Считается, что часто этот тип реакции вызывает персульфат аммония — окисляющее вещество, входящее в состав отбеливателя для волос.
Лечение
В основе лечения аллергического контактного дерматита лежит исключение контакта организма с аллергеном, вызвавшим заболевание. В острой стадии, при отеке и мокнутии, показаны влажно-высыхающие повязки, вслед за которыми местно наносят глюкокортикоиды. Если высыпания представлены крупными пузырями, то их прокалывают, позволяя жидкости стечь; покрышку пузыря не удаляют; каждые 2–3 часа меняют повязки, смоченные жидкостью Бурова. В тяжелых случаях назначают системные кортикостероиды.
Важную роль играют профилактика и лечение стафилококковых и стрептококковых инфекций кожи.
Аллергический контактный дерматит, как правило, характеризуется благоприятным прогнозом. При своевременном выявлении причинного аллергена и устранении контакта с ним симптомы заболевания полностью регрессируют через 1–3 недели, а достаточная информированность пациента о природе и причинных факторах болезни значительно уменьшает возможность хронизации и рецидивирования дерматита.
Профилактика
Для предупреждения формирования аллергического контактного дерматита следует избегать местного применения медикаментов, обладающих высокой сенсибилизирующей способностью, в первую очередь, бета-лактамных антибиотиков, фурацилина, антигистаминных препаратов, сульфаниламидов и местно-анестезирующих средств.
При частых и профессиональных контактах с низкомолекулярными соединениями необходимо использовать средства индивидуальной защиты кожи, слизистых и дыхательных путей — специальную защитную одежду, перчатки, а также защитные кремы.
После выявления причины аллергического контактного дерматита необходимо тщательно проинструктировать пациента и обсудить с ним все возможные источники аллергена, обратив его внимание на необходимость прекращения контакта с этим реагентом и перекрестно реагирующими веществами (наиболее распространенные аллергены, их источники и перекрестно реагирующие вещества приведены в табл. 2). Например, больным с аллергией к никелю не рекомендуется носить украшения из нержавеющей стали и использовать никелированную посуду. Таким пациентам противопоказаны содержащие никель импланты, в том числе зубные коронки и брекет-системы из белого металла, стальные конструкции для остеосинтеза. Находящиеся на джинсах или другой нательной одежде стальные заклепки и застежки также рекомендуют изнутри заклеивать лейкопластырем или тканью во избежание их контакта с кожей.
Если дерматит вызван резиновыми перчатками, их можно заменить на виниловые. Также необходимо помнить, что у таких пациентов нельзя использовать резиновые дренажи и другие предметы медицинского назначения. Им противопоказано применение латексных презервативов.
При аллергии к формальдегиду больному нельзя пользоваться некоторыми медикаментами и косметическими средствами, содержащими этот консервант. Пациенту следует объяснить, что перед применением лекарств и косметики необходимо ознакомиться с их составом, указанным на упаковке.
В случае профессионального дерматита требуется порекомендовать человеку приемлемые виды работ.
Литература
Е. В. Степанова, кандидат медицинских наук
НИИ вакцин и сывороток им. И. И. Мечникова РАМН, Москва
Ключевые слова: аллергический контактный дерматит, аппликационные кожные пробы, профилактический дерматит, аллергический дерматит, лекарственные аллергены, профессиональные аллергены, контактные аллергены, аллергия на металлы, контактный дерматит, дерматит на металлы, контактная крапивница.

