Как восстановить лицо после аварии
Как восстановить лицо после аварии
Наилучшие результаты при параличе лицевого нерва достигаются при выполнении первичного анастомоза нерва либо его стволовой пластике. Если эти вмешательства оказываются невозможными, то показано выполнение вторичных вмешательств, направленных либо на восстановление иннервации мимической мускулатуры либо на статическую или динамическую подтяжку мягких тканей лица.
Современные методики восстановления функции мышц лица при условии сохранения дистальных ветвей лицевого нерва включают формирование подъязычно-лицевого анастомоза, поперечную пластику лицевого нерва и свободное микронейрососудистое перемещение мышц.
При таких вмешательствах часто удается добиться восстановления тонуса лицевой мускулатуры, однако на сегодняшний день нет ни одного вмешательства, позволяющего полностью восстановить функцию мимических мышц, поэтому дискинезия лица после таких вмешательств считается нормальным явлениям.
Подъязычно-лицевой анастомоз обеспечивает формирование достаточного количества нейронных связей, однако таит в себе существенный недостаток, характеризующийся потерей функции языка и отсутствием эмоциональной окраски движений, обусловленных сокращением мышц лица. Обычно удается восстановить тонус мышц, а произвольная улыбка после такого вмешательства возникает тогда, когда пациент выполняет движения языком.
Альтернативой этому вмешательству, позволяющей сохранить функцию языка, является формирование перемычки между подъязычным (XII пара) и лицевым (VII пара) нервами, хотя при этом достигается меньшая стимуляция лицевого нерва. При поперечной пластике лицевого нерва формируется соединение между щечными ветвями интактного лицевого нерва и его поврежденными ветвями.
Такое вмешательство позволяет восстановить не только тонус мышц, но и эмоциональные движения пораженной половины лица; однако количество формируемых нейрональных связей по сравнению с подъязычным нервом значительно ниже. Ряд авторов предлагает до поперечной пластики лицевого нерва или нейромышечной пластики формировать перемычки между XII и VII чеперными нервами, позволяющие сохранить иннервацию мимических мышц.
Операции, направленные на формирование поддерживающих связок, и другие вспомогательные мероприятия могут использоваться для временной поддержки парализованных тканей лица и применяться как в комбинации с хирургическими вмешательствами, так и самостоятельно при отказе пациента от операций или наличии противопоказаний к ним. Возможен релиз части височной мышцы в области ее ложа, транспозиция над скуловой костью и рефиксация в области наружной связки века или комиссуры рта.
Глубокие височные нервы сохраняются и формируют таким образом динамическую поддержку парализованных тканей. Дефект в височной мышце замещается лоскутом височно-теменной фасции или аллопластическим материалом. Статические поддерживающие связки можно сформировать из широкой фасции бедра или аллопластического материала, например, бесклеточной дермы, трансплантаты из которых фиксируются к скуловой дуге. Операции по подтяжке бровей и лица часто оказываются полезными при параличе лицевых мышц и опущении бровей.
Восстановление пассивного смыкания верхнего века достигается имплантацией в область края хряща века золотой пластинки. Коррекция паралитического эктропиона нижнего века и несостоятельности рта выполняется путем клиновидной резекции соответственно части века или губ.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Устранение посттравматических дефектов
Реконструктивная пластика позволяет восстановить поврежденные участки лица или тела после автоаварий, бытовых и производственных травм, максимально приблизив их к первоначальному виду. При необходимости, такие пластические операции могут проводиться совместно с врачами других специальностей медицинского холдинга «СМ-Клиника»: офтальмологом, отоларингологом, хирургом, гинекологом, урологом, маммологом и др.
Показания к устранению посттравматических дефектов
Индивидуальная консультация
Противопоказания к устранению дефектов, полученных в результате травм
Реконструктивная пластика не выполняется в период беременности и незавершенной лактации; при наличии гемофилии; при патологии сердечно-сосудистой системы, нарушении дыхательной функции, работы печени и почек, сахарном диабете в стадии декомпенсации и в других случаях, определяемых врачом.
Как устраняются посттравматические косметические дефекты?
Операция может предусматривать:
Реконструктивная пластика выполняется с микрохирургической точностью и требует самого высокого профессионализма и большого опыта выполнения операций такого уровня. Продолжительность устранения посттравматических дефектов, а также выбор обезболивания (местная анестезия или наркоз) и срок пребывания в стационаре клиники определяется тяжестью повреждения и объемом операции. Нередко устранение посттравматических дефектов проводится в несколько этапов.
Период реабилитации после устранения посттравматических дефектов
В период восстановления может потребоваться ношение компрессионного белья или повязок, позволяющих четко зафиксировать прооперированную зону и исключить расхождение тканей. Первый месяц не рекомендуется заниматься спортом, посещать сауну, солярий и бассейн.
Результат операций по реконструктивной пластике
В результате операции удается восстановить внешний вид пациента и функционирование поврежденного органа. Избавление от косметических недостатков – это прежде всего психологический комфорт, который возвращается благодаря возможности вести привычный образ жизни, легче адаптироваться в социуме.
Восстановление лица после травм и ожогов
Комплекс мер, позволяющих эффективно справиться с травмами на лице при помощи хирургических операций.
Записаться на прием
Об операции
Генеральный директор и главный врач клиники красоты «Академия»
Неогнестрельные механические повреждения мягких тканей и костей лица, а также термические и химические ожоги лица, к сожалению, являются по статистике весьма распространенными не только в России, но и во всем мире. В зависимости от площади и глубины повреждения, а также его причин, могут использоваться очень разные методы по хирургической коррекции, начиная от местной пластики рубцов (метод, который использует только кожу, окружающую изъян) до сложных микрососудистых операций, связанных с переносом блоков тканей из одной области на другую (например, с руки или грудной клетки на шею и лицо) и т.д.
Актуальность материала проверена специалистом: 25.10.2021
Отправить заявку
Выбирая метод лечения, в каждом конкретном случае хирург ориентируется не только на саму деформацию, но и на состояние тех тканей, которые можно использовать, а также на возраст больного, его здоровье и многие другие нюансы.
Общемировая тенденция современной восстановительной пластической хирургии — проведение в одну операцию максимально возможного объема коррекции. Если дефект небольшой (рубец, небольшая деформация), операция может проводиться под местной анестезией без наркоза. Госпитализация не требуется вообще или необходима лишь на минимальный период.
Чем значительнее и более выражена деформация, тем сложнее используемые методы и, следовательно, тем серьезнее будет обезболивание и послеоперационное лечение.
Основные методы
1. Простое удаление рубцов — как правило, не требует госпитализации.
2. Местная пластика рубцов — метод, который использует только кожу, окружающую изъян.
3. Пересадка свободного кожного лоскута — участок кожи, взятый в одной анатомической области и перенесенный на лицо. Эти лоскуты могут быть или полнослойными (то есть содержать все слои кожи), или расщепленными (более тонкими). Мы предпочитаем, когда это возможно, использовать первый вариант, так как на лице важно достижение не только функционального результата, но и максимального эстетического эффекта.
Области, которые подходят для пересадки полнослойной кожи на лицо: задняя поверхность ушной раковины и заушная складка, внутренняя поверхность плеча и некоторые другие.
После взятия полнослойного лоскута донорская рана обязательно подлежит специальной обработке: на этом месте образуется рубец, значит, очень важно, чтобы он также был малозаметен.
После взятия расщепленных кожных лоскутов донорская рана заживает сама, обычно без каких-либо проблем. Лоскуты, которые переносятся в область изъяна на так называемой «временной питающей ножке». «Ножка» поддерживает жизнеспособность лоскута до тех пор, пока между ним и краями раны не образуются новые сосудистые связи. Лоскуты, включающие крупные сосуды, переносятся с помощью микрохирургической техники.
4. Экспандерная дерматензия. Несмотря на сложность термина, это очень популярный метод, в основе которого лежит следующее: непосредственно рядом с зоной деформации под здоровую кожу через маленький разрез вводится пустой стерильный баллон, сделанный из мягкого инертного материала. Разрез зашивается. Баллон снабжен специальным клапаном, в который врач вводит стерильный физраствор. Баллон постепенно заполняется, растягивая таким образом кожу.
В результате появляется избыток кожи, необходимый для закрытия проблемной зоны. Причем эта кожа в отличие от перенесенной из других анатомических областей будет абсолютно неотличима от той, которую нужно восстановить.
Во время второго этапа операции баллон удаляется, а рубцовая ткань замещается избытком растянутой кожи. При необходимости используется не один, а несколько экспандеров.
Особенности проведения операции
Необходимо помнить, что, как правило, восстановительные операции на лице после травм и ожогов выполняются не ранее, чем через 6 месяцев. Такие сроки обусловлены скоростью формирования рубцовой ткани. Но это не значит, что нужно терять эти полгода: чем моложе рубец, чем меньше времени прошло с момента травмы, тем активнее врач может влиять на формирование рубца без хирургических методов. При своевременно начатом лечении можно значительно уменьшить объем операции или даже избежать ее.
Однако не всегда нужно ждать 6 месяцев для проведения операции. Иногда мы вынуждены прибегнуть к более раннему хирургическому вмешательству: это необходимо, когда у пациента из-за травмы или ожога возникают серьезные функциональные проблемы: например, не смыкаются веки из-за рубцов, что может привести к ухудшению зрения.
Как восстановить лицо после аварии
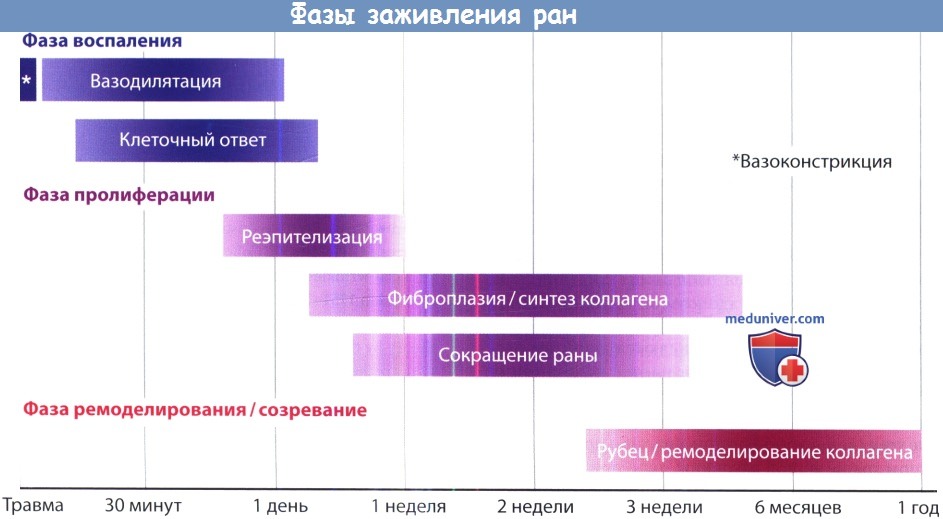
а) Лечение ранений мягких тканей без операций. Болевой синдром при ранениях мягких тканей хорошо купируется анальгетиками, в первые 48-72 часа к месту травмы можно прикладывать лед. Это способствует уменьшению выраженности воспаления, отека, дискомфорта. После 72 часов используются теплые компрессы и мази против ушибов (например, арники горной), которые ускоряют заживление ссадин и рассасывание синяков.
При поверхностных ранах рекомендуется ежедневный туалет раны (слабый мыльный раствор с водой, разведенная пополам перекись водорода при наличии корок) с антибактериальными мазями (бицитрацин), которые увлажняют рану и ускоряют ее реэпителизацию. При развитии аллергических реакций на бацитрацин (зуд, сыпь, эритема) могут использоваться более мягкие препараты, например, вазелиновое масло (аквафор, вазелин). При таком лечении поверхностные раны заживают в течение 5-14 дней.
При укушенных ранах с целью профилактики инфекционных заболеваний назначаются антибиотики. Чаще всего укушенные раны людям наносят собаки, в результате чего рана оказывается обсемененной полимикробной аэробной и анаэробной флорой. К наиболее распространенным возбудителям относят представителей Streptococcus, Staphylococcus, Pasteurella multocida и Bacteroides.
При эмпирическом назначении антибиотиков, например, амоксциллина/клавулоната, достигается достаточно широкий спектр действия, в последующем антибактериальная терапия проводится на основе результатов посева на культуру. При человеческих укусах могут передаваться не только различные микроорганизмы, но также и вирусы. О любом подозрении на передачу вируса ВИЧ или гепатита нужно проинформировать персонал приемного отделения и инфекциониста. Затем необходимо тщательно придерживаться внутренних протоколов по диагностике и лечению.
При определенных обстоятельствах проводится профилактика столбняка и бешенства. Высокий риск развития столбняка имеется при массивном загрязнении ран землей. Пациентам вводится противостолбнячный антитоксин, и, если они не были привиты в течение последних 10 лет, прививка от столбняка. Необходимость в прививке против бешенства зависит от данных анамнеза (если известно о заболевании животного), местной распространенности бешенства, обследования самого животного.
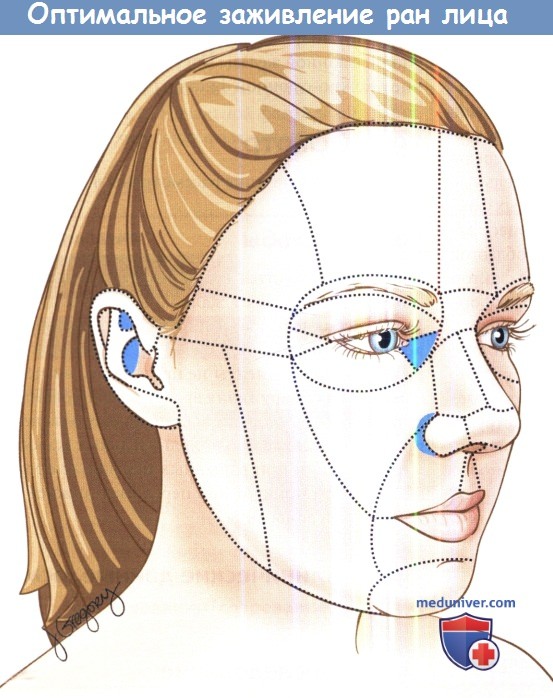
б) Хирургическое лечение травм мягких тканей головы. Любые операции на мягких тканях пациента требуют его информированного согласия. Получение может осложниться бессознательным состоянием больного, которое является либо следствием черепно-мозговой травмы, либо медикаментозной седации. При необходимости к оформлению документации привлекаются родственники или медицинские сотрудники. Для судмедэкспертизы перед любым вмешательством необходима фотодокументация имеющихся повреждений.
Перед проведением хирургического вмешательства требуется тщательно оценить имеющиеся дефекты тканей, очистить рану от любых загрязнений, освежить края. Все эти действия лучше выполнять после проведения местной анестезии, за счет которой уменьшаются неприятные ощущения для больного, снижается степень кровоточивости. Для обеспечения адекватной местной анестезии обычно бывает достаточно 1% раствора лидокаина с адреналином 1:100000 и 10% бикарбонатом натрия (разведение 4:1), инъекция выполняется через иглу 27 или 30G.
При обширных ранах может использоваться блокада надблокового, надглазничного, подглазничного, подбородочного нервов. Если ожидаемое время операции составит несколько часов, предпочтительно использовать препараты с пролонгированным действием (бупивакаин), также они помогают контролировать болевой синдром в послеоперационном периоде.
Иногда для закрытия дефектов, особенно при отрывных травмах, необходимо использовать техники местного перемещения тканей (скользящий, ротационный и перемещаемый кожные лоскуты). По возможности все рубцы должны локализоваться на уже имеющихся морщинах или в области естественных складок с минимальным натяжением тканей. Необходимо острое иссечение краев раны и их выворачивание. В местах наибольшего натяжения тканей используется постоянный или длительно рассасывающийся шовный материал (3-0 или 4-0 PDS или викрил), в некоторых случаях для противодействия пассивным силам натяжения тканей требуется ушивание надкостницы.
В местах с менее выраженным натяжением используется быстрорассасывающийся материал (4-0 или 5-0 монокрил). Для закрытия дефекта кожи используется нерассасывающиеся швы (5-0 или 6-09 пролен или нейлон); они вызывают минимальную реакцию тканей и удаляются на 5-7 день.
1. Лечение травм и отрывов ушной раковины. Ушивание ран ушных раковин может представлять собой значительную сложность из-за наличия хряща, сложной поверхностной топографии, относительно низкой мобильности тканей. При сквозных дефектах требуется тщательное сближение всех слоев тканей. Для предотвращения появлений выемок и неровностей особенно важно выворачивать края кожи. При обнажении хряща его следует ушить перманентными или медленно рассасывающимися швами.
Основным этапом в лечении отрывов фрагментов ушной раковины является сохранение собственной хрящевой ткани. При частичных отрывах в коже заушной области может быть сформирован карман, в который помещается хрящ оторванного фрагмента. Сначала фрагмент хряща отделяется от эпидермиса, затем подшивается к оставшемуся хрящу ушной раковины и помещается во временный кожный карман, край которого подшивается к сохраненному краю ушной раковины. Через шесть недель оторванный фрагмент ушной раковины выделяется вместе с кожей височной области, к задней его поверхности подшивается кожный трансплантат.
Результаты простого пришивания оторванного фрагмента ушной раковины (без формирования кармана) предсказать невозможно, особенно велик риск неудачи при фрагментах размером более 1,5 см.
При неполных отрывах с наличием соединительного участка кожи, простое наложение первичных швов обычно заканчивается благополучно. Благодаря богатому кровотоку в области ушной раковины в надорванный фрагмент поступает достаточное количество питательных веществ, в результате чего заживление происходит удачно. При полном отрыве ушной раковины следует рассмотреть возможность проведения реплантации методами микрососудистой хирургии; в качестве дополнительных методов лечения, повышающих вероятность того, что фрагмент приживется, используется гипербарическая оксигенация, антикоагулянты, медицинские пиявки.
2. Лечение ранений губ. При ушивании раны губы необходимо по отдельности ушить все слои тканей, к которым в данном случае относятся кожа, мышцы и слизистая. В кожной части губы также выделяют несколько областей: с медиальной стороны — подносовой желобок, с латеральной — латеральные сегменты губ, снизу—красная кайма губ. Важным ориентиром является место соединения кожи и красной каймы губ. Из-за смены цвета тканей даже небольшие неровности этой линии очень заметны.
По возможности, раны губ нужно ушивать так, чтобы рубцы располагались на месте соединения отдельных областей, таким образом можно добиться оптимального сокрытия шрама. Иногда для обеспечения достаточной подвижности или ротации тканей требуется выполнение дополнительных разрезов. При рассечении круговой мышцы рта ее края нужно соединить медленно рассасывающимися швами 2-0 или 3-0. Поверхностные или небольшие дефекты слизистой заживают самостоятельно вторичным натяжением. Глубокие или обширные дефекты слизистой ушиваются быстро рассасывающимися швами.
3. Лечение ранений век. При всех ранениях век требуется полная оценка функции зрения, направленная на выявление повреждений глазного яблока. Для исключения травмы роговицы и сетчатки необходима консультация офтальмолога. При обследовании пациента с травмой периорбиталь-ной области также нужно обращать внимание на признаки повреждения мышцы, поднимающей верхнее веко (птоз), связок век (смещение или закругление уголков глаз), слезных канальцев (эпифора).
Для предотвращения повреждения роговицы ушивать дефекты век нужно в ближайшие сроки. Любые частицы необходимо удалить, чтобы избежать их возможной импрегнации. При подозрении на травму слезных канальцев их нужно зондировать. Для восстановления целостности стенок канальцев требуется лупа или операционный микроскоп, ушивать их лучше над силиконовым стентом постоянными узловыми швами 9-0.
При разрыве медиальной связки век ее необходимо подшить к надкостнице слезной кости. При недостатке надкостницы может потребоваться установка винта через полость носа. При недостаточно качественном устранении разрыва медиальной связки век может расшириться межглазничное расстояние, т.е. возникнет телекантус.
Раны, захватывающие край век, желательно ушивать 6-0 силиконовыми вертикальными матрасными швами, которые обеспечивают достаточный поворот краев, позволяющий избежать появления неровностей. Начинать накладывать швы нужно с серой линии, чтобы в первую очередь сопоставить края век. Хрящевая пластинка века и круговая мышцы глаза ушиваются 6-0 рассасывающимися швами. В послеоперационном периоде глаз обильно смазывается увлажняющими мазями.
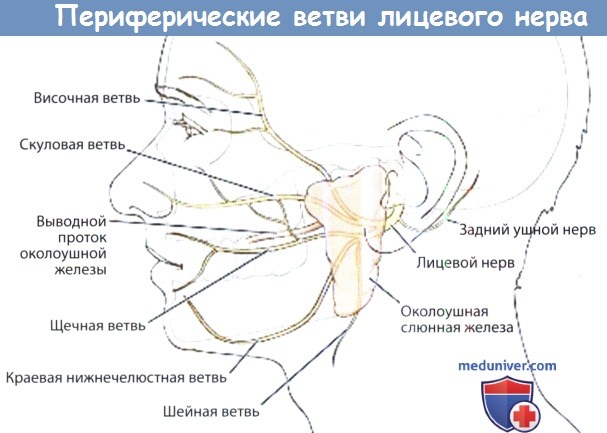
4. Лечение травмы лицевого нерва. При подозрении на повреждение лицевого нерва требуется немедленная ревизия раны с восстановлением целостности нерва. Дистальный участок нерва сохраняет способность к проведению нервных импульсов в течение 48-72 часов после пересечения, в течение этого времени возможна его стимуляция. Использование электростимуляции значительно облегчает идентификацию нерва при операции (0,5-1,0 мА). Ушивание нерва выполняется под лупой или микроскопом с увеличением 3,5х и более. Для упрощения сведения концов нерва и уменьшения натяжения его нужно выделить на 1-2 см в обе стороны.
Оба конца нерва нужно надсечь, обычно требуется удалить по 1 мм ткани. При достаточной мобилизации удаление такого объема ткани не является критичным. При отрыве сегментов нерва необходимо использовать трансплантат (большой ушной, латеральный кожный нерв предплечья, икроножный нерв). Этот момент нужно обсудить с пациентом до операции. Для сближения краев нерва обычно необходимо 3-7 узловых 9-0 швов, проходящих через эпиневрий.
Метод восстановления выводного протока околоушной слюнной железы (Стенонова протока) зависит от степени повреждения. При простом ранении или пересечении выполняется простое ушивание над стентом, введенным через рот. В качестве стента могут использоваться детские зонды для питания малого диаметра, для поддержания оттока слюны их можно подшить к слизистой полости рта на 2-4 недели. При отрыве фрагмента протока околоушной железы восстановить его целостность сложнее. Если удается обнаружить оба конца протока, для восстановления проходимости может использоваться венозный трансплантат из передней или наружной яремной вен.
Если разрыв расположен кпереди от жевательной мышцы, а дистальный конец протока обнаружить не удается, проксимальный конец можно вывернуть в полость рта. Если место травмы расположено кзади от жевательной мышцы, или в случаях, когда проксимальный конец протока обнаружить не удается, для предотвращения выделения слюны фасция железы ушивается наглухо непрерывным швом постоянным или медленно рассасывающимся материалом. Также для снижения продукции слюны в паренхиму железы можно ввести 50-100 ЕД ботулотоксина. При использовании данного метода лечения воспаление или инфицирование железы возникает редко.
в) Прогноз травм и ранений лица. Ссадины, гематомы и поверхностные раны лица разрешаются быстро без каких-либо значимых последствий. При гиперпигментации пораженных участков рекомендуется избегать избыточного воздействия солнечных лучей, можно использовать отбеливающие кремы (2% или 4% гидрохинон). Ушитые раны могут заживать в течение 6-12 месяцев. По мере заживления возможно образование гипертрофических рубцов, келоида, кожных выростов; в данных случаях возможно периодические введение кортикостероидов (10-40 мг/мл триамцинолона ацетата). Грубые рубцы могут потребовать повторной хирургической коррекции.
г) Ключевые моменты:
• Обследуя пациента с травмами мягких тканей лица, обязательно нужно уделять внимание сопутствующим повреждениям костей, верхних отделов дыхательного и пищеварительного трактов, сосудов и нервов.
• Неинфицированные открытые раны нужно тщательно обработать и аккуратно закрыть методом наложения первичных швов.
• Если рана находится в проекции лицевого нерва или протока околоушной слюнной железы, необходимо исключить их повреждение.
• При пересечении ветвей лицевого нерва необходимо восстановить их в течение 72 часов с момента травмы, когда они еще сохраняют способность к передаче нервных импульсов.
Учебное видео анатомии лицевого нерва и проекции его ветвей
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Устранение травматических деформаций лицевого скелета
Уникальность специалистов NKclinic позволяет в частности выполнить лечение травматических повреждений и посттравматических деформаций челюстно-лицевой области, включая скуло-глазничные переломы. Реконструкция средней и верхней зоны лица обычно производится височно-теменными аутотрансплантатами после предварительного детального моделирования с помощью современных специализированных компьютерных программ.
Челюстно-лицевые хирурги NKclinic берутся за случаи любой сложности и с успехом возвращают гармонию смещенным структурам лица, снимая хронические боли, возвращая былую функциональность, уверенность в себе и ровную улыбку.
Посттравматические деформации скуло-глазничного комплекса
У 2х из 3х пациентов с повреждениями верхней и средней зон лица диагностируется скуло-глазничный перелом. Данная травма часто является результатом несчастных случаев в быту, падений или ударов.
Слабыми местами, по которым чаще проходит линия перелома, являются скуло-верхнечелюстной, скуло-лобный или скуло-височный контрфорсы, а смещение отломков приводит к перелому нижней или внутренней стенки глазницы.
Если непосредственно после травмы пациент не получает адекватную помощь, то уже через две-три недели между отломками начинают появляться костные и фиброзные сращения, разрушенная костная ткань замещается грубой рубцовой, которая, конечно, не может в должной мере выполнить опорную и защитную функции. К концу 12й недели после травмы деформация и связанные с ней эстетические и функциональные дефекты формируются окончательно и проявляют себя в полной мере.
Операция по устранению посттравматической скуло-глазничной деформации
Операция по поводу любого перелома состоит из возвращения костям естественного положения и фиксации друг к другу и к неповрежденным костям при помощи специальных металлоконструкций.
Глазница же представляет собой слишком сложную хрупкую структуру, чтобы применять при лечении ее травм классическую тактику. Мелкие осколки, появляющиеся при переломе нижней и внутренней стенок глазницы, практически не поддаются сопоставлению. Со временем они рассасываются, оставляя ощутимый дефект. Именно поэтому методом выбора при посттравматической патологии глазницы является костная трансплантация.
Утраченный фрагмент глазничной стенки восстанавливается собственным донорским материалом: наружной пластинкой теменной кости или костным блоком с нижней челюсти.
Дефицит мягких тканей восполняется специально подготовленным трансплантатом: костный материал измельчается в костной мельнице, а полученный продукт смешивается с аутоплазмой крови, обогащенной тромбоцитами. Трансплантат вводится в клетчатку позади глазницы в слегка избыточном количестве, так что после операции пациент может отмечать небольшой экзофтальм на поврежденном глазу, который со временем исчезает.
Область глазницы богата проходящими здесь нервно-сосудистыми пучками. Чтобы избежать внутриоперационного риска их повреждения, а также дополнительных косметических дефектов на лице, вмешательство происходит через субцилиарный, внутриротовой или бикоронарный (венечный) разрез. Через тот же разрез можно получить и доступ к забору донорского материала.
В NKclinic пациент получает подробную консультацию и планирование операции, а сами манипуляции проводятся нашими же специалистами, но на базе стационаров ведущих лечебных учреждений при полной комплектации хирургической бригады и необходимого оборудования.
Сложные многочасовые операции на лице проводятся только в условиях стационара под общей анестезией. Через 5 дней под наблюдением врачей, пациент может быть выписан домой и вернуться к обычной жизни.
Травматические деформации челюстной области. 3D планирование
В NKclinic нередко обращаются пациенты с посттравматическими деформациями челюстной области, повлекшими нарушения прикуса и/или потерю зубов. Лечение такой патологии обычно требует междисциплинарного подхода и привлечения к терапевтическому процессу врачей-ортодонтов.
Составление программы ортодонтической подготовки к реконструктивной операции, протезированию и хирургической коррекции посттравматических деформаций в челюстной области, как и самого вмешательства, требуют тщательной комплексной диагностики, включающей компьютерную томографию, изготовление гипсовых и STL-моделей. Компьютерная обработка полученных данных помогает визуализировать все этапы лечения, а также сразу продемонстрировать пациенту его будущее лицо. Опыт и ювелирная работа наших челюстно-лицевых хирургов позволяют добиться 99% совпадения идеального результата с реальным.
Цифровое планирование ортодонтических и хирургических процедур с помощью интерактивных программ Nemotec и Dolphin 3D позволяет всем специалистам, задействованным в лечебном процессе, работать слаженно, по строго определенной модели, и добиться максимального результата.