Как парализованные ходят в туалет
Туалет для инвалидов
Сложности с посещением туалета — это, безусловно, самое неприятное ограничение, которое накладывает на человека инвалидность. Можно отказаться от прогулок на улице, привыкнуть к кормлению по часам и даже приспособиться к принятию ванны в строго определённые дни недели, но в туалет нужно ходить тогда, когда захочется, а следовательно, крайне желательно, чтобы у инвалида была возможность удовлетворять потребности этого рода самостоятельно, не дожидаясь посторонней помощи.
В поисках простого решения
Наиболее простым решением проблемы туалета для инвалидов является подгузник (памперс). Современные подгузники для взрослых могут впитывать до 3000 мл жидкости, а следовательно, без особого дискомфорта в них можно провести 12-14 часов.
Однако регулярное применение подгузников рекомендуется оставить для полностью неподвижных больных, поскольку это, во-первых, несколько дороговато, а во-вторых, сами инвалиды, в подавляющем большинстве случаев, крайне негативно относятся к перспективе целый день отправляться в памперс, будь он хоть 100 раз гигиеничным, антисептическим и воздухопроницаемым.
Судно (утка)
Ещё одним общеизвестным решением проблемы туалета для инвалидов является судно (или утка) — гигиеническая ёмкость, исполняющая функции унитаза и позволяющая лежачим больным совершать акт мочеиспускания или дефекации непосредственно в кровати.
Судно подкладывается под тазовую область больного, а потому изготавливается из прочного материала — металл или пластик. Большой популярностью также пользуются резиновые надувные судна, которые дают возможность регулировать высоту подъёма таза инвалида, а кроме этого более комфортны по ощущениям.
Кому рекомендуется
Использование судна инвалидами показано в следующих случаях:
Советы по выбору
Коротко о недостатках
Несмотря на свою кажущуюся простоту и удобство, использование гигиенических суден (равно как и подгузников) имеет один огромный недостаток: инвалид лишается даже той минимальной подвижности, которую мог бы проявлять при посещении туалета. Полная обездвиженность и горизонтальное положение тела нарушают пищеварительную и эвакуаторную функции пищеварительного тракта, а также увеличивают риск тромбообразования.
Отчасти эту проблему может решить специальный госпитальный трикотаж (о котором можно прочесть в статье), но всё-таки для тех больных, у кого сохранилась хотя бы минимальная способность к самообслуживанию, рекомендуется использовать специальные приспособления для посещения туалета, перечислению которых и будет посвящён дальнейший разговор.
Кресла-туалеты
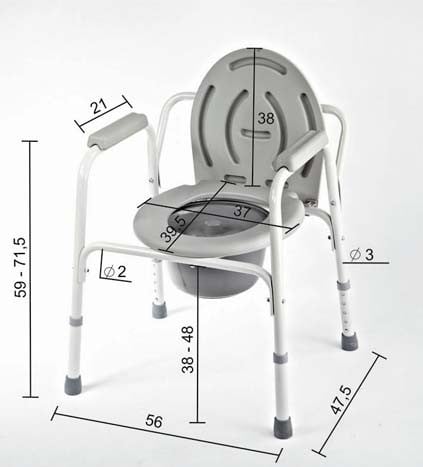
Кресло-туалет, как следует из названия, — это специальная конструкция, собранная из кресла и съёмного ведра-унитаза, при этом унитаз устанавливается на место сидушки.
Кресло-туалет часто имеет боковые поручни-подлокотники, на которые инвалид может опираться при опускании на унитаз и подъёме с него, хотя существуют и так называемые «табуретные» модели, где поручни не предусмотрены. Также отдельные модели имеют широкую удобную заднюю спинку для упора спиной.
Преимущества использования
Кому рекомендуется
Данный тип изделий идеально подходит лицам, способным самостоятельно подниматься с кровати, но испытывающим затруднения с дальнейшим передвижением, обусловленные следующими причинами:
Советы по выбору
Выбирая кресло-унитаз, следует обратить внимание на следующие его характеристики:
Насадки на унитаз
Специальные насадки на унитаз позволяют увеличить стандартную высоту унитаза, что существенно упрощает усаживание на него и последующий подъём лицам, неспособным выполнять такого рода «приседания» в силу ограниченности своих физических возможностей.
Насадка повторяет контур унитаза, а потому после установки создаёт впечатление, будто унитаз немного «подрос». Некоторые насадки имеют боковые поручни, за которые человек может держаться во время посадки и вставания. Также насадки различаются по способу крепления, которое может быть постоянным (то есть не предполагающим частое снятие) или временным (устанавливается лишь на время посещения инвалидом туалета).
Кому рекомендуется
Показанием для применения унитазных насадок являются следующие состояния:
Преимущества использования
Основная задача унитазных насадок — это уменьшение нагрузки на поврежденную область тела, задействованную при обычном посещении туалета (ноги, живот или спина). Отсутствие значительных силовых нагрузок, к которым, вне всякого сомнения, можно отнести приседания, улучшает общий клинический или медицинско-реабилитационный прогноз.
При необратимых формах инвалидности насадка облегчает посещение туалета, а также до определённой степени подстраховывает человека от падения вследствие потери равновесия.
Советы по выбору
Основной критерий, по которому следует выбирать накладки на унитаз, — это высота изделия. В идеале установка насадки должна привести к тому, что у человека, сидящего на таком «нарощенном» унитазе, бёдра вместе с коленями будут расположены под углом не менее 90⁰.
Также рекомендуется обратить внимание на качество фиксации насадки, поскольку от этого зависит риск её соскальзывания. Этот совет особенно важен при покупке насадок с поручнями, поскольку далеко не всегда инвалиды опираются на оба поручня равномерно, что приводит к избыточной нагрузке на одну из сторон и, соответственно, увеличивает риск соскальзывания насадки с унитаза.
Поручни в туалет
Поручень в туалет — это простое средство для дополнительной опоры. По сути, изделие представляет собой трубу определённой формы, которая крепится в уборной сбоку от унитаза.

Держась за такой поручень, инвалид может спокойно сесть на унитаз, избегая физической нагрузки на ноги, позвоночник или брюшной пресс, а после так же свободно встать, используя силу своих рук, что и является главным преимуществом использования обсуждаемого изделия.
Кому рекомендуется
Установка поручня предполагает постоянный характер инвалидности при сохранности способности к самостоятельному передвижению, а потому рекомендуется при следующих состояниях:
Советы по выбору
При выборе поручней для унитаза важно обратить внимание на две следующие характеристики:
Также рекомендуется убедиться в надёжности предусмотренного производителем способа крепления, чтобы потом не искать местных «золотых рук мастеров», чтобы придать поручням нужную степень прочности.
Заключение
Современный ассортимент средств медицинской реабилитации невообразимо огромен и способен облегчить любые трудности повседневной жизни инвалидов, включая и сложности самостоятельного посещения туалета. Нет никакой нужды терпеть неудобства и страдать: достаточно просто поинтересоваться — и оптимальное решение непременно найдётся!
Приспособления для туалета, которые облегчают уход за тяжелобольными людьми
К счастью, есть специальные приспособления, которые помогают эту задачу облегчить.
Если ваш подопечный может ходить
Бывают состояния, при которых человек в силах самостоятельно дойти до туалета, но с трудом может сесть на унитаз, а потом встать с него. Обычно это пациенты после перелома шейки бедра, с артритами коленей или другими болезнями, при которых больно сгибать ноги. Или же человек подвержен головокружениям, чувствует слабость в ногах, и ему нужна дополнительная опора, чтобы поднимать свой вес и сохранять устойчивость. Таким людям сложно сесть на низкий унитаз, ведь для этого колени надо согнуть сильнее.
Чтобы помочь в этой ситуации, существуют специальные насадки на унитаз. Они делают его выше, а значит, садиться и вставать с него значительно удобнее.
Ортопедические насадки не имеют поручней, но зато их можно регулировать по высоте с шагом около 2 см. Такие насадки применяются при некоторых видах травм, когда реабилитация требует постепенного снижения высоты унитаза.
Насадка на унитаз / яндекс.маркет
Такие ортопедические насадки стоят от 1800 до 3000 рублей.
Насадки с фиксированной высотой нужны, когда нет необходимости варьировать высоту сидения, а надо просто сделать унитаз повыше. Такие насадки производят из легко моющегося, гигиенического пластика. Они подойдут для унитаза любой формы, увеличивая его высоту на 12 см. Никаких специальных инструментов для установки насадки не требуется.
Насадка на унитаз с поручнями / Топздрав.ру
Почти все модели таких насадок выпускаются с подлокотниками, иногда откидными или съемными. Стоимость насадок с фиксированной высотой — около 3000 рублей.
Поручни для унитаза облегчают использование туалета ослабленными людьми, людьми с нарушениями опорно-двигательного аппарата, а также подойдут для тех, кто проходит реабилитацию после травм. Конструкция крепится к унитазу и регулируется по высоте и ширине. Иногда поручни оборудуются съемным держателем туалетной бумаги, который можно установить слева или справа.
Если помещение туалета позволяет, имеет смысл установить стационарные поручни. Если туалет маленький, можно использовать откидные модели.
Напольные модели поручней подойдут, если к стене прикрепить ничего невозможно.
Поручни для туалета будут стоить 2500 — 4000 руб.
Поручни для унитаза / oxy2.ru
Есть мнение, что вместо насадок и поручней в туалете можно использовать простые стационарные ходунки. Но такая замена вряд ли будет равноценной. Даже самые простые ходунки стоят около 2000 рублей, что сопоставимо с ценой насадки. Однако с насадки человеку встать гораздо легче, ведь он опирается на боковые поручни. Поскольку ходунки широкие, человек будет неминуемо сдвигаться вбок, опираясь на них, следовательно, усилий ему понадобится больше. Но самое главное — регулируемая высота унитаза. Ходунки в принципе не обладают такой функцией.
Если ваш подопечный может двигаться, но ходить ему тяжело
Чтобы человек, даже с ограниченной подвижностью, сохранял самостоятельность, можно использовать кресло-туалет (его еще называют «санитарное кресло» или «санитарный стул»). Обычно его ставят рядом с кроватью. Так вашему подопечному не нужно будет никуда идти, а только пересесть с постели на кресло.
Выбирая кресло-туалет, пожалуйста, учитывайте несколько параметров:
Ширина сиденья
Расстояние между поручнями должно быть больше ширины тела вашего подопечного в области солнечного сплетения минимум на 10 см. Иначе использовать кресло-туалет будет не очень удобно. Можно пользоваться и более широкими моделями, но вот узкими — нет. Ширина сидения обычно указана в технических характеристиках кресла.
Тип поручней
Если ваш подопечный не может пересесть с кровати на кресло без посторонней помощи (например, при переломе шейки бедра), то ему подойдет модель с откидывающимися поручнями.
Кресло-туалет с откидывающимися поручнями / dobrota.ru
Регулировка высоты
Проследите, чтобы высота санитарного кресла регулировалась. В идеале кресло должно быть на одной высоте с кроватью, чтобы было удобно и безопасно перемещать подопечного.
Также важно, чтобы, сидя на санитарном кресле, человек касался ногами пола при согнутых под углом 90 градусов коленях. Если ноги не будут доставать до пола, он может упасть и травмироваться. Пытаясь достать до пола ногами, человек будет смещать центр тяжести тела и может перевернуть стул.
Регулировка высоты бывает даже у довольно бюджетных моделей стоимостью от 2500 рублей.
Кресло-туалет с регулировкой высоты сидения / med-serdce.ru
Нужны ли колеса
Если вы хотите пересаживать вашего подопечного и везти в туалет, то лучше использовать кресло-каталку с санитарным оснащением. Если перемещений не планируется, можно обойтись и санитарным креслом без колес.
Стоимость самой простой модели кресла-каталки — от 4750 рублей.
Кресло-туалет на колесах / dobrota.ru
Максимальная нагрузка
В технических характеристиках каждой модели санитарного кресла обозначен максимальный вес, который оно выдерживает.
Это не значит, что под человеком, чей вес превышает указанный лимит, кресло мгновенно сломается, но лучше иметь «запас» в 5-6 кг. Так будет надежнее и безопаснее.
Кресло-туалет для полных людей (с увеличенной рамой, широким сидением и регулировкой высоты) стоит примерно 4800 — 5700 рублей.
Складная конструкция
Если вы планируете переезд (например, на дачу и обратно ), можно приобрести складное кресло-туалет. Самые дешевые модели (от 1600 рублей) рассчитаны на вес до 100 кг. Более «выносливые» модификации — дороже. Складные санитарные кресла подойдут людям, которые могут сами или с небольшой помощью встать с кровати и пересесть на него.
Если ваш подопечный не может ходить и сидеть самостоятельно
Для людей, которые не в силах встать, но могут контролировать позывы к дефекации и мочеиспускани ю, есть несколько традиционных приспособлений — судно и так называемая утка.
Судно — это емкость для мочи и каловых масс у лежачих больных. Его подкладывают под таз человека. Самое удобное — конусообразное: его легче подложить под больного. Судна бывают металлические, пластмассовые и резиновые (надувные). Дома или в больнице лучше использовать пластмассовые: они не такие холодные.
Обратите внимание: если судно требуется человеку с переломом шейки бедра, оно не должно быть высоким (выше 10 см). Ведь подопечный не сможет поднять таз. Кроме того, на высоком судне больно и неудобно лежать.
Медицинская утка — это резервуар для мочи. В силу анатомических особенностей разных пациентов бывают утки мужского и женского типа. Есть и универсальные модели, встречаются и мужские модели с женскими насадками.
При использовании судна для мужчин следует одновременно давать и утку.
Если состояние тяжелобольного человека не позволяет ему контролировать мочеиспускание и дефекацию, то для поддержания гигиены следует использовать подгузники или другие виды впитывающего белья. Какое белье бывает и как подобрать нужный размер — читайте на нашем сайте.
Текст подготовлен с использованием гранта Президента Российской Федерации, предоставленного Фондом президентских грантов.
Инструкция по уходу за лежачими больными
Уход за больными, кто вынужден подолгу находиться в постели – одна из проблем. Это связано с гигиеническими процедурами, которые надо проводить в обязательном порядке. Рассмотрим вопросы, которые облегчат жизнь лежачему больному и ухаживающему.
Почему важна гигиена?
Для ухода за лежачим больным понадобятся разные полезные приспособления:
Список может дополняться, в зависимости от состояния больного.
Специалисты рекомендуют придерживаться следующей регулярности проведения процедур:
Если пациент имеет лишний вес, желательно выполнять все манипуляции с помощью кого-то из близких. Одному человеку может быть не под силу удерживать больного на весу и качественно проводить процедуры.
Воспользуйтесь советами и забудете про проблемы.
Борьба с застоем в тканях
Ухаживающему за лежачим больным надо знать, что основа жизни – это движение. В пансионатах для лежачих больных ежедневно проводятся ЛФК занятия и противопролежневый массаж, не позволяющие образоваться застою в тканях. Несмотря на состояние пациента, его самочувствие, приучайте каждый день делать элементарные физические упражнения. Если произошла парализация, то в больнице обязательно направят специалиста по лечебной физкультуре, который покажет специальный комплекс. В любом случае надо его выучить и повторять постоянно вместе с больным.
Первое время некоторые могут оказывать сопротивление, потому что трудно и тяжело. Вероятно, придется провести беседу о пользе таких действий. В любом случае, каждые 4 часа больного следует заставлять переворачиваться из одного положения в другое, учить его делать это самостоятельно без помощи других. Горизонтальное положение приводит к застою не только в тканях всего организма, в том числе, в бронхо-легочной системе. Больного следует обучить элементарным правилам дыхательной гимнастики. Такая процедура позволит избежать пневмонии. Можно воспользоваться воздушными шариками, надувать и сдувать их.
Отличное средство – трубочка для коктейля, которая опускается в стакан и через нее выпускается вдыхаемый воздух. Посредством упражнений легкие начнут работать в более активном режиме.
Не дайте коже засохнуть!
Усиленная кератизация и эпителизация кожи – один из физиологических механизмов у лежачих больных. Избежать можно при соблюдении следующих действий:
Если нет возможности принимать полную ванну или душ, то можно выполнить следующие действия:
Это вариант сухого купания, который будет заменять полноценное. После процедур обязательно намазать все тело лосьоном, уделяя особое внимание спине и ногам. Массажные движения помогут усилить кровоток, а коже будет легче дышать, исчезнут явления гипоксии.
Лайфхак для туалета
Процесс мочеиспускания и дефекации – это то, что причиняет как эстетические, так и психологические неудобства. Зачастую можно встретить сопротивление от больного, отказ в уходе, особенно если все происходит сознательно. В продаже есть памперсы, которые облегчают условия, но не всегда они держат количество жидкости или результаты дефекации, как заявляют производители. Поэтому надо учить лежачего самому справляться с возникшей трудностью. Чтобы процедура не была такой неприятной, можно значительно облегчить весь процесс дефекации. Для этого надо:
Непосредственно перед дефекацией, на судно натягивается мешок для мусора. Больной может испражняться не беспокоясь за результат, все останется в пакете, который потом просто выбрасывается. Последствия процедуры удаляются влажными салфетками. Судно останется чистым, а результат – в мешке для мусора. Мужчинам мочеиспускание проще делать в бутылку из-под молочных продуктов. Женщинам это гораздо сложнее. Можно также воспользоваться пакетом для мусора и судном.
Такой порядок действий подходит, для тех, кто может контролировать процесс. Тем, кто не способен сделать это самостоятельно, подходит лишь памперс. Надевая его, не забудьте о защите кожи. Находясь в гигиеническом средстве, кожа оказывается под влиянием некоего «парникового эффекта». Надо в обязательном порядке использовать крем с защитными функциями, который создаст барьер, не даст развиться пролежням. После каждого туалета все излишки должны удаляться. Одним из гигиенических вариантов, зарекомендовавших себя как средство по борьбе с опрелостями и пролежнями – депиляция. Чем меньше волосяного покрова, тем легче ухаживать за кожей.
Такие простые и доступные инструменты не требуют больших материальных затрат. Важен постоянный уход, а при возникновении проблем – вовремя начатое лечение. В любом случае врач всегда подскажет и даст советы, как лучше ухаживать за лежачим больным.
Нарушения мочеиспускания при спинальной травме: особенности диагностики и лечения
1 ФГАОУ ВО «Российский университет дружбы народов» Министерства образования и науки РФ (Москва);
2 АО «Реабилитационный центр для инвалидов «Преодоление» (Москва);
3 ГБУЗ «НИИ неотложной детской хирургии и травматологии» ДЗ г. Москвы;
4 ФГАУ «НМИЦ нейрохирургии им. академика Н.Н. Бурденко» Минздрава РФ (Москва)
Нарушения мочеиспускания возникают практически у 90 % пациентов со спинальной травмой (СТ). В основе механизма развития таких нарушений лежит обрыв коммуникаций между сакральным центром мочеиспускания и вышележащими, например, стволовыми и корковыми центрами микции или нижележащими спинномозговыми и периферическими нервными структурами
Европейская ассоциация урологов (2018) предлагает разделить возможные нарушения мочеиспускания в зависимости от уровня поражения спинного мозга. Выделяют расстройства мочеиспускания при поражении спинного мозга выше сакрального центра микции (супрасакральный тип) и расстройства при поражении на уровне сакрального центра мочеиспускания или ниже его (инфрасакральный тип). Для нейрогенной дисфункции мочеиспускания (НДМ) при СТ характерен клинический полиморфизм, который как раз и связан с возможными различиями в уровне, глубине и характере повреждения центров мочеиспускания и нервных проводников, а также с продолжительностью восстановительных процессов после травмы.
В остром периоде СТ, сопровождающемся спинальным шоком, чаще возникает полное нарушение проводимости спинного мозга ниже уровня повреждения. Для НДМ этого периода характерна арефлексия детрузора и нарушение его афферентации, которая может сохраняться в раннем (до 1 месяца) и промежуточном (до 3 месяцев) периодах СТ.
В последующий восстановительный период, длящийся от 3 месяцев до 3 лет, может нормализоваться рефлекторная активность тазовых органов в 65,5 % случаев. Важно понимать, что для полноценного мочеиспускания необходимо восстановление его произвольного контроля, а это возможно не более чем у 20 % этих пациентов. Чаще наблюдаются развитие автоматизмов на уровне тазовых органов при супрасакральном типе СТ и сохраняющееся нарушение сократительной способности детрузора при инфрасакральном типе СТ. В этот период складывается клиническая форма НДМ, которая не является окончательной, так как зависит от многих факторов, к которым можно отнести вторичные репаративные изменения нервной ткани в месте повреждения, а также вторичные и стойкие анатомо-функциональные изменения нижних мочевыводящих путей. По нашим наблюдениям, охватывающим более 1420 больных СТ, у более чем 15 % пациентов возможно изменение клинической формы НДМ в отдаленном (более 3 лет) периоде СТ.
Для НДМ при супрасакральном типе СТ характерны как симптомы накопления, так и симптомы опорожнения. При этом уровне СТ характерны такие уродинамические феномены, как детрузорная гиперактивность (ДГ) и детрузорно-сфинктерная диссинергия (ДСД). В нашем исследовании из 98 пациентов в возрасте от 16 до 68 лет с высоким уровнем повреждения спинного мозга ДСД была достоверно установлена у 44,0 % пациентов, при этом у 35,7 % она сопровождалась наличием более чем 100 мл остаточной мочи. В 47 % случаях при уродинамическом обследовании нами была установлена ДГ без четких признаков ДСД.
Клинические проявления НДМ при инфрасакральном повреждении характеризуются симптомами опорожнения, а уродинамически — признаками нарушения сократительной активности детрузора с проявлениями сфинктерной недостаточности или без нее. На практике такие проявления тоже зависят от сохранности нервной ткани. При таком уровне повреждения может диагностироваться как полная арефлексия детрузора, так и сохранение его сократительной способности, достаточной для самостоятельного мочеиспускания.
Большое значение в построении тактики ведения пациента с НДМ при СТ имеет не только определение клинической формы нарушений мочеиспускания, но и уточнение ее при уродинамическом обследовании. Именно уродинамическое обследование позволяет детализировать функциональные расстройства сфинктера и детрузора. Признанным стандартом в диагностике НДМ при СТ является видеоуродинамика, однако при ее недоступности Европейская ассоциация урологов рекомендует проводить цистометрию наполнения и исследование давление/поток. Исследование можно проводить начиная с 3 месяцев после СТ. Его следует повторять каждые 1–2 года или при изменении клинической картины течения НДМ.
К вспомогательным методам диагностики НДМ можно отнести и ультразвуковое исследование, позволяющее диагностировать ретенционные изменения верхних мочевыводящих путей, структурные изменения детрузора и наличие остаточной мочи. Обязательным считаем заполнение всеми пациентами дневников катетеризации и/или мочеиспускания, которые входят в стандарт нейроурологического обследования.
Лечебная тактика зависит от периода течения СТ и клинических проявлений НДМ, наличия осложнений. Построение лечебной тактики основывается на нескольких принципах: профилактика осложнений со стороны верхних мочевыводящих путей, обеспечение функции мочевого пузыря как резервуара низкого давления, обеспечение достойного качества жизни и социализация пациента через компенсацию нарушенной функции мочевыделения, в том числе и за счет подбора технических средств реабилитации
При нарушении опорожнения мочевого пузыря основным методом лечения является адекватное дренирование мочевого пузыря. При этом не важно, с чем связано нарушение опорожнения мочевого пузыря — с арефлексией детрузора или ДСД. Оптимальным методом дренирования мочевого пузыря при НДМ является периодическая катетеризация. Длительное дренирование мочевого пузыря (от 3 до 6 месяцев) постоянным уретральным катетером или эпицистостомическим дренажем сопровождается высоким риском развития вторичных осложнений, который превышает 24 %.
При ДГ и ДСД с нарушением функции опорожнения мочевого пузыря предпочтение следует отдавать методам медикаментозного подавления ДГ холинолитиками или инъекциями ботулинического токсина в стенку мочевого пузыря. В большинстве случаев, а это не менее 86 %, требуется перевод пациентов на периодическую катетеризацию мочевого пузыря.
Таким образом, нарушения мочеиспускания при СТ имеют достаточно разнообразную клиническую картину, которая может не укладываться в привычные классификационные характеристики и требует проведения уродинамической диагностики. Полученные на основании уродинамических исследований и клинического обследования данные позволяют выработать лечебную тактику, основными направлениями которой являются адекватная терапия высокой ДГ и/или обеспечение оптимального дренирования мочевого пузыря.