Как оценить наполнение вен шеи
Как оценить наполнение вен шеи
Повышенное внутричерепное давление (ВЧД) ухудшает исход лечения пациентов с черепно-мозговой травмой и инсультом, поскольку снижает перфузию тканей головного мозга и вызывает развитие в них вторичного ишемического повреждения [6]. Повышение давления может быть следствием увеличения объема головного мозга, внутричерепного объема крови и ликвора. В настоящее время методом снижения ВЧД ниже 20 мм рт. ст. традиционно является подъем головы пациента на 30 ° [8]. Считается, что снижение ВЧД в данном случае происходит за счет увеличения венозного оттока из полости черепа и снижения внутричерепного объема венозной крови. При этом, сам венозный кровоток не контролируется. Таким образом, в настоящее время отсутствуют безопасный неинвазивный методы контроля и оценки венозного оттока из полости черепа.
В последние годы активные научные исследования проводятся с целью изучения возможностей ультразвукового мониторинга в оценке эффективности и безопасности диагностики и лечения пациентов, нуждающихся в оказании анестезиолого-реанимационной помощи [3, 5, 7]. Многие технологии уже внедрены в повседневную клиническую практику. В нашем случае интерес представляют результаты исследований, показавших возможность использования ультразвука для оценки венозного кровотока по внутренним яремным венам (ВЯВ) [1, 4, 10]. Поскольку венозный отток из полости черепа осуществляется преимущественно через внутренние яремные вены, то динамика изменений их диаметра может позволить определить угол наклона головы конкретного пациента, обеспечивающего максимальный отток венозной крови. Это позволит избежать чрезмерно высокого угла наклона головы и опасного снижения перфузии головного мозга.
Целью исследования явилось разработка скрининг теста для неинвазивной оценки венозного оттока из полости черепа человека.
Материалы и методы исследования
Ультразвуковое сканирование внутренних яремных вен с измерением их диаметра проведено у 40 здоровых добровольцев с помощью аппарата Siemens Acuson S2000 (USA) линейным датчиком 5-14 МГц. Исследование проведено на функциональной кровати FuturaPlus компании Merivaara (Финляндия).
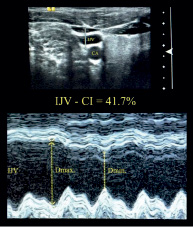
Сканирование внутренних яремных вен исследуемых проводилось через 2 минуты после укладывания их в горизонтальное положение лежа на спине, и через 2 минуты после последовательного подъема спинной секции кровати на 15 °, 30 ° и 45 °. Проводили регистрацию максимальных (Dmax) и минимальных (Dmin) размеров диаметра вен. Количественные данные представлены в виде среднего арифметического (М), стандартного отклонения (SD), медианы (Ме), индекса коллабирования. Индекс коллабирования (collapsibility index, CI) внутренней яремной вены рассчитывали по формуле: CI = [(Dmax – Dmin)/Dmax]100 % [5].
План исследований был одобрен этическим комитетом Ижевской государственной медицинской академии на основании принципов, которые изложены во Всемирной Медицинской Декларации в Хельсинки.
Результаты исследования и их обсуждение
Исследования проведены у 40 здоровых добровольцев, средний возраст добровольцев составил 39.0 ± 11.0 лет (21 мужчины).
Динамика изменений диаметра внутренних яремных вен добровольцев в зависимости от угла подъема головы представлена в таблице.
Величина диаметра и индекса коллабирования правых внутренних яремных вен добровольцев при различной величине положительного угла подъема головы
Угол подъема головы,
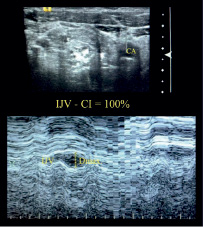
Полученные результаты показали, что увеличение угла подъема головы человека сопровождается уменьшение диаметра внутренних яремных вен и одновременным увеличением их индекса коллабирования. Причем появление смыкания вен с исчезновением их просвета у разных исследуемых наблюдались при различных значениях угла подъема головы. В частности, у 20 % добровольцев (n = 8) полное смыкание внутренних яремных вен было зарегистрировано при подъеме головы на 15 °, а у 5 добровольцев (2 %) коллапс вены не был зафиксирован при подъеме головы даже на 45 °. Появление смыкания вен соответствует индексу коллабирования 100 % (рисунок).
Измерение диаметра правой внутренней яремной вены здорового добровольца в горизонтальном положении (а) и через 2 минуты после подъема головы на 30 ° (б) с помощью ультразвукового сканирования в M-режиме. Рассчитанный индекс коллабирования (IJV-CI) составил 41,7 % и 100 % соответственно
В ряде исследований было показано, что у исследуемых со значениями индекса превышающих 60 % венозное давление было достоверно ниже, чем у исследуемых с индексом менее 20 % [9]. Таким образом, повышение индекса до 100 % и появление смыкания стенок вены может свидетельствовать о снижении давления в вене и уменьшении объема крови в ней, что может свидетельствовать о максимальном оттоке венозной крови по внутренним яремным венам из полости черепа.
Нами выявлена корреляционная зависимость между средними значениями диаметра внутренних яремных вен (Dсред) и индексом коллабирования (IJV-CI). Коэффициент корреляции между Dсред и IJV-CI с правой стороны составил – 0,72, что говорит о тесной отрицательной корреляции.
Полученные нами данные позволили разработать способ гравитационной коррекции оттока венозной крови от головного мозга человека [2]. Сущность способа гравитационной коррекции оттока венозной крови от головного мозга человека, включающего расположение человека на функциональной кровати в горизонтальном положении лежа на спине, последовательное проведение УЗИ-сканирования правой и левой внутренних яремных вен c оценкой их респираторной экскурсии, подъем спинной секции кровати под положительным углом и проведение повторного УЗИ-сканирования, заключается в том, что оценку респираторной экскурсии внутренних яремных вен осуществляют через 2 минуты после очередного подъема спинной секции под положительным углом, угол подъема повышают последовательно на 5 ° вплоть до момента появления на экране УЗИ-сканера смыкания стенок внутренней яремной вены с одной из сторон.
В предложенном способе за счет осуществления оценки респираторной экскурсии вен через 2 минуты после подъема спинной секции повышается безопасность способа, поскольку за указанное время происходит адаптация сердечно-сосудистой и дыхательной системы человека к произошедшему изменению положения его тела в пространстве. За счет последовательного подъема спинной секции на 5 ° обеспечивается увеличение в 3 раза количества исследований вен человека по сравнению с известным аналогом, в котором последовательный подъем спинной секции осуществляют от 0 до 45 ° с шагом в 15 °. Это позволяет повысить точность способа. Подъем спинной секции вплоть до момента появления на экране УЗИ-сканера смыкания стенок внутренней яремной вены с одной из сторон повышает точность способа. Дело в том, что появление смыкания стенок внутренних яремных вен при вдохе пациента свидетельствует о том, что находившаяся в них, а также в сообщающихся с ними сосудах головы, венозная кровь практически полностью поступила в плечеголовные вены, создавая, таким образом, возможность крови головы вновь наполнить внутренние яремные вены и избежать венозного полнокровия мозга, что в свою очередь повышает безопасность способа. Кроме того, прекращение дальнейшего увеличения положительного угла наклона спинной секции кровати, после появления на экране УЗИ-сканера смыкания стенок внутренней яремной вены пациента, позволяет исключить чрезмерное воздействие силы тяжести на головной мозг и его дислокацию.
Наши данные показывают, что УЗИ-сканирование внутренних яремных вен может быть предложено врачам для быстрого и неинвазивного дополнительного метода в оценке эффективности терапии, направленной на улучшение венозного оттока из полости черепа у конкретного пациента. Однако для повышения точности необходимы дополнительные проспективные исследования взаимосвязи индекса коллабирования внутренних яремных вен c показателями внутричерепного и внутривенного давления.
УЗИ сосудов головы и шеи: показания,норма,как проводят
Главная / Статьи / УЗИ сосудов головы и шеи: показания,норма,как проводят
УЗИ сосудов головы и шеи: показания,норма,как проводят
К нарушениям работы головного мозга могут приводить самые разные причины. Очень часто такие проблемы могут каким-либо образом скрываться за симптомами других болезней. Обнаружить их можно всего несколькими способами, самым информативным, но при этом самым доступным, является метод УЗИ сосудов головы и шеи. Помимо этого, методика еще и безболезненна, а быстрота проведения позволяет установить правильный диагноз в кратчайшие сроки.
Также при помощи этой процедуры и регулярности в прохождении пациент сможет предугадать повышение вероятности ишемического инсульта, что в какой-то момент может даже стать решающим фактором в сохранении жизни.
Сделать УЗИ сосудов головы и шеи можно в клиниках «ЛИЦ». Опытные специалисты,точное и современное оборудование позволяют провести УЗИ-диагностику на высоком уровне. Записаться на исследование можно любым удобным способом. Проводит диагностику врач УЗИ.
УЗИ сосудов головы и шеи — это диагностический метод, суть которого в том, что специальный датчик фиксирует отражение ультразвуковых волн от образований в организме, имеющих различную плотность. На основании этих показаний на специальном мониторе формируется изображение, позволяющее врачу быстро увидеть все нужное.
Показания
УЗИ сосудов головы и шеи показывает, прежде всего, крупные артерии и вены (точнее, их проекции) и с их помощью помогает врачу определить:
• насколько правильно в сосудах происходит кровоток
• проходимость
• образования в просвете сосудов
• состояние тканей вокруг артерий и вен
Все это помогает успешно установить верную причину при следующих состояниях:
1. Пациент жалуется на частые потери сознания, сильную и регулярную головную боль, головокружение.
2. Шум в ушах также является показанием к проведению процедуры, особенно если он сильный или продолжительный.
3. Долгое нахождение в состоянии гипоксии (нехватки кислорода).
4. Тяжелые заболевания головного мозга (в том числе инсульт), а также перенесенные заболевания сердечно-сосудистой системы (инфаркт, стенокардия).
5. Мигрени и онемение конечностей.
Также эта процедура может назначаться в виде профилактической меры для людей 40-летнего возраста и старше. Кроме того, ее рекомендуется регулярно проходить пациентам, уже перенесшим инфаркт или инсульт.
Как подготовиться к узи
Как правило, УЗИ, в том числе и УЗИ головы и шеи, не требует никакой специальной подготовки. Но некоторые заболевания (остеохондроз, остеофитоз, межпозвоночные грыжи и др.) могут спровоцировать пережатие сосудов во время процедуры. Это может привести к ложным результатам и такие заболевания нужно особенно внимательно диагностировать.
Длительность процедуры, в среднем, занимает около 20 минут и проводится, пока пациент располагается на спине.
Как выполняется узи сосудов головы и шеи
Сама процедура выполняется по стандартной методике, знакомой нам по ультразвуковым исследованиям любых других органов.
Эта методика предполагает, что пациент должен принять горизонтальное положение на кушетке, в некоторых случаях может понадобиться использования валика между лопатками. Затем на исследуемую область наносится специальный гель, который помогает более простому и быстрому проведению процедуры. Затем при помощи датчика проводится сама процедура исследования нужного органа (в данном случае, сосудов мозга и шеи), непосредственно во время которой врач может изучить нужные структуры и сделать выводы на основании полученной информации.
В случае если пациент страдает одним из заболеваний, которые могут влиять на точность результатов, эти заболевания необходимо учитывать при расшифровке результатов.
Какие показатели в норме
Нормальные показатели сосудов головного мозга свидетельствуют о том, что отклонений в работе мозга, связанной с сосудами, нет. Сами показатели в норме должны выглядеть так:
• Стенка артерии должна иметь толщину от 0,9 мм до 1,1 мм.
• В просвете сосудов не должно наблюдаться атеросклеротических бляшек или изменений.
• Диаметр артерий позвоночника от 2 мм до 4 мм
• Нигде на протяжении сосудов нет сдавления или закупорки просвета
• Нет патологической артериальной или венозной сети в интракраниальном уровне.
В случае если показатели сосудов в норме, то врач может сказать, что нарушений функционирования головного мозга нет, а его питание полностью в норме.
Какие отклонения выявляются
В случае если УЗИ носит не профилактический характер, а назначается для уточнения причин появления симптомов либо самого диагноза, то с его помощью можно обнаружить патологии, для которых характерны признаки изменений, обнаруживающихся на УЗИ-аппарате.
К примеру, это могут быть тромбы вен и артерий, аневризмы, расширение вен в результате варикозной болезни.
Также иногда исследуются и состояния, для которых нехарактерны четко выраженные ультразвуковые признаки, такие как атеросклероз или ангиопатия. Атеросклероз становится выражено просматриваемым только когда просвет сосуда перекрыт более чем на 50%.
Какие противопоказания у процедуры
У УЗИ нет почти никаких противопоказаний. Это значит, что ультразвуковое исследование сосудов головного мозга и шеи также не будет иметь никаких факторов, запрещающих его проведение. Отсутствие противопоказаний говорит, также, и о том, что делать такое УЗИ можно неоднократно. Это очень хорошо для тех пациентов, которым требуется постоянный мониторинг состояния сосудов, например, в случае, если не так давно был перенесен инсульт.
О чем говорят результаты дуплексного сканирования сонных артерий?
Дуплекс или дуплексное сканирование сонных артерий – это разновидность ультразвуковой диагностики, которая изучает состояние и функции сосудов шеи, к которым относятся сонные и позвоночные артерии.
Несколько десятилетий назад (до появления дуплекса) активно использовалась другая ультразвуковая методика исследования сосудов– УЗДГ (ультразвуковая допплерография).
Различие этих методов исследования сосудов заключается в том, что дуплекс позволяет «видеть» сосуд изнутри и измерять параметры его строения и работы, а УЗДГ позволяет только «слышать», как работает сосуд, но не позволяет «увидеть» его изнутри.
Дуплекс сонных артерий выполняется в следующих случаях:
Дуплекс сонных артерий позволяет выявить:
Бляшки в сосудах возникают из-за отложения холестерина в стенке сосудов.
В зависимости от соотношения в бляшке холестерина и кальция, они делятся на мягкие и плотные (кальцинированные). Мягкие бляшки ультразвуковыми методами видны хуже плотных, но современные аппараты экспертного уровня позволяют их визуализировать. Кальцинированные бляшки всегда видны хорошо.
Самая главная неприятность заключается в том, что поверхность бляшки, какой бы она ни была гладкой в самом начале формирования бляшки, обязательно станет неровной вследствие пульсации артерии, а это приводит к повреждению бляшки и, как результат, отрыву мелких или крупных частей бляшки, которые устремляются вверх, в мозговые артерии. Это может привести к инсульту. Если происходит отрыв мелких частей бляшки, формируется хроническая недостаточность мозгового кровообращения. Это может проявляться ухудшением памяти, походки.
При выявлении бляшки или бляшек в сонных артериях можно оценить, как сильно это вредит кровоснабжению головного мозга. Это называется «оценить степень сужения», т.е. какой процент просвета артерии занят бляшкой.
Если степень сужения артерии менее 50%, пациенту назначат лекарства, которые затормозят прогрессирование сужения.
Если степень сужения артерии превышает 50%, но не достигает 75%, врач назначит лекарственные препараты, которые уменьшат прогрессирование бляшки и ее негативное влияние на мозговое кровообращение.
Но при степени сужения артерии, превышающей 75%, пациенту предложат хирургическое лечение, чтобы избежать инсульта.
В сомнительных случаях или когда уже речь идет о хирургической коррекции пациенту предлагают еще одно исследование – КТ-ангиографию сосудов головного мозга и шеи. Чтобы следить за состоянием бляшки или бляшек в сонных артериях, дуплекс надо повторять не реже 1 раза в год.
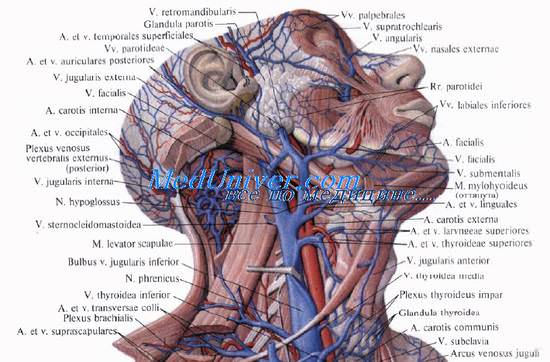
Как оценить наполнение вен шеи
«Видимые колебания наполнения вен в этой области состоят из последовательного наполнения и спадения, порой очень заметных и легко распознаваемых при осмотре.
Кроме медленных колебаний, обусловленных дыхательными движениями и совпадающих с ними по времени, встречаются и те, что повторяются с удивительным постоянством и замечательной регулярностью: сначала происходит медленный подъем, потом два быстрых подъема, и, наконец, два глубоких спадения, после которых весь цикл повторяется заново.
Кроме того, каждая последовательность такого рода соответствует одному сердечному циклу. Наблюдаемые импульсы временами достигают такой силы и амплитуды, что создают впечатление пульсации сонных или подключичных артерий. Однако внимательный осмотр убеждает, что в действительности все эти события происходят во внутренней яремной вене».
Пьер Карл Потен. О движениях и тонах, имеющих место в яремных венах.
Bull. Mem. Soc. Med. Hop (Paris) 4:3, 1867
«Теперь мы переходим к изучению явления, которое дает нам гораздо больше информации о том, что в действительности происходит в камерах сердца. Изучая венозный пульс, мы часто получаем в руки инструмент для прямого наблюдения тех процессов, которые происходят во время систолы и диастолы в правом предсердии, равно как и в правом желудочке. Венозный пульс обладает столь разнообразными характеристиками и свойствами, что по ним можно судить о таких нюансах состояния больного, которые не оказывают видимого влияния на артериальный пульс».
Джеймс МакКензи. Исследование пульса (артериального, венозного и печеночного) и движений сердца.
Эдинбург, YoungJ. Pent/and, 1902
«Клинический анализ венозного пульса может оказаться непростой задачей, но бесспорно, что пять минут, потраченных на наблюдение за колебаниями вен шеи, могут быть столь же информативными, как и аускультация».
Поль Вуд. Болезни сердца и системы кровообращения. Лондон. Eyre & Spottiswoode, 1950
Наблюдение за яремным венозным пульсом и измерение центрального венозного давления вошли в медицинскую практику значительно позже, чем оценка артериального пульса. Однако эти методы по-прежнему дают богатую информацию о величине объема циркулирующей крови, функции правого желудочка, целостности клапана легочной артерии и трехстворчатого клапана, состоянии перикарда.
Порой постижение этих навыков оказывается трудным и даже приводит в отчаяние, но полученные знания даже в эпоху инвазивного мониторинга гемодинамических показателей стоят затраченного труда.
1. Какова история исследования венозного пульса на шее?
Первое упоминание о венозном пульсе восходит к семнадцатому веку, когда итальянец Джованни Мария Ланчизи (GiovanniMaria Lancisi; 1654-1720) описал «систолическую флуктуацию наружной яремной вены» у больного с недостаточностью трехстворчатого клапана. Этот признак, проявляющийся гигантской систолической пульсовой волной на яремной вене, до сих пор носит название симптома Ланчизи. Для этих пациентов также характерна пульсация мочки уха, особенно с правой стороны.
В 1867 г. Пьер Карл Потен (Pierre CarlPotain) подробно описал форму волн яремного пульса в своей работе «Движения и тоны, имеющие место в яремных венах». Сорок лет спустя шотландский врач сэр Джеймс МакКензи (James MacKenzie) опубликовал книгу «Исследование пульса», в которой подвел итог двадцатилетнего практического изучения свойств венозного и артериального пульса.
Он же подтвердил исключительную роль оценки свойств яремного венозного пульса в выявлении сердечно-сосудистых заболеваний. МакКензи ввел стандартную терминологию для обозначения волн (А, С- и V-волны, а также впадина X-Y), используемую до настоящего времени. Однако только в пятидесятые годы двадцатого века исследование яремного венозного пульса и давления в яремной вене стало стандартным элементом клинического обследования больного. Выдающуюся роль в этом сыграл британский врач Поль Вуд (Paul Wood).
2. Для чего необходимо оценивать состояние вен шеи?
• Чтобы оценить центральное венозное давление.
• Чтобы оценить венозный пульс.
3. Что такое центральное венозное давление (ЦВД)?
Это давление в правом предсердии/системе верхней полой вены (т.е. давление наполнения правого желудочка сердца). Тогда как давление заклинивания легочных капилляров отражает конечное диастолическое давление в левом желудочке (в отсутствие митрального стеноза), ЦВД отражает конечное диастолическое давление в правом желудочке (в отсутствие стеноза трехстворчатого клапана).
4. Какие вены следует использовать при оценке венозного пульса и ЦВД?
Центральные вены, расположенные в непосредственной близости от правого предсердия. Таким образом, идеальной в этом отношении является внутренняя яремная вена. Конечно, для сравнения следует оценивать состояние всех видимых вен. Поскольку в этой главе речь пойдет прежде всего об исследовании сердечно-сосудистой системы, мы ограничимся обсуждением формы пульсовой волны на яремной вене и ЦВД.
5. Объясните клиническое значение оценки расширения и пульсации яремной вены.
Это способ бесплатно наблюдать за гемодинамическими параметрами работы правых отделов сердца. Точнее:
• По расширению яремных вен можно неинвазивно оценивать давление в них. Это, в свою очередь, отражает величину ЦВД и объема циркулирующей крови.
• Оценка формы пульсовой волны в яремных венах позволяет получить дополнительную информацию о функции правого желудочка сердца и клапана легочной артерии, а также наличии (или отсутствии) констриктивного перикардита.
6. Насколько сложно оценить состояние яремных вен?
Весьма непросто, особенно у пациентов с низким ЦВД или короткой и толстой шеей. Очень сложно сделать это и у больных, находящихся на искусственной вентиляции легких, а также при выраженных дыхательных колебаниях ЦВД (например, при приступе бронхиальной астмы или респираторном дистрессе любой другой этиологии).
Труднее всего клинически оценить яремный венозный пульс и ЦВД у больных в терминальном состоянии. В ходе одного исследования, проведенного у больных отделения интенсивной терапии, было установлено, что клинически оценить пульсацию яремной вены возможно лишь в 20% случаев, а измерить ЦВД — только у половины больных.
Согласно выводам другого исследования, точно определить ЦВД у больных в терминальном состоянии удавалось в 2/3 случаев. Таким образом, чем острее и тяжелее состояние пациента, тем труднее и менее точна клиническая оценка яремного венозного пульса и ЦВД.
7. Какую внутреннюю яремную вену следует выбирать для исследования: правую или левую?
Оптимально выбирать правую яремную вену, так как она составляет прямую линию с правым предсердием, и поэтому на нее лучше передаются пульсации и изменения давления в предсердии. Более того, возможно ложное превышение ЦВД при измерении слева за счет компрессии безымянной вены между дугой аорты и грудиной.
8. Можно ли для оценки ЦВД использовать наружные яремные вены?
Теоретически — нет, практически — да. «Нет», потому что:
• Они часто подвергаются компрессии при прохождении сквозь фасции шеи.
• У больных с повышенным симпатическим сосудистым тонусом они могут сжиматься настолько, что становятся едва различимыми.
• Они находятся дальше от правого предсердия и не составляют с ним прямую линию.
На самом же деле для оценки ЦВД можно использовать как внутренние, так и наружные яремные вены, поскольку результаты их исследования сопоставимы. Следовательно, если видны лишь наружные яремные вены, поступайте как посоветовал Йоги Бера человеку, боящемуся перейти перекресток: идите по нему.
9. Разве у наружных яремных вен нет клапанов?
Есть, но клапаны есть также и у внутренних яремных вен. Они не мешают оценке ЦВД, поскольку в норме ток крови направлен к сердцу, а не от него. Хотя они могут помешать оценке венозного пульса (см. вопр. 79).
10. И все же не слишком ли глубоко расположены внутренние яремные вены для точного их исследования?
Да, весьма глубоко, а следовательно, видны не так хорошо, как наружные яремные вены. Если вы видите на шее набухшую подкожную вену, напоминающую одну из вен на тыле кисти, вероятно, это наружная яремная вена. Однако пульсация внутренних яремных вен достаточно хорошо передается через прикрывающие их грудино-ключично-сосцевидные мышцы, позволяя по колебаниям на поверхности кожи оценить форму пульсовой волны.
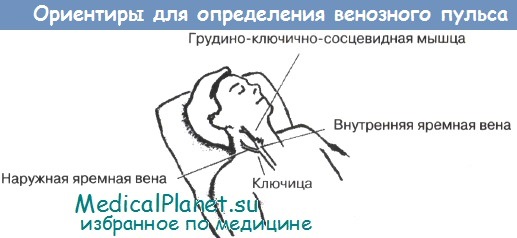
11. Опишите анатомию внутренних и наружных яремных вен.
Наружные яремные вены лежат на поверхности грудино-ключично-сосцевидных мышц, пересекая их снизу вверх и к углу нижней челюсти.
Внутренние яремные вены проходят под грудино-ключично-сосцевидными мышцами в вертикальном направлении. В месте слияния с подключичными венами внутренние яремные вены образуют выпячивания, называемые луковицами, которые часто можно видеть в пространстве между ножками грудино-ключично-сосцевидных мышц.
12. Как исследуют внутренние яремные вены?
Расположите пациента так, чтобы вены максимально наполнились и стали видны, и направьте по касательной к коже пучок света. Венозный пульс можно оценить только при осмотре, но не при пальпации.
13. Насколько важно при осмотре вен шеи положение больного?
Очень важно соблюдать следующие правила:
• Голова пациента должна располагаться так, чтобы мышцы шеи были полностью расслаблены и не пережимали яремные вены.
• Туловище пациента должно быть приподнято, чтобы уровень столба крови во внутренней яремной вене оказался выше ключицы, но не достигал угла нижней челюсти. Угол наклона кровати будет зависеть от величины ЦВД.
• При нормальном ЦВД этот угол составляет 30°-45°.
• При повышенном ЦВД потребуется угол наклона > 45°. Больных с тяжелым венозным застоем иногда приходится усаживать прямо и просить глубоко вдохнуть, чтобы уровень столба крови снизился, и проявилась венозная пульсация. У некоторых пациентов пульсация вен может быть наиболее выражена позади углов нижних челюстей и проявляться дрожанием мочек ушей.
• При очень высоком ЦВД внутренние яремные вены переполнены настолько, что пульсация не видна, даже когда больной стоит. В таких случаях существует риск не распознать высокое венозное давление и расценить его как нормальное.
• При низком ЦВД угол наклона кровати составляет 0°-30°.
• При очень низком ЦВД шейные вены запустевают настолько, что их пульсация не видна, даже когда пациент лежит на абсолютно ровной поверхности.
Для оптимального исследования венозного пульса вам может потребоваться изменить положение пациента в зависимости от ЦВД.